コロナ禍の子どもの熱中症対策、注意すべきポイントとは

梅雨も終盤に差し掛かってきました。この時期は、気温に加え湿度も高くなるため熱中症のリスクが高くなります。実際に昨日10日、関東でも今シーズン初めての「熱中症警戒アラート」が発表されました。
熱中症が起こりやすいのは暑い環境だけとは限りません。体にこもった熱は発汗などで蒸発するときに外に逃げていきますが、高温多湿の環境で、湿度が非常に高いと、汗が蒸発しづらくなり、体から熱が逃げにくくなるためです。そのため体温が下がりづらくなり、熱中症のリスクが高くなるのです[1]。
そこで今回は、改めて子どもの熱中症について取り上げたいと思います。
運動時のマスク着用は熱中症のリスクが高い
さて、コロナ禍の熱中症というと、昨年同様に学校現場や保護者の間で悩ませるのがマスクの問題です。
日本小児科学会は、「子どもおよび子どもにかかわる業務従事者のマスク着用の考え方」の中で、子どものマスク着用におけるリスクとして「熱がこもり熱中症になる可能性が高くなる」「体調異変の発見が遅れる」点を挙げています[2]。
特に運動時のマスク着用に関しては、WHOも「たとえ流行地域にいても、激しい運動をしている間はマスクをすることで呼吸機能が妨げられるためすべきではなく、1m以上距離をとることと、屋内であれば適切な換気が大事」としています[3]。
新型コロナ感染対策にマスクはとても大きな役割を果たしています。そのためマスクをさせていないと不安という保護者の方もいらっしゃるかもしれません。
一方で子どもは熱中症にかかりやすいことも知っていただきたいと思います。
子どもは大人よりも汗をかきにくく、体重当たりの体表面積が大きいです。その結果、外気温の影響を受けやすく暑い環境下では体温が上がりやすくなります[4]。
息を吐きだすことは熱を体外に逃がす働きもありますが、もしも児童が運動時にマスク着用を続けていると、感染リスク以上に熱中症や呼吸の問題など、そのほかの健康リスクの方が高くなるため、望ましくないと考えています。
熱中症は症状が刻々と変わります
では、実際に熱中症になってしまったら、どのような症状に注意すればよいのでしょうか。
日本救急医学会の熱中症分類2015では、熱中症を3つのカテゴリーに分けています[5]。
1度(応急処置と見守りでよい)、2度(医療機関受診が必要)~3度(救急搬送、入院が必要)です。これを我々のチームで図にまとめるとこんな感じになります。
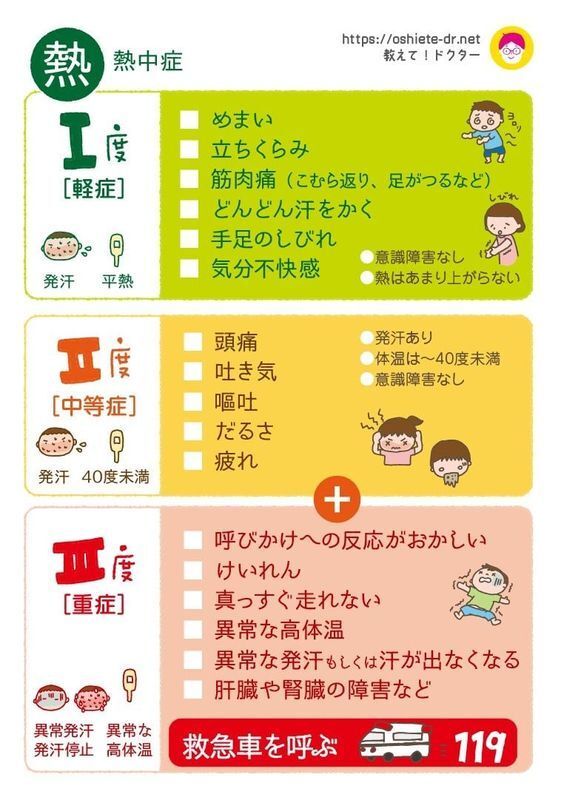
ここに挙げた症状は、あくまでよく見られる症状です。
それぞれのステージで必ずそれがみられるとか、その症状がみられなければそのステージではない、というものではありません。
また、熱中症で知っていただきたいのは、症状が刻々と変化することです。
つまり、1度だと思っていてもそれが2度、3度に進行することがあります。特に意識障害の程度や体温の変化、汗の程度は短時間で変化することもあるので、上の症状は繰り返しチェックすることが大事です。
暑い環境での体調不良はすべて熱中症の可能性
悩ましいことに、熱中症に特有の症状はありません。熱や頭痛、嘔吐、筋肉痛は感染症でもよく見られます。そうなると、体調不良時に熱中症なのか他の感染症なのか、なかなか見分けもつきにくいですね。
新型コロナウイルス感染症の流行下では迷うのは当然といえます。どう考えればよいのでしょうか。
日本救急医学会は「暑い環境にいる、もしくはいた後の体調不良はすべて熱中症の可能性がある」としています[5]。
熱中症の可能性を考えるのは、当然のことながら、まずは「暑い環境にいたかどうか」がスタートライン。その可能性から考え、熱中症が考えにくそうならほかの病気の可能性も考え、悩ましい時は遠慮せず医療機関で相談してもらうのがよいと思います。
症状が改善しない、水分補給ができなければ受診を
熱中症かもしれないと思った時、どのタイミングで受診すればいいのか迷う方もいらっしゃるかと思います。
そこで、受診の目安についてもイラストを作成しました。
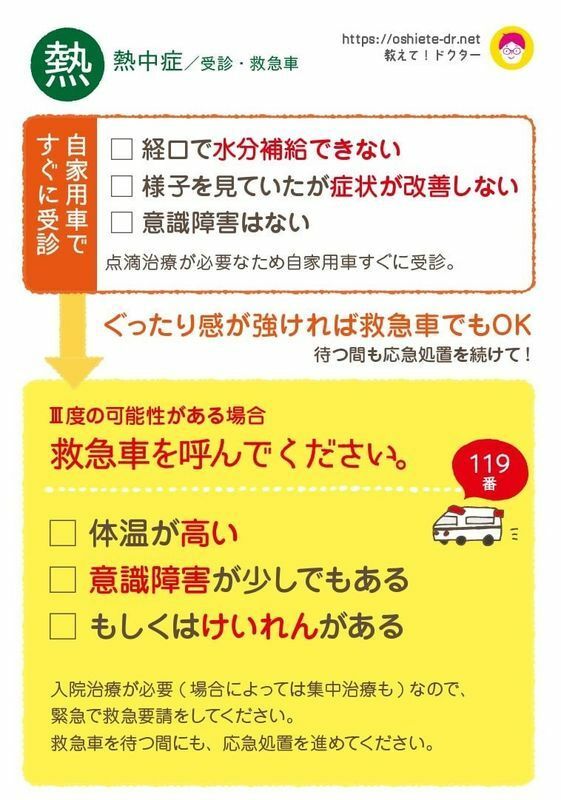
冷却目的でアルコールや制汗スプレーは使わない
では、熱中症かもと思った時、受診する前に自分たちでできる対処方法はどのようなものがあるのでしょうか。
対処方法のポイントは3つです。
それは「涼しい場所に寝かせる」「とにかく体を冷やす」「水分を摂らせる」です。
こちらのイラストをご参考にしてください。
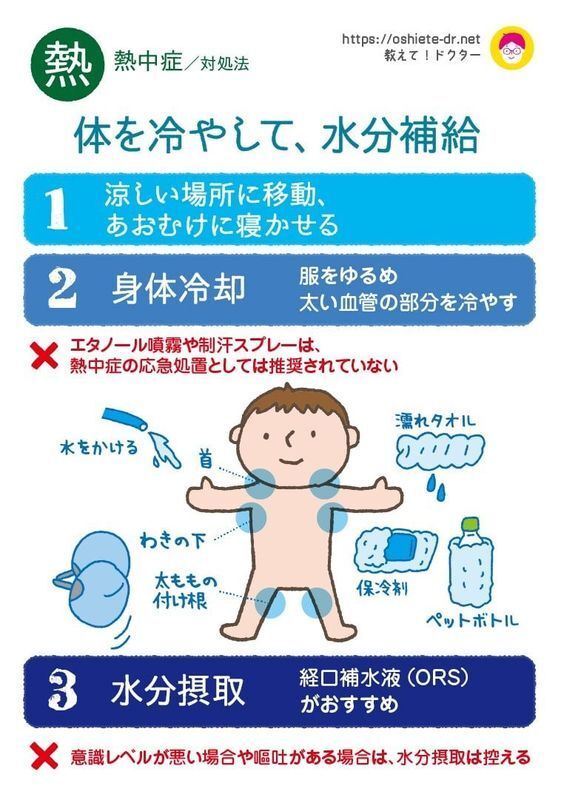
ここで注意するポイントを2点お伝えします。
一つは「冷却目的でアルコールや制汗スプレーは使わない」です。
制汗剤は汗腺をふさぐことで汗を出にくくするものですので、熱中症で体温が上がっているときに使うと、汗をかいて熱を逃がそうとするのを邪魔してしまいます。
またアルコールもひんやりして気持ちよさそうですが、特に子どもには皮膚からの吸収もあるため避けるべきと考えます。
もう一つは水分補給についてです。水分補給はとても大事ですが、もしも重症で意識レベルが悪かったり嘔吐があったりする場合には、無理に飲ませると誤えんのリスクがあるので、無理せず救急車で病院に急ぎましょう
対処方法についてお話ししましたが、結局熱中症は予防が一番大切なのは言うまでもありません。そこで、年齢層ごとに注意する場面についてお伝えしたいと思います。
学校での熱中症は中学高校の運動時に多い
熱中症が最も起こりやすいのは中高生の運動時です。
学校管理下での熱中症による死亡事故は近年減少傾向にありますが、熱中症による受診件数は増えています。熱中症への認識が高まり、早めに受診するようになったためとされています[6]。これはもちろんのぞましいことです。実際にどれくらい受診しているのでしょうか。
令和元年度に学校管理下で発生した熱中症は全国で5075件でした。小学校では約500件でしたが、中学、高校でいずれも2000件を超え、やはり中高生に多いことがわかります。多くは体育や運動部の授業中ですが、2018年に小学校1年生が校外学習中に熱中症で亡くなったニュースもいまだに記憶に新しく、どの学年であっても気を付けなくてはいけないことは同じです。
そこでスポーツ活動中の熱中症予防5か条(日本スポーツ協会)をご紹介します[6]。
スポーツ活動中の熱中症予防5か条
1)暑いとき、無理な運動をしない
2)急な暑さに気を付ける
3)失われた水分と塩分を取り戻す
4)薄着を心掛ける
5)体調不良時はスポーツを避ける
1)の「暑いとき」の目安となるのがWBGT(いわゆる暑さ指数)になります。WBGTは聞きなれない言葉ですが、温度や湿度、気流などを反映した指標です。この値が25度を超えると熱中症の発生が目立ち、28度を超えると急増するとされています[4]。日本スポーツ協会はWBGTが28度以上では激しい運動は中止、31度以上では特に子どもは運動を中止すべきとしています[6]。
環境省のホームページでは、毎日全国各地のWBGT指数を公表しているので、運動前の参考になります[7]。
乳幼児の車内熱中症は重症化のリスクが高い
一方で乳幼児は保護者がそばで見ていることも多いため、外遊びの中で重い熱中症にかかることはめったにありません。しかし注意すべき場面があります。それは車内熱中症です。
米国の小児の熱中症による死者を見てみましょう。2004~2018年に1歳未満で計247名、1~4歳で428名、5~14歳で73名、計748名が死亡しています[8]。一方でその15年間に車内に取り残されて熱中症で死亡した児の数は583名と報告されています[9]。
これは衝撃的なデータです。すなわち子どもの熱中症による死亡の実に半分以上は車内熱中症が原因と考えて過言ではない、というわけです。
熱中症にかかるのは車外でもあり得ますが、亡くなるほど重症化するケースは車内の熱中症、というわけですね。
JAFの実証実験によると、気温35度のときに戸外に駐車した車内では、エンジン停止後ぐんぐんと温度が上がり、15分で人体に危険なレベルに達するとされています[10]。
大人は周囲の環境変化に合わせて服を脱いだり、冷たい飲み物を摂ったり、涼しい場所に移動できますが、乳幼児にはそれができません。
その結果、子どもが車内に置かれると熱中症のリスクは非常に高くなります。
冷房がついていれば大丈夫でしょ、と思われるかもしれません。しかしメンテナンスが十分に行き届いていない車だと、暑い場所でエンジンがオーバーヒートして止まってしまう可能性もありますし、車内に置かれた子どもが間違って冷房のスイッチを切ってしまうかもしれません。
乳幼児を車内に残すことは絶対に避け、車内熱中症の予防に努めていただければと思います。
本日は子どもの熱中症について、症状と受診の目安、対処法のポイント、起きやすい状況について解説しました。
<参考文献>
1.黒澤寛史.知っていますか?小児科領域のスポーツ障害:急性スポーツ障害:熱中症.小児科診療, 2020. 83(2):139-144.
2.日本小児科学会.子どもおよび子どもにかかわる業務従事者のマスク着用の考え方. 2021.
3.WHO.Coronavirus disease (COVID-19): Masks,Q&A,Should I wear a mask while exercising?,2020.
4.植松悟子.季節依存性疾患・病態:子どもの熱中症. 東京小児科医会報, 2019. 38(1): 4-10.
5.日本救急医学会.熱中症ガイドライン2015.
6.日本スポーツ協会.スポーツ活動中の熱中症予防ガイドブック,2019.
7.環境省. 熱中症予防情報サイト「暑さ指数の実況と予測について」, 2021.
8.Vaidyanathan A, et al.Heat-Related Deaths - United States, 2004-2018. MMWR. Morbidity and mortality weekly report, 2020. 69(24): 729-734.
9.National Safety Council. Injury Facts:Heatstroke deaths of children in vehicles. 2021.
10.JAF.実験検証「JAFユーザーテスト」(真夏の車内温度),2012.










