インフル薬は飲んだ方がいい? メリットとデメリット

今年のインフルエンザは流行開始が早く、12月25日の時点で定点当たり報告数は21.22となっており、正月はまさに流行のピークに近づいています。
さて、皆さんはインフルエンザと診断されたときに抗インフルエンザ薬(以下インフル薬)を処方されなかったことがありますか?
おそらくほとんどの方はインフルエンザという診断がなされた場合にタミフルなどのインフル薬を処方されているのではないでしょうか。
その証拠として、我が国には「薬局サーベイランス」というものがあり、インフル薬が処方された数をほぼリアルタイムに見ることができるのですが、このインフル薬の処方数の動きと実際のインフルエンザ患者の動きは概ね一致するとされています。
それくらい「インフルエンザと診断→インフル薬を処方」というのは日本では当たり前の図式になっています。
しかし、インフルエンザはウイルス感染症であり、他の多くのウイルス感染症と同様に自然に良くなる感染症です。
なぜ多くの医師はインフル薬を処方しているのでしょうか。
インフル薬により症状を半日〜1日ほど短くできる
風邪に抗菌薬は効きません。しかし、当然ですがインフルエンザにインフル薬は効きます。効くんですが、何をもって「効く」というのかが問題でして、飲んだら一瞬で症状が収まって100メートル全力疾走も余裕だぜって感じだと最高なんですが、実際にはそんなことはなく、インフルエンザに罹患した健康な人がインフル薬を飲んでもインフルエンザ症状の持続期間が半日〜1日くらい短くなるだけです。重症化を抑える効果があるのかについても現在のところまだ結論が出ていません。
また大事なポイントとして、これまでの多くの臨床研究でインフル薬の有効性が証明されているのはインフルエンザを発症してから48時間以内にインフル薬を飲んだ場合に限定されています。つまり、発症して2日経ってしまった状態では体内にインフルエンザウイルスが増えきってしまっており、その後に飲んでも飲まなくても経過に変わりはないということになります。
飲むのであればなるべく早く、ということになります。
では、皆さんががインフルエンザになったとして「インフルエンザの症状が最大で1日短くなる薬があるけど飲みますか?」と言われたらどうしますか?
もちろん飲みますよね。
「いえ、私はこの発熱と倦怠感をできるだけ長く味わいと思っているので、薬はけっこうです」という人がいたら、なかなかのマゾな方ではないでしょうか。
もしかしたら「仕事をできるだけ長く休みたいので早く良くなってもらっては困るんです!」という人はいるかもしれません(その気持ち、100%分かります!)。が、インフル薬を飲んでも飲まなくても多くの場合休職すべき期間は同じです(詳しくはこちら)!
いずれにせよ、おそらくほとんどの方が1日でも早く辛いインフルエンザの症状とおさらばしたいと思うはずです。
というわけで多くの医療現場でインフル薬が処方されているわけです(もちろん私もしばしば処方します)。
インフル薬の副作用は?
しかし、他の薬と同じようにインフル薬にも副作用があります。
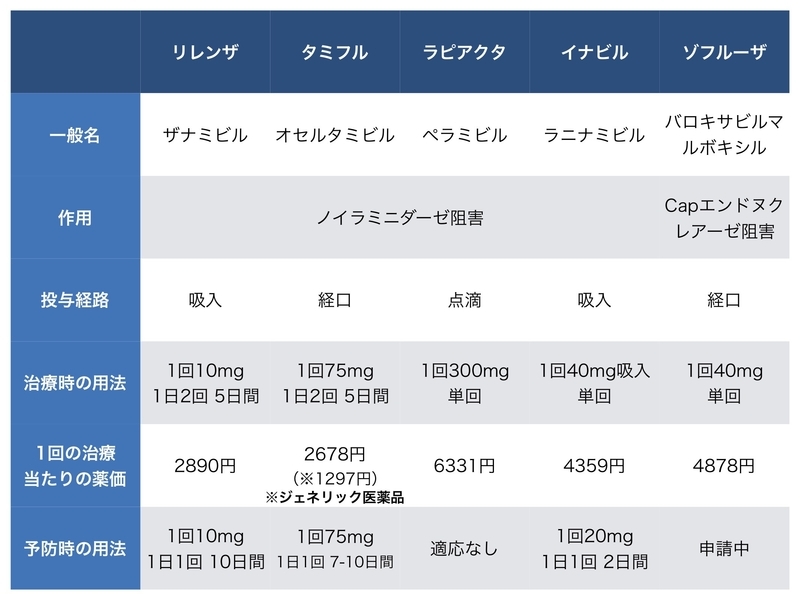
タミフル(オセルタミビル)、リレンザ(ザナミビル)、イナビル(ラニナミビル)、ラピアクタ(ペラミビル)という4つのインフル薬はノイラミニダーゼ阻害薬と呼ばれるもので、作用機序も副作用も共通しています。
副作用で頻度が高いのは嘔吐や下痢です。例えばオセルタミビルによる胃腸症状の頻度は嘔気が6%、嘔吐が8%程度とされており、その他のインフル薬も頻度の差はあれ同様の副作用があります。
人によって程度は異なりますが、ひどい人はゲーゲー吐いたり下痢をしたり胃が痛いといって、インフル薬による副作用のために再度病院を再診されることがあります。これらの症状は、ときにインフルエンザよりも辛そうです。
昨年発売されて話題となった新しいインフル薬ゾフルーザ(バロキサビルマルボキシル)にも副作用があります。タミフルなどと同様に吐き気や下痢が見られることがあるのと、下血、鼻血、血尿など出血症状が報告されています。ゾフルーザは1回の内服で良いというメリットがありますが、その反面体内でなかなか代謝されないためこうした出血症状も長く続くことがあります。
このような副作用のことを考えると、そこまでインフルエンザの症状が辛くない人は敢えてインフル薬を飲まないという選択肢もあって良さそうです。これら副作用の可能性や薬にかかる費用と、インフルエンザの有症状期間の短縮とどちらを取るのか、というメリットとデメリットとを考えなければなりません。
耐性ウイルス出現の危険性は?
耐性菌の増加が社会的な問題となっており、日本でも「耐性菌による死亡者が年間8000人にも及ぶ」というニュースが話題になりました。
タミフル耐性インフルエンザウイルスの増加が一時期話題となりましたが、2009年の新型インフルエンザの流行以降、ソ連型と呼ばれるインフルエンザウイルスからこの新型のウイルスが取って代わってからはタミフル耐性ウイルスはあまり報告されなくなりました。
現時点ではタミフルなどのノイラミニダーゼ阻害薬の使用と、その耐性ウイルスの増加との関連は明確には分かっていません。
一方、昨年発売開始されたゾフルーザについては発売以前から耐性ウイルスが報告されており、特に12歳未満の小児では耐性ウイルスが出現しやすいことが分かってきました。こうしたゾフルーザ耐性のインフルエンザウイルスに罹った場合、ゾフルーザによる治療効果が乏しく症状が続く期間が長くなることが分かっています(N Engl J Med 379: 913-923, 2018)。
すでにこうしたゾフルーザ耐性ウイルスは、ゾフルーザを内服したことがない人からも見つかっており、広がりが懸念されています。
ゾフルーザは1回の内服で済むという簡便さから昨年全国で約550万人が処方されたと推定されていますが、結果としてこのような耐性ウイルス出現につながってしまいました。
ゾフルーザはとても貴重な薬剤です。今後病原性の強いインフルエンザウイルスが出現した場合など、将来に備えて大事に使わなければなりません。
というわけで、もしインフルエンザと診断されてもインフル薬を希望するかどうかについては上記のメリットとデメリットを考えた上で医師と相談して決めるようにしましょう。
ちなみにこれは持病のない健康な方がインフルエンザに罹った場合の話でして、妊婦さんや高齢者、基礎疾患のある方がインフルエンザに罹った場合はまた別の話です。
以下のような重症化のリスクが高い方についてはインフル薬によるデメリットよりもメリットが上回ることが多く、積極的に投与することが推奨されています。
インフルエンザ合併症のリスクの高い患者
・5歳未満(とりわけ2歳未満)の幼児
・65歳以上の高齢者
・慢性の、肺疾患(気管支喘息を含む)・心血管疾患・腎疾患・肝疾患・血液疾患・代謝性疾患
(糖尿病を含む)・神経疾患(脳脊髄障害、末梢神経障害、筋障害、てんかん、脳卒中、精神遅滞、中等度以上の発達異常、筋萎縮、脊髄外傷を含む)
・免疫抑制状態の患者(免疫抑制治療を受けているあるいはHIV感染を含む)
・妊婦および出産後2週以内の産褥婦
・アスピリンまたはサリチル酸を含む薬物治療を受け、ライ症候群のリスクのある18歳以下
・BMI 40以上の肥満者
・長期療養施設入居者
当てはまる方は少しでも早くインフル薬を内服するようにしましょう。
参考:
国立感染症研究所 IASR「新規抗インフルエンザ薬バロキサビル未投与患者からのバロキサビル耐性変異ウイルスの検出」
日本感染症学会提言「~抗インフルエンザ薬の使用について~」