11月は「薬剤耐性(AMR)対策推進月間」 抗菌薬と耐性菌について考えよう

毎年11月は「薬剤耐性(AMR)対策推進月間」です。
今年は感染症領域ではコロナの話題が中心ですが、耐性菌の問題も私達にとって非常に大きな問題です。
「薬剤耐性(AMR)」は人体ではなく微生物側に起こる変化
薬剤耐性(AMR)とはなにかと言いますと、細菌などの微生物が抗菌薬(をはじめとした抗微生物薬)に効かなくなることを指します。人体の変化ではなく、細菌などの微生物側に起こる変化というわけですね。
ここでは細菌のAMRについて考えてみましょう。
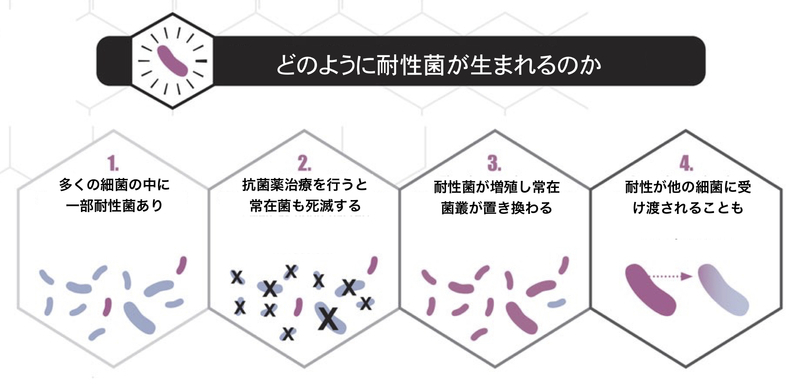
私たちの体はたくさんの細菌と共存しています。
口の中、皮膚、腸の中などには無数の細菌が存在しており(細菌叢と言います)、食べ物の消化を助けたり、外部から侵入する悪い菌の増殖を防いだりしています。
例えば、私たちが肺炎球菌という細菌によって肺炎に罹ったとき、肺炎球菌をやっつけるためにフルオロキノロンという抗菌薬が治療に使われることがあります。
フルオロキノロンが体に入ると、本来の標的である肺炎球菌だけでなく、私たちに無害な細菌叢にも影響がみられます。
フルオロキノロンによって細菌叢が減り、細菌叢の中にいた元々フルオロキノロンに耐性を持つ腸内細菌が腸の中で相対的に増えることもあります。
常在菌である腸内細菌は腸の中にいる間は無害ですので、フルオロキノロンに耐性の腸内細菌が大腸にいても日常生活には支障はありませんが、例えば腸内細菌は会陰部から逆行して侵入することで膀胱炎や腎盂腎炎を起こすことがあります。
つまり、フルオロキノロンを使った影響で腸の中で増えたフルオロキノロン耐性の腸内細菌が膀胱炎や腎盂腎炎の原因になることがあるのです。
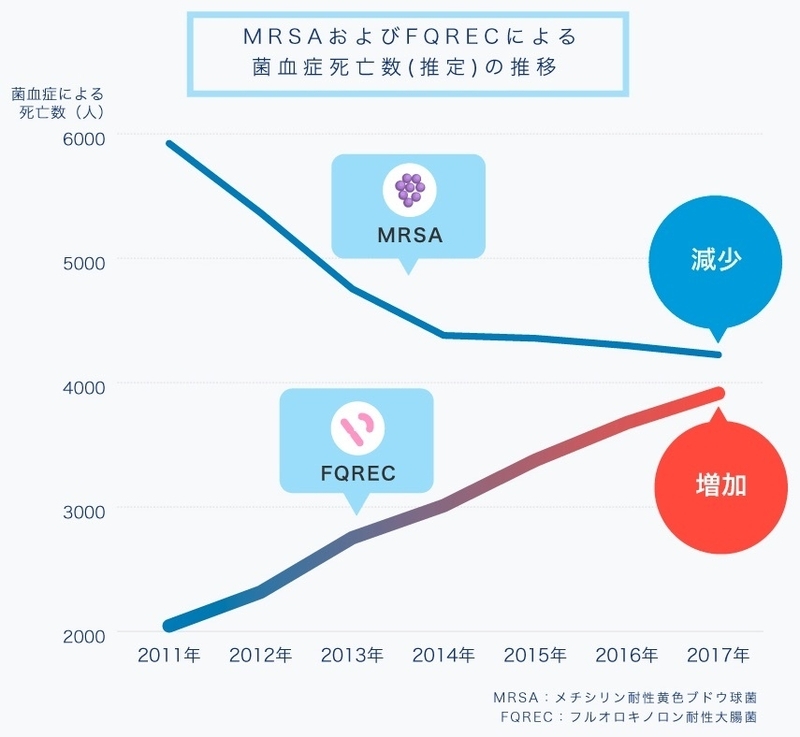
実際に、フルオロキノロン耐性大腸菌による菌血症(血液中に細菌が入り込んだ状態)によって亡くなる方が日本国内でも年々増加しているという推計が出ています。
抗菌薬は細菌のよる感染症の治療には必要不可欠なものですが、使用しすぎることで薬剤耐性が増加し、ひいては耐性菌による感染症が増加してしまう危険性があるというわけです。

現状のままAMRが増加し続ければ、2050年には世界におけるAMRによる死亡者が年間1000万人にも達すると推計されています。
抗菌薬は細菌による感染症の治療にとって大事なものですが、必要ないときには使わないようにしないと、AMRが増加し抗菌薬がどんどん効かなくなっていってしまいます。
かぜやインフルエンザ、新型コロナに抗菌薬は効かない
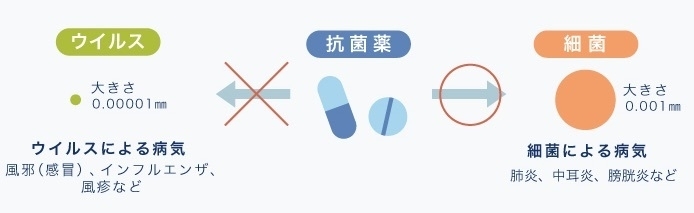
抗菌薬は、必要ないときには飲まないことが大事、とお話しましたが、では抗菌薬が必要ないときとはどのような状況でしょうか?
それは細菌感染症ではないときです。
風邪やインフルエンザ、新型コロナはウイルス感染症であり、抗菌薬は効きません。
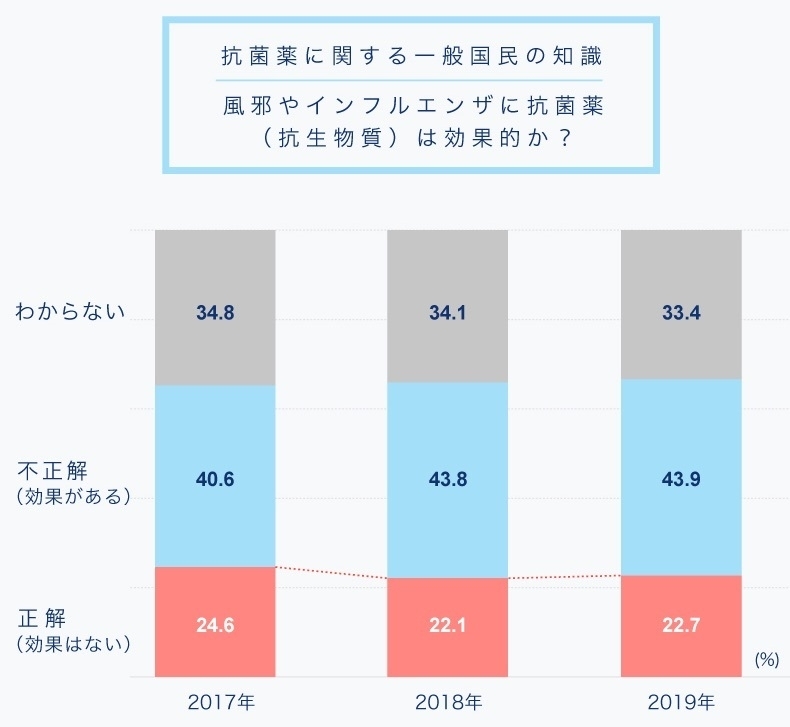
「そんなこと当たり前じゃん」と思われるかもしれませんが、実際には正しい知識を持っているのは20-25%程度です。
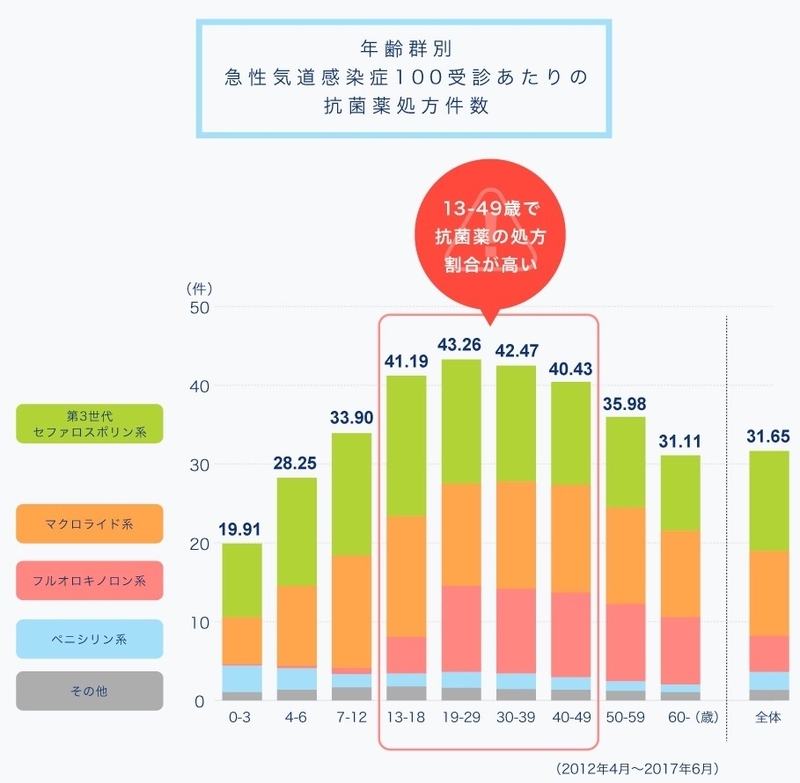
「多くの場合抗菌薬が必要ではない感染症」の代表として急性上気道炎(かぜ、咽頭炎、気管支炎、副鼻腔炎など)があります。
これらは多くの場合ウイルスによるものだからです。
急性上気道炎に対して本来抗菌薬が必要な状況は、溶連菌性咽頭炎など限られた場面だけです。
しかし、急性上気道炎で病院を受診した際には26.4%の人が抗菌薬の処方を希望する、という報告結果も出ていますし、実際に3割で抗菌薬が処方されています。
新型コロナもウイルス感染症ですが、海外からは「新型コロナで入院した患者の54%に抗菌薬が投与されていた(実際に細菌感染症を合併していたのは3.5%に過ぎなかった)」という報告も出ており、Withコロナ時代においてもAMR対策の取り組みはますます重要になってきています。
毎年11月は「薬剤耐性(AMR)対策推進月間」です。
子どもたちの世代に大事な抗菌薬を残していくために、国民一人ひとりが耐性菌の問題を意識し、取り組んでいきましょう。










