「経口中絶薬」、厚労省に製造販売の承認申請 どんな仕組みで中絶するの?

英製薬会社ラインファーマが、人工妊娠中絶を目的とした経口薬(飲み薬)について厚生労働省に製造販売の承認申請をした、というニュースが2021年12月22日に報道されました。
人工妊娠中絶とは?世界と日本で現状はどう違うの?人工妊娠中絶の方法にはどんなものがあるの?中絶のための飲み薬ってどういうもの?
こうした疑問にお答えします。
人工妊娠中絶とは?
人工妊娠中絶は、意図していなかった妊娠において、その妊娠を中断することを目的として行う処置です。現在(2021年12月時点)のところ、日本では手術しか認められていません。
人工妊娠中絶が受けられるのは妊娠22週未満(※)までですが、妊娠初期(12週未満)と、それ以降で大きく分けられており、後述の「母体保護法」という法律で定められた適応条件があります。
※妊娠週数は直近の生理開始日から数えた日数でおおよその予測ができます(正確には超音波検査での判定が推奨されています)。たとえば、妊娠12週というと直近の生理開始日から12週、該当のセックスをした日からは10週前後のことが多いです。
世界での現状は?
WHO(世界保健機関:World Health Organization)が提出した報告によると、2015〜2019年の間、世界では年間平均7,330万件の人工妊娠中絶が毎年行われています。これは15〜49歳の女性100人当たり年間約4件の中絶が行われている計算になります。
なお、全妊娠の29%、意図しない妊娠の61%に対して人工妊娠中絶が行われています。(文献1)
WHOでは2003年(2012年改訂 / 今から約10年も前です)に「安全な中絶」を世界中で実施するための指針を発表しており、その中では推奨される具体的な人工妊娠中絶の方法が掲載されています。
妊娠の早い段階では薬物を使った中絶や吸引法という手術が推奨され、これらの処置を、訓練を受けた医療従事者が中絶後のサポートまで含めて行うことで「安全な中絶」が可能になるとしています。(文献2)
現在、世界各地で行われている人工妊娠中絶には安全なものとそうでないものが混在しています。「訓練を受けた医療従事者」が、「推奨された方法」で行う人工妊娠中絶を「安全な中絶」とした場合、世界の人工妊娠中絶の約3分の1が、このどちらも満たさない最も安全性の低い条件のもとで行われています。この中にはお腹に強い力を加える、炎症を起こす物質を摂取する、子宮の中に異物を入れるといった方法が含まれます。また、安全でない中絶の半数以上はアジアで行われていると報告されています。(文献3)
毎年、妊産婦死亡の約5〜13%が安全でない中絶に起因するとされています。(文献4)
安全でない中絶は、身体的・精神的な健康障害を引き起こし、女性や医療システムに社会的・経済的な負担をかけることになります。
ただ、中絶に起因する死亡や障害のほとんどは、性教育、効果的な避妊法の使用、安全で合法的な中絶の提供、合併症に対する迅速な治療によって防ぐことができると考えられています。
女性が安全かつ必要な時にいつでも手頃な価格で受けることができ、人権を尊重された中絶ケアへアクセスできないことは、公衆衛生と人権の重要な問題だと世界的に認識されています。
人工妊娠中絶は女性の権利である
2015年9月の国連サミットで採択された、2030年までに持続可能でよりよい世界を目指す国際目標であるSDGs(持続可能な開発目標:Sustainable Development Goals)とも実はこの問題は深く関わっています。
SDGsの中で「目標3. すべての人に健康と福祉を」、「目標5. ジェンダー平等を実現しよう」が掲げられており、特にこれらの達成のために必要となってくるのがセクシュアル・リプロダクティブ・ヘルス&ライツ(Sexual Reproductive Health and Rights: SRHR)といわれる「性と生殖に関する健康と権利」です。
これはすべての人が性と生殖に関する正確な情報にアクセスができ、自分の性や生殖について自分自身で決定できる権利のことで、中絶後のケアを含む、安全な中絶へアクセスできること=権利として取り上げられています。(文献5〜7)
人工妊娠中絶の方法は?
大きく分けて、「手術での中絶」と「薬剤での中絶」の2種類があります。日本では「薬剤での中絶」は2021年12月時点でまだ認可されていません。
どちらの方法で中絶を行う場合も痛み止め(不安を和らげる薬なども含まれます)や麻酔を適切に使用し苦痛を最小限にすることが推奨されています。麻酔については、「傍頸管ブロック」と呼ばれる子宮頸部付近に局所麻酔の注射を打つ方法と、全身に薬を投与して、うとうとした状態で処置を行う静脈麻酔のどちらでも良いとされていますが、先進国では合併症が比較的少ない傍頸管ブロックの使用が増えつつあります。
また処置後の子宮内感染を予防するために、「手術での中絶」を行う場合には抗生物質の投与が推奨されています。
妊娠週数によって、人工妊娠中絶の方法やその後の行政手続きが異なります。
初期(妊娠12週未満)
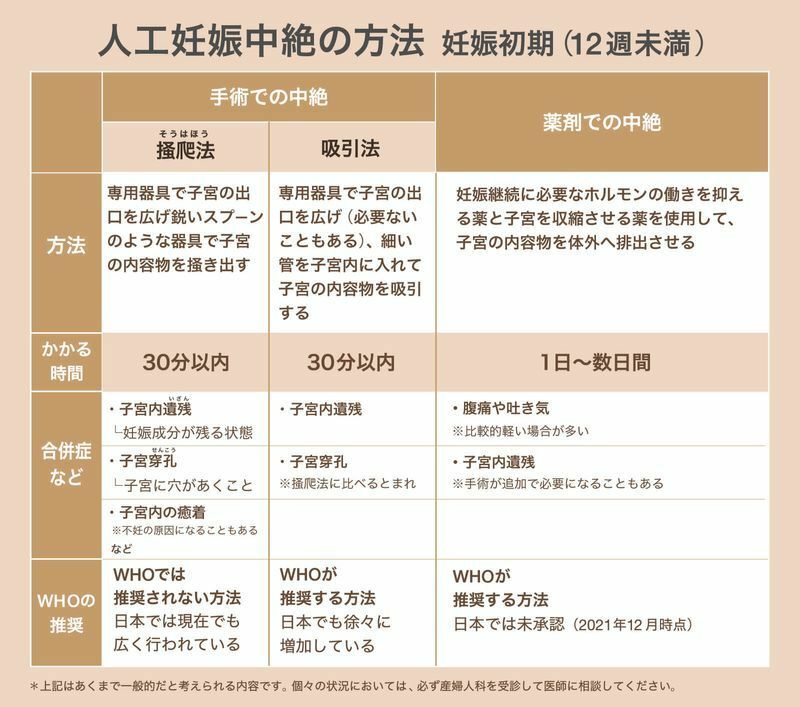
「手術での中絶:掻爬法・吸引法」、または「薬剤での中絶」(日本では薬剤による中絶はまだ認可されていない)が実施されます。WHOでは、手術での中絶として吸引法が推奨されています。
日本では掻爬法または吸引法が行われます。
子宮口をあらかじめ物理的に広げた上で、ほとんどの場合は静脈麻酔をしてから子宮の内容物を除去する方法です。通常は10〜15分程度で済み、痛みや出血も少ないので、体調などに問題がなければその日のうちに帰宅できることが多いです。
日本では掻爬法がまだ広く実施されている現状があり、最近もWHOが推奨する吸引法への切り替えの依頼が産婦人科の専門組織にあてて通知されています。(文献8)
<人工妊娠中絶の方法(妊娠初期:〜12週未満)>
中期(妊娠12週以降22週未満)
「手術での中絶:術前処置と子宮頸管拡張及び子宮内容排出術」または「薬剤での中絶:頸管拡張を併用する」が選択されます。
日本ではあらかじめ子宮口を開く処置を行なった後、子宮収縮剤で人工的に陣痛を起こし「分娩」に近いかたちの方法をとることが一般的です。妊娠12週以後の中絶手術を受けた場合は役所に死産届を提出し、胎児の埋葬許可証をもらう必要があります。
処置後のケア
これも非常に重要です。処置での合併症や処置後の子宮内感染、妊娠継続(妊娠成分が子宮内に遺残している)がないか注意して観察する必要があり、異常が認められた場合にはすぐに医療機関へアクセスできる仕組みを整える必要があります。
また、人工妊娠中絶後に精神的な問題が発生することがあり、処置後は精神面にも注意を払うことが女性の包括的ヘルスケアの観点からも重要です。
また、人工妊娠中絶は繰り返し実施されることもあり、処置を受けた女性の身体的・精神的・経済的な苦痛を軽減するためにも、次回の妊娠をすぐに希望しない場合は適切な避妊手段につなげることが重要です。
避妊効果が高く、女性主体で避妊が可能な経口避妊薬や子宮内避妊具の挿入は、中絶処置直後から開始することができるので、適切な避妊についてケアを提供することも私たち産婦人科医の重要な役割です。
日本の現状は?
2020年の統計では、1〜12月で合計145,340件、およそひと月に12,111件(1日に400件!)の人工妊娠中絶が行われており、年々減少傾向にはありますが、その数は未だ少なくありません。(文献9)
日本では、人工妊娠中絶は「胎児が、母体外において、生命を保続することのできない時期(=妊娠22週未満)に、人工的に胎児及びその付属物を母体外に排出すること」と定義されており、平成25年12月13日に改正された母体保護法に則って処置が行われます。人工妊娠中絶手術を実施できるのは母体保護法により指定された「指定医師」のみで、医療機関も指定されています。
人工妊娠中絶の適応もこの法律によって定められていますが、現状に即していない部分もあり、SRHRの観点からも議論の余地が残っています。
【母体保護法に定められた適応条件】
母体保護法 第三章 母性保護
第十四条 都道府県の区域を単位として設立された公益社団法人たる医師会の指定する医師(以下「指定医師」という。)は、次の各号の一に該当する者に対して、本人及び配偶者の同意を得て、人工妊娠中絶を行うことができる。
一 妊娠の継続または分娩が身体的または経済的理由により母体の健康を著しく害するおそれのあるもの
二 暴行若しくは脅迫によってまたは抵抗若しくは拒絶することができない間に姦淫されて妊娠したもの
2 前項の同意は,配偶者が知れないとき若しくはその意志を表示することができないとき又は妊娠後に配偶者がなくなったときには本人の意思だけで足りる。
日本における経口中絶薬について
日本国内では飲み薬による中絶を可能とする「経口中絶薬」が2021年12月下旬、厚生労働省に製造販売の承認申請がされました。
今回申請される薬による妊娠中絶は「ミフェプリストン(妊娠継続に必要なホルモンの働きを抑える薬)」と「ミソプロストール(子宮を収縮させる薬)」という2種類を順番に服用する方法です。
WHOでもこの方法を推奨しており、1988年にフランスで推奨されて以降、80か国以上で承認されています。なお、米国では中絶処置の中で薬剤が全体の約4〜5割、英国では約7割を占めています。また、英国では薬剤による中絶処置のうち約4割が自宅での服用となっています。
具体的には、「ミフェプリストン 200mg」を内服して約2日後(36〜48時間後)に「ミソプロストール 800μg」を、3時間以上の間隔を空けて口腔内でゆっくりと溶かす方法で服用します。
日本で120人を対象に行われた臨床試験では、93%が「ミソプロストール」を服用し24時間以内に中絶を完了しました。中絶完了までもう少し時間がかかることもありますし、子宮内に妊娠成分が残ってしまう場合は手術による処置が追加で必要になります。薬の副作用としては腹痛や吐き気などの症状、出血による貧血などがあります。先述の日本での臨床試験では、軽い症状も含めると37.5%に副作用を認めています。
海外ではこれらの薬剤処置が外来で行われることも多く、費用も1000円前後と安価に手に入れることができる、もしくは無償で提供される国もあります。米国では州によって異なりますが中絶にも保険が適用される場合があり、英国は医療費が全て税でまかなわれているため本人の負担はありません。国によっては薬局で購入することもできます。
実際に日本で経口中絶薬を使用できるようになるのは来年以降となりそうですが、「より安全な中絶」の選択肢が増えるのは喜ばしいことだと思います。もちろん、この薬の悪用はあってほしくありませんが、このときに比較されるべきは「悪用が一件もない社会」ではなく、「この薬が承認薬として使えない社会」と考えます。
なので、多くの女性に必要性のある薬は承認された上で、運用や提供体制によって悪用を可能な限り防ぐ仕組み作りが重要でしょう。
参考文献
1. Bearak J et al. Lancet Glob Health. 2020 Sep; 8(9):e1152-e1161
2. Safe abortion: technical and policy guidance for health systems, 1 January 2012.
3. Ganatra B et al. The Lancet. 2017 Sep.
4. Say L et al. Global causes of maternal death: a WHO systematic analysis. Lancet Glob Health. 2014 Jun; 2(6):e323-33.
5. 外務省. SDGsとは?
6. United Nations. Transforming our world: the 2030 agenda for sustainable development.
7. Starrs AM, et al. Lancet. 2018 Jun 30;391(10140):2642-2692.
8. 人工妊娠中絶等手術の安全性等について(依頼)(令和3年7月2日厚生労働省子ども家庭局母子保健課長通知)










