年末年始「救急車を呼ぶべき…?」迷わないために 子どもの救急受診、目安や対処法

コロナ禍の年末は、コロナだけでなくインフルエンザや風邪、そしてレジャーや帰省の移動に関連した事故など様々な理由で救急外来に患者さんがやってきます。
一方で、医療機関によってはコロナ禍のために緊急対応が例年よりも遅くなる可能性もあります。起きやすい事故や家庭での応急処置などを前もって知っておくことで、あわてずに済むのではないでしょうか。
そこで今回は、子どもの事故でもっとも多い「ころぶ(頭部打撲)」と、事故が起きると入院の割合が比較的高い「異物誤飲や窒息」「やけど」に注目して、その内容と緊急時の対応についてまとめてみました。年末年始のお休み前、お子さんのいるご家庭の方にはぜひ確認いただければと思います。
【頭をぶつけた】
乳幼児で一番多い事故は何かご存じでしょうか。平成26年~30年の救急搬送データをまとめた東京消防庁の報告をみてみましょう。5歳以下の事故種別ごとの搬送人員のデータをみると次の通りです(図1)。
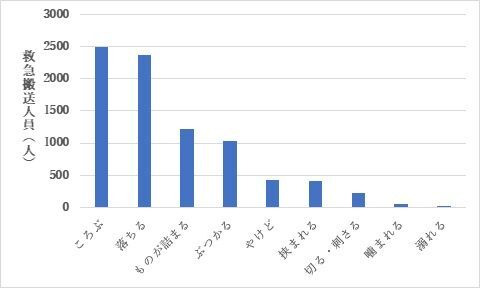
ご覧の通り、乳幼児では「落ちる」と「転ぶ」事故が多いことが分かります。乳児はベッドやソファからの転落が多く、1歳過ぎから階段が増えます。2歳以降は階段に加えて椅子やテーブルから落ちることも増えます。状況にはバリエーションがありますが、病院に来る理由としては、落ちたり転んだ結果、「頭をぶつけた」というのが多いです。子どもは頭が大きく重心が高いので、体のバランスを崩すとたいてい頭をぶつけることになるためです。
受診の目安について
ところで頭をぶつけた後、お子さんは吐くことがあります。「頭の中で何か悪いことが起こっているに違いない、救急車を呼んだ方がいいのでは」と思われるかもしれません。心配ですね。
でも実際には、子どもは頭をぶつけた後、大人よりも嘔吐しやすく、軽くぶつけただけで吐くこともあります。子どもで嘔吐が起こりやすい原因ははっきり分かっていませんが、脳機能の未熟さからきていると考えられています(1)。
実際に頭部打撲の患者さん42,112例を調べた調査では5557名(13.2%)に嘔吐症状があり、嘔吐以外に症状があった場合に脳損傷がみられた割合は2.5%でしたが、嘔吐以外に症状がない患者では脳損傷は0.2%にしかみられませんでした(2)。つまり嘔吐があっても他に症状がなければそれほど慌てる必要はありません。ほかの症状があったり、何度も繰り返し嘔吐して元気がない場合には詳しく検査が必要になりますので受診してください。
子どもが頭をぶつけた場合のホームケアとしては次の通りです。
【1】転んだりして頭をぶつけた場合にはまずは傷ができていないかを確認してください。
【2】出血があれば傷口を清潔なタオルなどで押さえて止血します。傷がなければ患部を冷やしましょう。
【3】ぶつけた後は長時間の外出を避け、自宅でゆっくり過ごしてください。
直後には症状が出ないこともあるため、24時間は子どもの様子が変わりないか注意して観察する必要があります。眠っているのか分からなければ、起こして意識を確認してみましょう。
以上より受診の目安について、以下にまとめました(表1)。

予防するには
転倒そのものを予防することは難しいですが、転んでも大きな事故に繋がらない工夫はできます。ベビーベッドの柵は上げておく、ハイハイ歩きを始めたら家具に保護カバーをつけ、階段にはガードをつけるなど、成長発達に応じた環境調整をしていきましょう。
【ものがつまる/異物を飲み込む】
事故の中でも入院に至る割合が高いのが異物誤飲や窒息です。前出の東京消防庁のデータで医療機関に救急搬送された方の年齢分布を見てみましょう(図2)。ご覧の通り4歳以下が圧倒的に多いことが分かります。
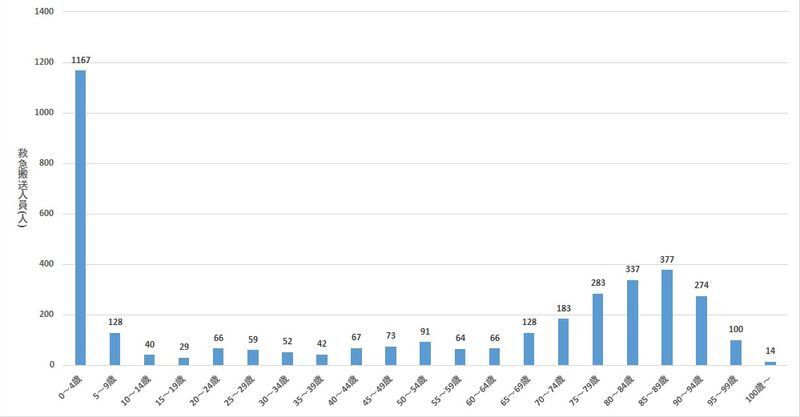
この事故は食べ物が詰まる(窒息)と、異物を飲み込む(異物誤飲)で大きく内容が異なりますので、2つに分けてお話しします。
①食べ物が詰まる事故
子どもは噛む力が弱く、気道の直径も小さいため、大人より食べ物をのどに詰まらせやすいです。窒息しやすいものの特徴としては「弾力があるもの、つるっとしたもの、丸いもの、粘着性が高いもの、固いもの」という特徴があります。
もうすぐお正月です。お正月で窒息の原因となりやすい食べ物と言えばお餅・・ですが、子どもの場合にはお餅による窒息は高齢者ほど目立ちません。おそらく家族が注意するためと思われます。ただ、お餅以外にも、子どもがのどにつまらせやすい食べ物は多く、むしろそれらへの注意喚起が必要です。
そこで、子どもがのどに詰まらせやすい食べ物と予防方法について、保育施設などにおける事故予防ガイドラインをもとに表を作成しましたのでご参考にしていただければと思います(表2)。

実際に食事を詰まらせたときの処置方法
食事中に急に顔色が悪くなり苦しそうな様子や声が出せなくなったときには窒息の可能性があり、すぐに処置が必要です。
まずは人を呼んでください。周りに人がいない場合には119番しましょう。119番したらハンズフリーにして、救急隊の指示に従って以下の処置を行います。
【1】乳児では保護者の片腕にうつ伏せに載せ、顔を支えながら背中の真ん中を手で繰り返し叩きます。
少し大きなお子さんの場合、保護者が立て膝になり、ふとももでお子さんのみぞおちを圧迫するようにして、背中の真ん中を手のひらで叩きます(背部叩打法)。
【2】その後仰向けにして、片手で乳児の体を支えながら、もしくは膝にお子さんを載せながら、心肺蘇生と同じ方法で胸部を圧迫します(胸部突き上げ法)。
【3】背部叩打法と胸部突き上げ法のセットを各5~6回で1サイクルとし、これを繰り返します。年長児は後ろから両腕を回してみぞおちの下で手を組み、お腹を上方に圧迫します(ハイムリッヒ法)。
なお、慌てて口の中に指を入れて取り出そうとすると窒息状態が悪化するためやってはいけません。
これら一連の流れ(救急要請~応急処置まで)は政府インターネットテレビ「窒息事故から子供を守る」で分かりやすくまとめられています。8分間の動画で、PCやスマホで視聴できます。お子様の万が一に対応できるよう、これを機に一度ご覧になっていただければと思います。
②異物を飲み込んだ
生後5か月を過ぎると子どもは何でも口に入れようとします。なめて味や固さを確認することで、その形状を学ぶため、発達の正常な過程ではあるのですが、誤飲の事故も増えてしまいます。
異物誤飲は2歳までの男児に多いのですが、実は4割は誤飲現場を目撃されていないという報告があります(3)。そのため「さっきまであったはずのものがない」場合に誤飲を疑うことは事故を見逃さないためにも大切です。
誤飲の原因として多いのは「タバコ」や「家族の薬」です。
薬にも色々ありますが、特に気をつけるべきなのは「抗うつ薬」「抗けいれん薬」「血糖降下薬」「不整脈など心疾患の薬」などです。これらを誤飲してしまった場合には少量であってもすぐに受診してください。
一方、タバコの誤飲で増えているのが「加熱式タバコ」です。日本中毒情報センターの集計では、2017年後半には加熱式タバコの誤飲件数は紙巻きタバコを上回っています。
タバコの誤飲による致死量はタバコ1本分とされます。乳児が紙巻きタバコをまるごと1本食べてしまうことはまずないですが、加熱式たばこのスティックやカプセルは従来のたばこよりも小さく、誤飲リスクが高いです。タバコを誤飲するとニコチン中毒のリスクがあり、吐いたり、ぐったりしたり、けいれんを起こす可能性があります。小さなお子さんがいるご家庭では、加熱式タバコも含め全面禁煙をお勧めします。
実際に異物を飲み込んだ際の処置方法
もし、口に異物を入れている所を目撃した場合には、慌てて大声を出したりしないでください。子どもがびっくりすると飲み込んでしまう可能性があるため、慌てず、優しく言い聞かせ、口から出させてください。
ゴクリと飲み込んでしまった場合の受診の目安は誤飲した物によって異なりますので図にまとめました(図3)。

受診や対応について、もし迷った場合には小児救急電話相談(#8000)にご相談ください。表にも載せましたが日本中毒情報センターの中毒110番も役に立ちます。なお、受診する場合には、異物の特定が非常に重要になりますので「何を」「いくつ」誤飲したのか、同じものや包装を持参いただけると助かります。
ちなみに現在では、家庭内の処置としては「吐かせない」が基本です。
以前は強制的に吐かせること(催吐)が勧められていましたが、2003年、アメリカ小児科学会は、子どもに対して催吐剤を推奨しないとの声明を出しています(4)。
現在では催吐剤の製造は中止され、日本中毒情報センターHPでも、「家庭で吐かせることは勧められていません」と明記されています。
【やけど】
こちらも東京消防庁のデータをみてみましょう(図4)。
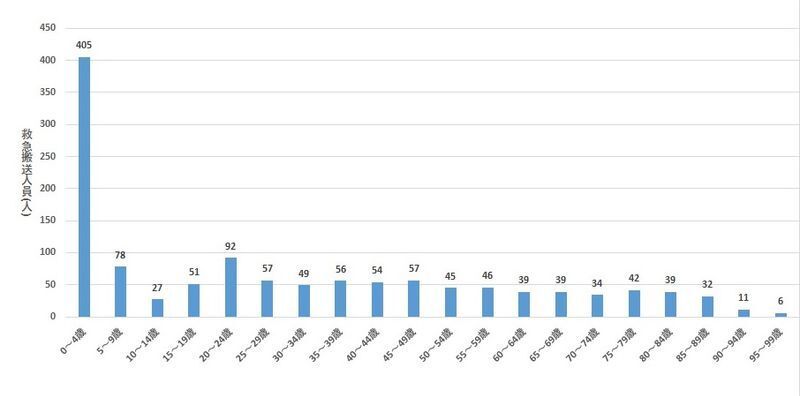
やけどはこのように4歳以下に多い事故で、1歳になって自分で動き回れるようになると増えてきます。原因としてはお茶/コーヒー、熱湯、味噌汁/スープなど、高温の飲み物が多いです。子どもは幼少であるほど皮膚が薄いため、やけどの深さは大人よりも深くなりやすいのも特徴です。
応急処置のしかた
とにかくすぐに冷やすことが大切です。やけどした部位を流水で5~10分間冷やします。服の上から熱湯などがかかった場合、無理に服を脱がせると皮膚が剥がれることがあるため、服の上から流水などで冷やしてください。
耳や目など流水が当てられない部位は、氷や保冷剤を包んだ冷たいタオルで冷やしましょう。水ぶくれができた場合には、触ったり破らないようにガーゼで保護してから受診してください。
なお、乳児など小さなお子さんは体を冷やすことで低体温になりやすいことに注意が必要です。特に全身やけどの場合、流水で全身を冷やすことで体温が下がってしまうため、濡れたバスタオルなどで体を包み、その上から乾いたタオルケットなどで保温します。
受診の目安は次の表の通りです(表3)。

やけどを予防するには
「3つの罠」を念頭におきましょう。
1つ目はテーブルクロスの罠です。テーブルクロスがあるとお子さんが引っ張り、飲み物が倒れることがあります。
2つめはコードの罠です。アイロンや電気ケトルなどのコードを引っ張ったり、コードにつまずいたりしてやけどすることがあります。引っ張ると簡単にコードが外れるような製品を選んだり、コードが子どもの手の届かない1m以上の高さにあるようにレイアウトを調整しましょう。
3つめの罠は取っ手です。持ち手が手前にでていると、お手伝いしようとした子どもがひっくり返すことがあります。取っ手は奥に向けてください。実は私自身が4歳の時にこれで天ぷら油を足にぶちまけ、大やけどして入院した経験がありますので、個人的にも皆さんに知っていただきたいと思っています。
休みに入る前に
万が一の時にパニックにならないよう、今のうちに備えられることは何でしょうか。
まずは、今日解説したように起こりやすい事故【頭部打撲】【異物誤飲/窒息】【やけど】の種類を知り、そのホームケアや対処方法を把握していただければと思います。
また年末年始の当番医を把握しておきましょう。市のホームページやタウン情報誌などに掲載されているかと思います。いざというときには#8000(小児救急電話相談)も便利です。
そして、救急車の呼び方を知っておきましょう。慌てていると自宅の住所さえ飛んでしまうことがあります。そこで私達「教えて!ドクタープロジェクト」では救急車の呼び方シールを作りました(図5)。

このシールはローソンに設置してあるマルチプリンターのネットプリントで出すことができます。使い方はこちらの記事をご覧ください。このシールをプリントアウトする際に入力するユーザー登録番号はOSHIETEDR1です。冷蔵庫や固定電話の近くに貼っておくとよいでしょう。
保護者の皆さんが安心して年末年始を迎えられることを願っています。
参考文献:
(1)藤井佳美.軽微な頭部打撲、嘔吐したらCTは必要か.小児外科47;1009-1012,2015
(2)Ann Emerg Med. 2014;63(6):657-65.(PMID:24559605)
(3) Am Fam Physician. 2005; 15;72(2):287-91. (PMID:16050452)
(4) Poison treatment in the home. American Academy of Pediatrics Committee on Injury, Violence, and Poison Prevention. Pediatrics. 2003;112(5):1182–1185.










