2028年、オーストラリアから子宮頸がんが消える? HPVワクチン接種と検診で、激減する子宮頸がん

子宮頸がん撲滅が見えてきた
オーストラリアでは今後10年で、子宮頸がんがほとんど無くなるという研究報告が、10月2日付けのランセット・パブリック・ヘルス誌に発表された。
オーストラリアでは2028年までには、子宮頸がんの診断を受ける女性が10万人に4例未満まで減るというのだ。一般的に10万人に対し6例未満のがんは、希少(まれな)がんと呼ばれている。
さらに2066年には10万人に1例未満となり、先進国の中でも子宮頸がんを克服する最初の国になりそうだ。
2007年からHPVワクチン接種に積極的に取り組んできたオーストラリア。他国に先駆けて公費によるHPVワクチン接種プログラムを導入した国でもある。10代の女子は学校でHPVワクチンの無償接種を受けることができ、また19歳から26歳の女性もかかりつけ医のもとで無償接種を受けられる。このため同国では、例えば15歳女子の接種率は78.6%(2016年)と高い。
さらに2013年からは、学齢期の男子にも拡大した。HPV(ヒトパピローマウィルス)は、性的接触で感染が広がるため、男子にも接種することでより効果的に感染を抑え込むことができる。
またワクチン接種者が増えることで、集団免疫も得られる。集団免疫とは、大多数が予防接種を受けることで、感染者がでても、接種済みの人だけでなく、ワクチンを接種していない人への感染拡大も抑制される効果のことだ。
ワクチン接種で子宮頸がんを起こすHPVが77%減少
オーストラリアがんカウンシルによれば、HPVワクチン接種の取り組みにより、子宮頸がんを起こす型のHPVは77%も激減し、ビクトリア州における18歳以下の女子では前がん病変(子宮頸部高度異形成)がほぼ半減(*1)した。現在、オーストラリアで子宮頸がんの診断を受ける女性の割合は、10万人に7例まで下がった。日本では10万人に16例(*2)なので、オーストラリアはすでに日本の半分以下である。
また2015/16年データでは、子宮頸がん検診の受診率も56.3%(日本は42.3%)と高い。子宮頸がんによる死亡も、1982年には10万人に7.7例だったのが、2016年には10万人に1.9例まで大幅に下がっている。
さらにオーストラリアでは、2017年12月からは、従来の細胞診による子宮頸がん検診(2年ごと)にかえて、「前がん病変」をおこすHPV感染を発見する検診(5年ごと)が導入された。
米国ではHPVワクチン接種対象者を45歳まで拡大
一方、米国食品医薬品局(FDA)も10月5日、HPVワクチンの接種対象者を、27歳から45歳までの男女に拡大することを承認した(*3)。これまでは男女にかかわらず、11歳~12歳の小児、HPVワクチン接種歴のない26歳までの女性および21歳までの男性、同性と性交渉を持つ26歳までの男性に対し、HPVワクチン接種が推奨されてきた。
一口にHPVといっても、ヒトパピローマウィルス群は150種以上もあり、現在のところ、そのうち13種類以上に発がん性があることがわかっている。HPVワクチンは、子宮頸がんの予防で知られるが、HPV(ヒトパピローマウィルス群)への感染は、膣がん、外陰がん、肛門がん、中咽頭がんの原因にもなる。
陰茎がんはもちろんのこと、中咽頭がんも圧倒的に男性に多く発症する。思春期以降で性交により、たとえいくつかのHPVに感染したとしても、9価ガーダシルが有効な9種すべてのHPVに感染していない限り、ワクチン接種は男性、女性にかかわらず、未感染のHPVに対する防御策となる。
9価ガーダシル、子宮頸がん以外にも予防効果
現在、米国で使用されているHPVワクチンは、2014年にFDA承認を受けた9価ガーダシル(日本では未承認)である。子宮頸部に異常な細胞(前がん病変)の原因となる16型、18型をはじめ7種類の発がん性HPVと、性器にいぼを起こす2種類のHPVで、合計9種類のHPV感染を予防するワクチンだ。
14歳以下の子供には、2回接種、15歳以上および大人は3回接種が推奨されている。HPVワクチンは性的接触で感染することから、最も有効なのは性的に活発になる前に接種することだ。
米国では学童にHPVワクチン接種を義務づけている州もあり、接種率は地域によって差があるが、全体では50%(2017年データ)程度。2020年までに80%まで接種率を上げるべく、各州とも啓発活動に力を入れている。
日本の接種率は1%以下
日本でもHPVワクチンは、2010年から公費で受けられる定期接種になり、接種率は70%以上だったが、複数の副反応の報告を受けて、厚労省が2013年6月に積極的推奨をやめた。それに伴い、接種率は1%以下に落ちてしまった。
またHPVワクチンの種類についても、米国、EUをはじめ広く9価ガーダシルが使われている。従来の4価ガーダシルは子宮頸がんの原因となるHPV型の65%程度に有効だったが、9価ガーダシルは約90%をカバーするからだ。日本でも2015年に承認申請は行われているものの、本稿を書いている2018年10月中旬現在ではまだ承認されていない。
先進国で進む対策、日本では?
今年6月の米国腫瘍臨床学会(ASCO)では、HPVワクチンの開発者であり、子宮頸がんの発症抑制を世界的に取り組んできた米国立がん研究所(NCI)のダグラス・ローウィ医師が、オンコロジー・サイエンス賞を受賞した。
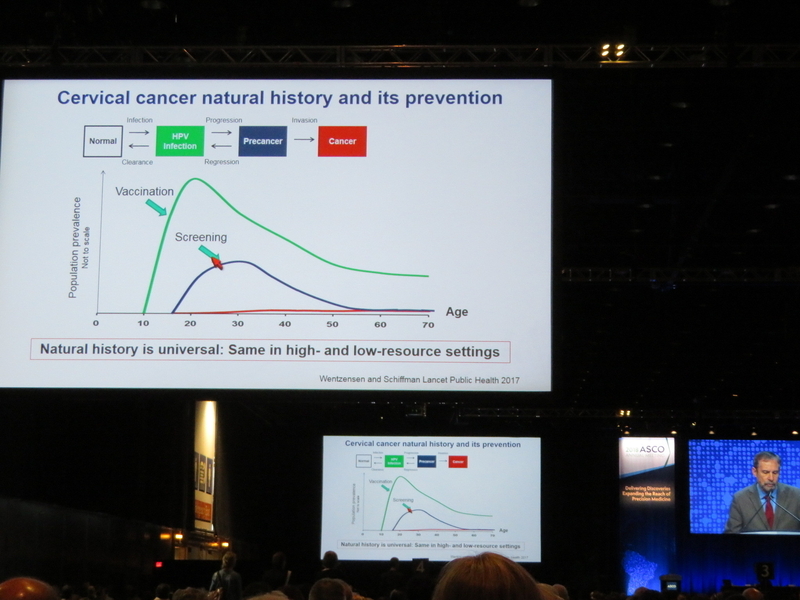
ローウィ医師は講演で、ワクチン接種の普及により、オーストラリアを筆頭に先進国では子宮頸がんの発症、死亡が急速に減りつつある成果を報告した。一方で、発展途上国では費用の問題などもあり、まだ子宮頸がんが女性にとって大きな脅威であると指摘し、「子宮頸がんを世界的に征圧する」ためのさらなるワクチン研究の必要性を訴えた。
日本の厚生労働省は今年に入り、HPVワクチンに関する情報提供を行っている(*4)。しかしリーフレットをみると、どうも接種後に起こりうる症状への注意が強調されているような印象を受ける。情報の理解度調査の結果をまとめて、接種勧奨の再開の可否を議論していくというが、このペースでは、日本は先進国でありながら、子宮頸がんが女性の脅威でありつづける国になってしまうのではないだろうか。
【訂正】11月14日 12:27 オーストラリアの子宮頸がんに関する記載で、ワクチン接種により「子宮頸がんが77%激減」とあったのを、「子宮頸がんを起こすHPVが77%激減」と訂正しました。筆者の誤りでした。
参考リンク
*1 オーストラリアがんカウンシル HPVプログラム成果(英文リンク)
*2 国立がんセンター 最新がん統計リンク 子宮頸がん罹患率は10万人に16例(部位別罹患率 2014年)