コロナのワクチン忌避、20代に多い傾向 「接種したくない」人の心理とは?
ワクチンをめぐるわが国の状況
新型コロナウイルス感染症(以下、コロナという)のワクチンについて、訪米した菅首相はファイザー製薬CEOと電話会談し、9月中には国民全員に行き渡る分のワクチンを確保できたと述べました。GW明けからは、接種が本格化するとも伝えられています。国民の2%にすらワクチンが届いていない現状の打開につながると期待したいと思います。
しかし、期待がもてることばかりではありません。というのも、わが国は世界でも「ワクチン忌避感情」が大きな国の1つだからです。世界149か国を対象にした調査によると、日本はワクチンの安全性への信頼感が最下位という結果になっています。
ワクチンの供給とスムーズな接種という物理的なロジスティックスに加え、国民のワクチン忌避感情やワクチンへの不安に対処するため、心理的なロジスティックスが求められるのです(「反ワクチン報道」にどう対処すべきか・・・丁寧な発信と「心に届くロジスティックス」を)。
そこで、日本国民のワクチンに対する受け止め方とそれに関連する要因を調査しました。2021年4月中旬にウエブパネル調査を実施し、全国の575名(男性213名、女性362名)にご協力いただきました。その結果を紹介しながら、どのような対策が望ましいかについて提言をしたいと思います。
調査協力者の属性
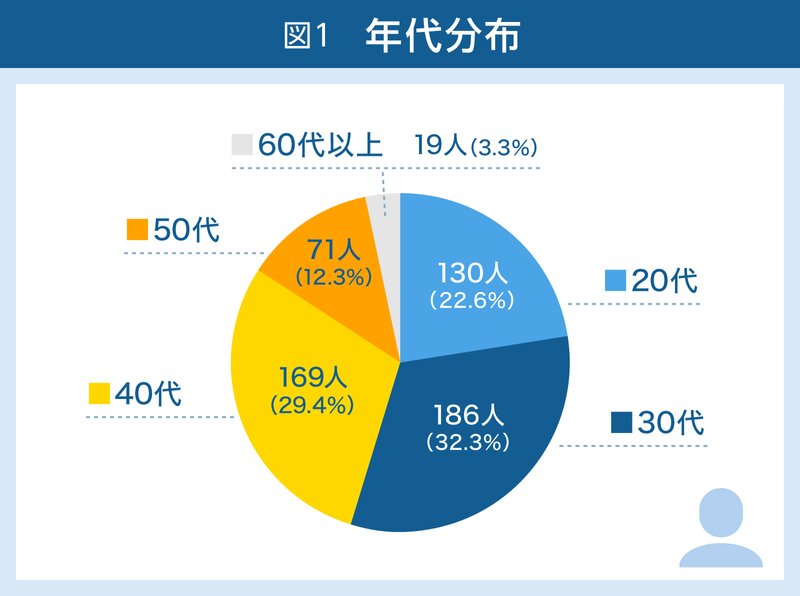
調査協力者の性別は、男性37.0%、女性63.0%と女性がかなり多いサンプルとなっています。平均年齢は、38.5歳ですが、年代ごとの内訳は、図1のとおりで、比較的若い人が多くなっています。
教育程度は、中学卒8名(1.4%)、高校卒201名(35.0%)、大学卒334名(58.1%)、それ以上32名(5.6%)となっており、過半数が大卒以上です。
健康状態と健康関連行動
基礎疾患の有無や、日頃の健康関連行動についても尋ねました。結果は図2のとおりです。

コロナ関連の特性
1年以内のコロナ罹患歴がある人は2名で、1年より前の罹患歴がある人は1名でした。これらは全体の0.5%にあたります。現時点でのわが国での罹患率は0.4%程度ですので、罹患率に関してはほぼ偏りのないサンプルだと言えます。
次に、コロナ予防策として、過去の緊急事態宣言下での行動について尋ねました(図3)。

まず、会食について、緊急事態宣言中に「よく会食した」という人は皆無で、過半数が「まったく会食していなかった」ことがわかりました。旅行についても同じような状況でした。
この結果からわかるのは、人々は過去の緊急事態宣言の期間中、政府や知事の要請を守り、自ら旅行や会食を厳格に控えていたことがわかります。
その一方で、接触確認アプリ「COCOA」をインストールしている人は、わずか125人(21.7%)しかいませんでした。厚生労働省によれば、2020年11月現在でダウンロード数は約2,000万件で、人口比にすると約17%ですので、調査協力者はむしろ一般人口よりもインストール率が高いということがわかります。とはいえ、この数字でも甚だ心もとない状況というしかありません。
コロナ関連の心理学的変数
調査では重要な心理学的変数を3種類尋ねています。1つは、「コロナ罹患リスク認知」です。これは、自分がどれくらいコロナに罹る可能性があるかを主観的に見積もってもらったもので、認知的な変数です。
もう1つは「コロナ不安」です。これは、コロナに対してどれくらい不安を感じているかを尋ねたもので、感情的な変数です。
そして3つ目が「信頼感」です。政府、厚生労働省、知事、分科会、医師会、テレビなどの専門家に対する信頼感を4段階で尋ねました。
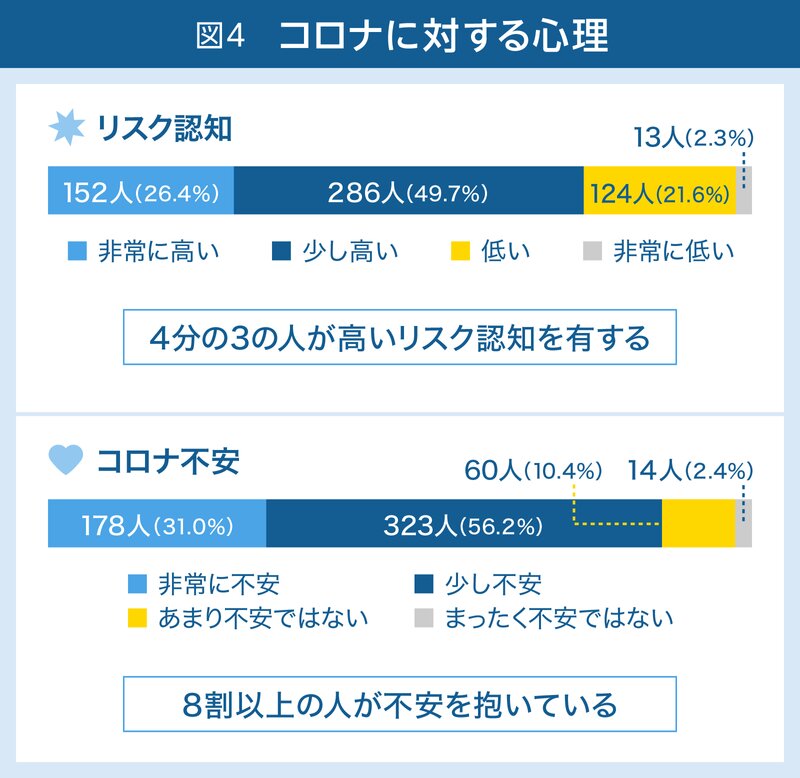
まず「リスク認知」については、全体の4分の3の人が、コロナへの罹患に対して高いリスク認知を有していることがわかりました。「コロナ不安」は8割以上の人が抱いていることがわかりました(図4)。
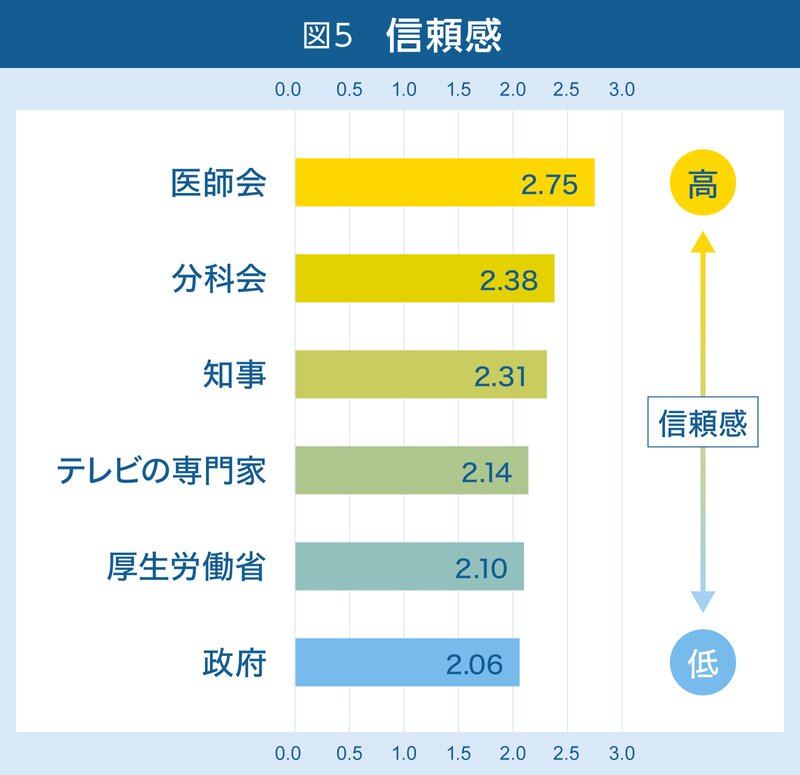
最後の信頼感ですが、政府、厚労省、TVの専門家は、医師会、分科会、知事に比べると、有意に信頼されていないという結果でした(図5)。
ワクチン接種意図
それでは、いよいよワクチンについての結果です。
現時点で接種意図を持っている人は約4割いますが、決めかねている人も同じくらいいるという結果でした(図6)。
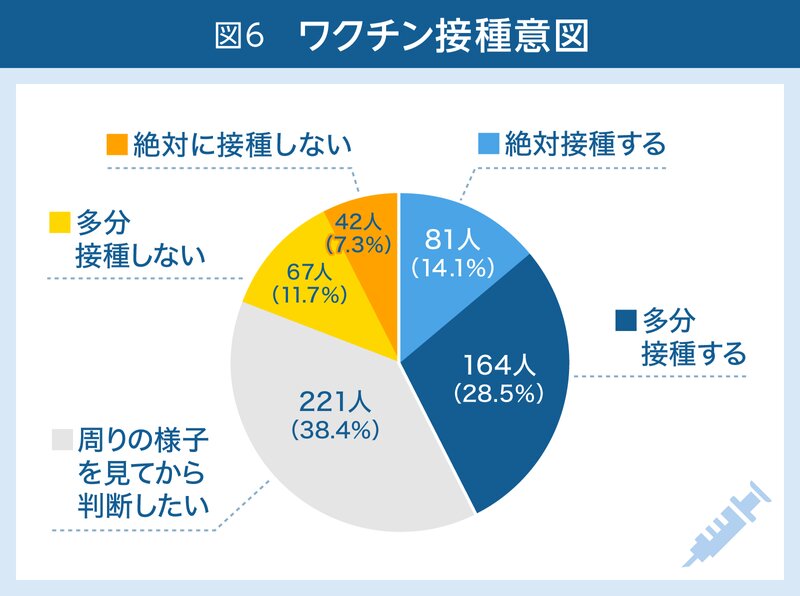
これは昨年秋に実施された国際比較の数字とほぼ同じです。その調査では、日本で「ワクチンをすぐ打ちたい」と答えたのは14%でした。国際平均は22%で、主な国ではブラジル(41%)、インド(29%)、オーストラリア(28%)、ドイツ(23%)、イギリス(22%)、中国(21%)、アメリカ(16%)、韓国(12%)、フランス(12%)などとなっており、日本は調査対象15か国のなかで下から4番目でした。
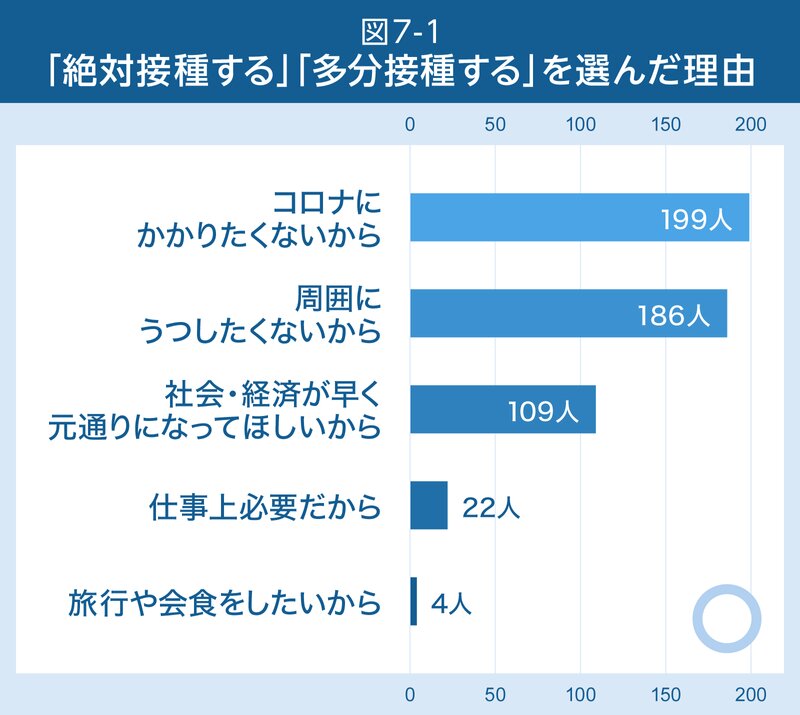
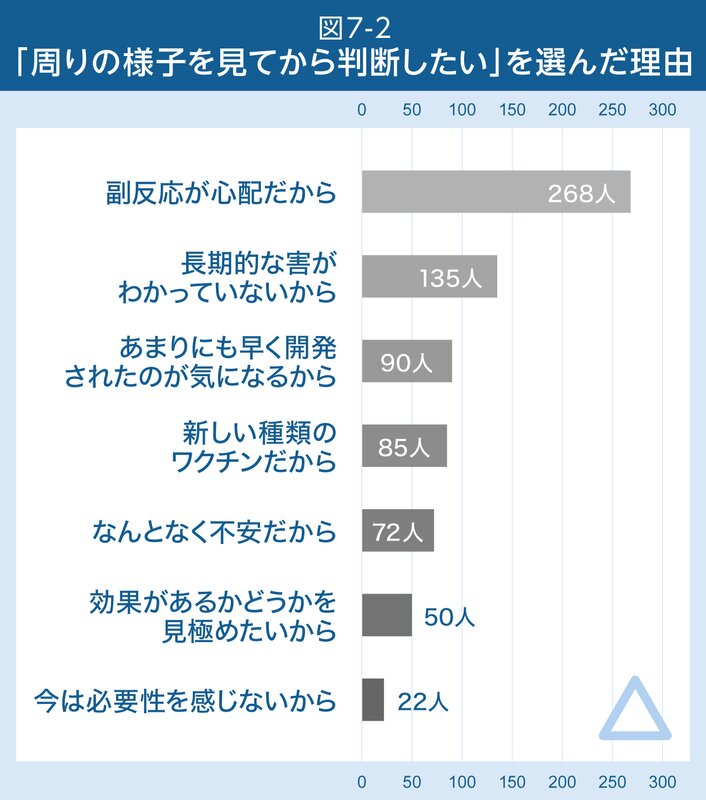
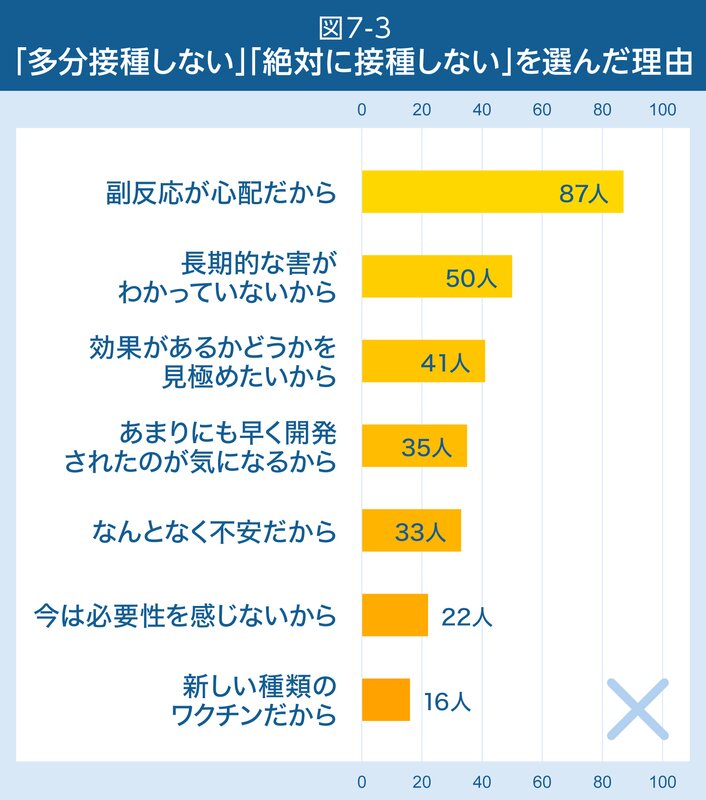
接種する人、周りを見てから判断したい人、接種したくない人、それぞれを選んだ理由は図7-1、2、3のとおりです。
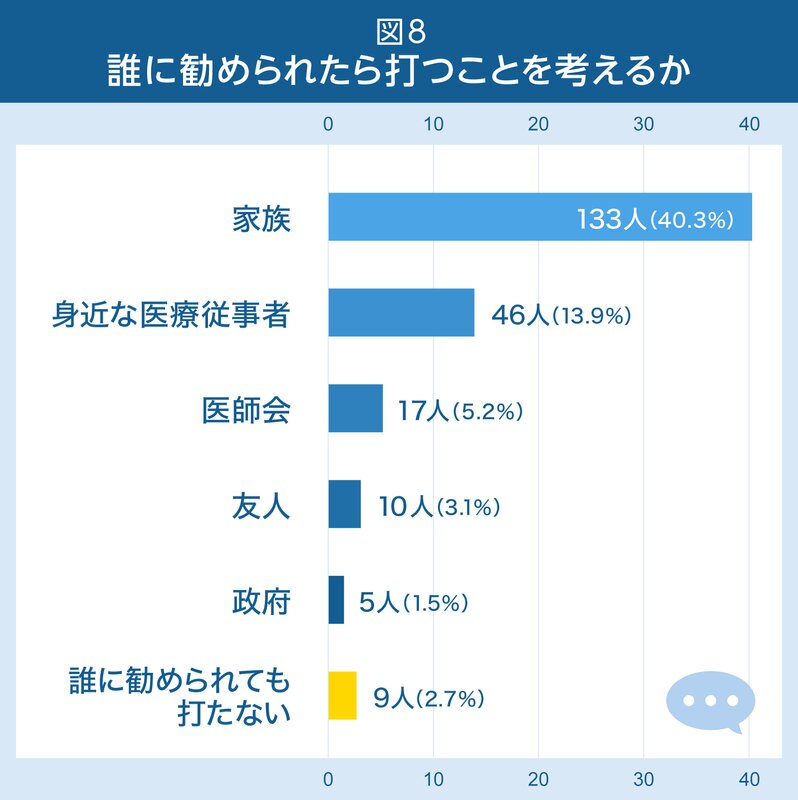
次に、「周りの様子を見てから判断したい」「多分接種しない」「絶対に接種しない」と答えた人に、誰に勧められたら打つことを考えるか、最も影響力が大きい人を1人選んでもらいました(図8)。その結果、「家族」(40.3%)と答えた人が最も多いことがわかりました。
さらに、全員に副反応への不安も尋ねました(図9)。
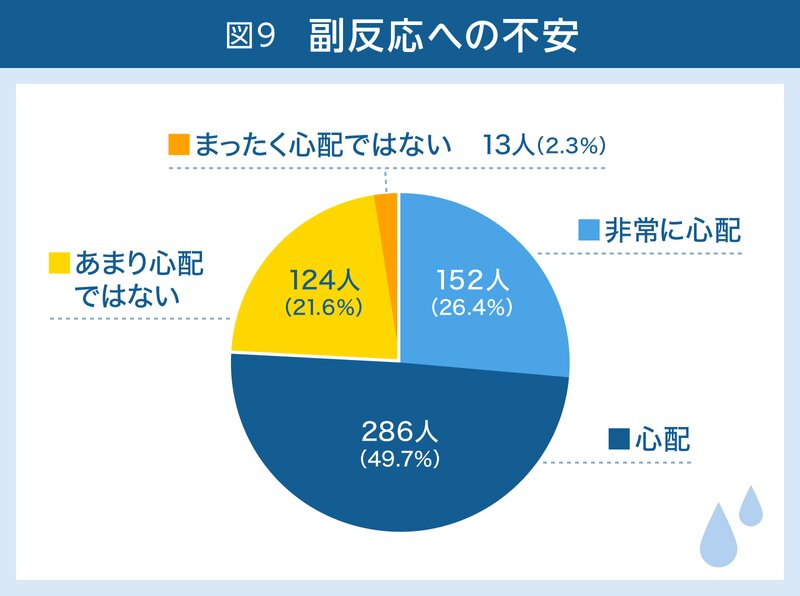
まとめると、ワクチン接種に前向きな人が約4割、迷っている人が約4割、否定的な人が約2割という結果でした。副反応については、7割以上の人々が懸念していることが明らかになりました。
また、接種を決めかねていても、その半数の人は家族や身近な医療従事者からの勧めがあると、接種を検討するということがわかりました。「多分打たない」「絶対に打ちたくない」という人でも、「効果を見極めたい」という人が4割程度いることもわかりました。一方、「誰に勧められても打たない」という人は9名にとどまっていました。
ワクチン忌避に関連する要因
ワクチンの接種意図に、どのような要因が関連しているのかを調べました。
まず、主な属性との関連ですが、性別とワクチン接種意図には関連がありませんでした。海外の研究では、男性よりも女性に忌避傾向が大きいという報告がいくつかありますが、今回の調査はそのような結果にはなりませんでした。
年齢には有意な関連がありました。年代ごとに分けて検討したところ、20代は有意に「ワクチン忌避」が多く、「ワクチン接種」が少ないことがわかりました。60代以上は、その逆の結果でした(図10)。20代では「周りの様子を見てから判断したい」という人が半数近くいたことも特徴的でした。
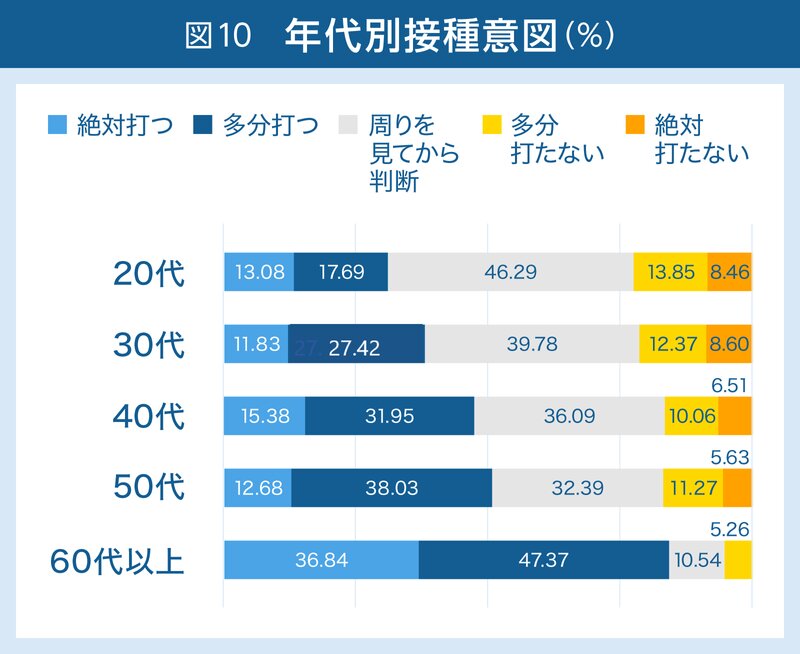
教育程度にも有意な関連がありました。大学卒の人々は、「ワクチン接種」が有意に多く、「ワクチン忌避」が有意に少ないという結果でした。高校卒以下では、正反対の結果でした。海外の研究では、学歴は高くても低くてもワクチン忌避に関連するという知見がありますが、今回の調査では学歴が高い人々は、ワクチン接種意図も有意に高くなっていました。
健康関連の変数では、喫煙、運動習慣などとは関連がありませんでしたが、インフルエンザワクチン接種行動とは非常に大きな関連が見られました。すなわち、毎年インフルエンザワクチンを接種している人々は、コロナに関しても「ワクチン接種をしたい」という人が有意に多く、「ワクチン忌避」が有意に少ないという結果でした。逆に、日頃インフルエンザワクチンを接種していない人は、コロナワクチンに対する「ワクチン忌避」が有意に多いという正反対の結果となりました。
心理的な変数との関連を見ると、「リスク認知」「コロナ不安」「信頼感」「副反応不安」のすべてに大きな関連が見られました。「リスク認知」と「コロナ不安」が小さく、「政府への信頼感」が低い人、そして「副反応不安」が大きな人は、「ワクチン忌避」が有意に多いことがわかりました。
数値で表すと、コロナ罹患のリスク認知の大きな人はそうでない人の2.2倍、コロナへの不安が高い人はそうでない人の4.2倍、政府を信頼している人は信頼していない人の3.3倍、ワクチンを打つ可能性が高いという結果でした。そして、副反応への不安が小さい人は大きい人に比べると、ワクチンを打つ可能性が8.5倍高いことがわかりました。
政府への信頼感がワクチン接種と関連するという結果は、コロナワクチンに関する海外の研究でも見出されており、わが国でも同様のことが言えることがわかりました。
心理尺度との関連
調査では、さらに3種類の心理尺度を用いて、複雑な心理的要因との関連も見出そうと試みました。用いたのは、ワクチン忌避態度尺度、反科学観尺度、不安尺度です。
ワクチン忌避態度尺度とは、10項目の質問によって従来抱いているワクチンへの忌避態度がどれだけ強いかを把握するものです。反科学観尺度とは、反科学的な態度や価値観の大きさを測定するものです。不安尺度は、日常的な不安レベルの高さを測定する尺度です。
結果を見ると、ワクチン忌避態度および反科学観と、実際のワクチン忌避傾向には有意な関連がありました。しかし、不安とは関連が見られませんでした。
まとめ
これらの関連要因をまとめて分析するために、重回帰分析という統計解析を実施しました。ワクチン接種意図を5段階でスコアし、そのスコアと年齢、教育程度、インフルエンザワクチン接種行動、コロナ罹患リスク認知、コロナ不安、副反応不安、政府への信頼感、ワクチン忌避態度、反科学観との関連とその影響力の大きさを検討しました。
その結果、わかったことは以下のとおりです。元来有するワクチン忌避態度が大きいこと、副反応への不安が大きいこと、日頃からインフルエンザワクチン接種をしていないこと、コロナへの不安が小さいこと、若年であること、コロナ罹患リスク認知が小さいこと、そして反科学的観が強いことなどが、ワクチン忌避と関連しているということです(関連の大きい順)。
対策への提言
それでは、ワクチン忌避感情を少しでも減らし、接種率を高めるにはどのようなことができるのでしょうか。海外の研究では、以下のような提言がなされています。
1. 知識提供だけでは不十分で、相手の心理的要因などを考慮したコミュニケーショ
ンが重要
2. コミュニケーションの内容は、エビデンス(データ)に基づいたものとする
3. 透明性、信頼感が重要
4. 伝える方法を工夫する(ビデオ、アニメなどの活用を検討する)
5. 一方的ではなく、相手の意見や気持ちをよく聴く
6. ワクチンへのアクセスを向上する(予約の簡便さ、接種会場の利便さなど)
この提言でも最初に述べられているように、相手の心理的要因に考慮したコミュニケーションが重要であるとすれば、どのような方法が望ましいのでしょうか。
まず、調査からわかったことは、副反応への不安が一番の障壁になっているということです。したがって、透明性を確保しながら、科学的エビデンス(データ)に基づいてワクチンの効果と副反応について、そして副反応への対処についても丁寧に説明を繰り返す必要があるでしょう。また、副反応のリスクとワクチンのベネフィットを比較考量できるように、バランスの取れた情報提供が重要だと言えます。
実際にワクチンを接種した人からの個人的なコミュニケーションが効果的であることもわかっています。この調査でも、今は接種する気持ちになっていなくても、家族から勧められたら接種を検討するという人が多いことがわかりました。
年齢層の高い人がワクチン接種の優先順位が高く、これらの人々はワクチン忌避感情が小さいこともわかりました。一方、後回しになる若年層は有意にワクチン忌避感情が高いのですが、迷っている人も半分くらいます。だとすると、すでに接種した家族からの働きかけによって、その気持ちが変わってくることが示唆されます。
また、政府や厚労省が国民から信頼されていないことは、非常に大きな問題です。信頼感を高めるためには、丁寧な情報開示と説明が必要であることは言うまでもありません。さらに、なぜ国民から信頼されていないのかを謙虚に省みて、正すべきところを正す姿勢が大切です。
調査でわかった重要なことは、まだ打つかどうか迷っている人が非常に多く、約4割もいたということです。接種意図のない人は、医師への信頼感が低いのに対し、接種したいと思っている人と接種を迷っている人々は、医師への信頼が有意に高いこともわかりました。だとすると、信頼感の低い政府や厚労省に代わって、医療従事者が果たす役割は非常に大きいと言えます。すでに接種を終えた医療従事者は、その体験や情報をすすんで情報発信していただきたいと思います。
私もすでに接種を終えた医療関係者から、接種後の感想を聞きました。一番印象に残っているのは、「気持ちが楽になった」「これまでずっと心にあった不安が晴れてすっきりした」というものでした。だからといって油断は禁物ですが、ワクチンは、感染予防や重症化予防効果に加えて、心理状態にも作用するということが印象的です
ワクチンは今後長期的に接種を続ける必要があるとも言われています。長期的な視点に立てば、ここでもやはり政府や厚労省と国民の信頼関係の構築が非常に重要になってくるでしょう。さらに、ワクチンのロジスティックスや科学教育に対する努力も継続的に必要だと言えます。
コロナの蔓延は、科学の無力さを見せつけるものであったことは確かです。しかし、科学が頼りないからと言って、疑似科学に頼ったり、反科学を標榜したりして、もっと不確かなものに頼ろうとするのは、賢明な選択ではありません。
頼りない部分があるにせよ、科学は現時点で一番貴重で有力な手段であることは間違いありません。そして、ワクチンは、科学の粋を集めた安全かつ有効な武器であると言えます。その武器のおかげで、先の見えない暗くて長いトンネルのなかに、少しは先を見通せる光が射してきたのではないかと思います。
(記事中の画像はいずれも制作:Yahoo!ニュース)
【この記事は、Yahoo!ニュース個人の企画支援記事です。オーサーが発案した企画について、編集部が一定の基準に基づく審査の上、取材費などを負担しているものです。この活動は個人の発信者をサポート・応援する目的で行っています。】
参考文献
Biasio LR Hum Vacc Immunother 2018;9(8):1763-1773.Vaccine 2015;33:4215-4217.
Eskola J et al.
Fadda M et al. Int J Public Health 2020;65:711-712.
IPSOS Global Attitude on a COVID-19 Vaccine 2020.
Lazarus JV et al. Nat Med 2020 doi:10.1038/s41591-020-1124-9
Jarrett C et al. Vaccine 2015;33:4180-4190.
Lane S et al. Vaccine 2018;36:3861-3867.
Larson HJ et al. EBioMedicine 2016;12:296-301.
Larson HJ et al. Lancet 2013;13:606-613.
Larson HJ et al. Hum Vacc Immunother 2018;14(7):1599-1609.
Larson HJ et al. Vaccine 2014;32:2150-2159.
Larson HJ et al. Vaccine 2015;33:4165-4175.
Lorini C et al. Hum Vacc Immunother 2018;14(2):478-488.
Love B et al. Am J Infect Control 2013;41:568-570.
Maleki KM e al. Clin Infect Dis 2021;72(4):699-704.
MacDonald NE et al. Vaccine 2015;33:4161-4164.
Sadafa et al. Vaccine 2013;31:4293-4304.
Salmon DA et al. Vac 2015;33:D66-D71.
Shapiro GK et al. Vaccine 2018;36:660-667.
Thomson A. Vaccine 2018;36:6457-6458.










