なぜ「禁煙外来」は「保険適用」されるのか

禁煙外来でインターネットによる遠隔診療が解禁されてから2年ほどが経つ。医療機関で禁煙の治療を受ける喫煙者はまだまだ少ないが、遠隔診療によって何か変化が起きるのだろうか。
低くない禁煙外来のハードル
喫煙者や喫煙率が減ったとはいえ、成人男性のほぼ3割はまだタバコを止めていない。受動喫煙防止に対する規制が強まり、喫煙できる場所はどんどん少なくなっている。
禁煙したいと考える成人男性の喫煙者は全体の1/4程度(※1、禁煙の意思)だが、身近に禁煙の治療が受けられる医療機関があるかどうかという知識に関して成人男性喫煙者の約半分が「わからない」と回答している(※2)。
禁煙外来では全額患者負担の自由診療と保険適用診療の両方が受けられるが、保険適用(現役世代で3割負担)の場合、禁煙したいというはっきりとした意思が必要で、ニコチン依存度を評価するアンケート(※3)に記入しないと受診できないことになっている。
- ただちに禁煙したいと考え、禁煙治療の受診を文書で同意している喫煙者
- 35歳以上の喫煙者では、1日の喫煙本数×喫煙年数(ブリンクマン指数)が200以上
- ニコチン依存症スクリーニングテスト(TDS)でニコチン依存症(5点以上)との判定(※3)
禁煙の治療ができる施設は全国に約1万7000ほどあるが、地域の偏在も大きく禁煙診療をする医療機関がない自治体もある。治療費もそれほど安くはない。保険適用される場合で治療費が約2万円かかる(自由診療は約6万5500円)。
診療する側にも条件があり、施設内が禁煙であり、CO(一酸化炭素)濃度測定器を備えているなどの項目がある。患者の呼気中のCO濃度は禁煙外来での受診ごとに測ることとされ、この数値が下がることで患者の禁煙モチベーション継続につながる側面もある。
長続きしない禁煙治療
また、保険適用の場合、12週間に5回の受診が必要だ。現在の日本の喫煙状況を性別や年代からみれば、禁煙したい喫煙者は30代40代50代の働き盛りの男性が多いと考えられるが、時間がなかなかとれない患者が途中で脱落するケースも少なくない。また、途中脱落の場合、初診から1年経たないと保険適用の禁煙診療は受けられない。
こうしたこともあり、禁煙を希望していても禁煙外来を受診しない喫煙者は多い。筆者の推計では、禁煙外来の受診率は喫煙者の1%~2%と思われる(※4)。
また、せっかく禁煙外来を受診しても禁煙の継続率はそれほど高くない。厚生労働省の調査(※5)では、保険適用での5回の診療中、5回目まで診療を終了した割合は約30%だ。また、禁煙外来受診者の約37.5%は5回の診療終了後の9ヶ月後に再喫煙してしまっているようだ。しかし、診療から途中で脱落した人の状況はわからない。
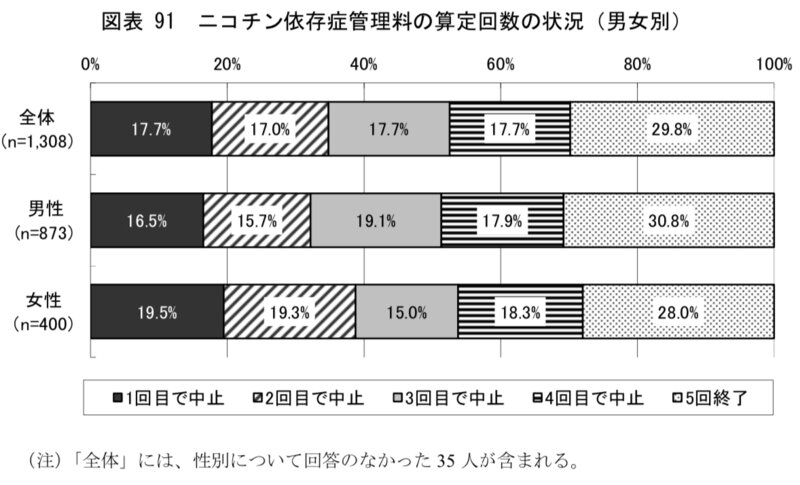
調査対象者の禁煙診療の途中脱落の割合。回数ごとにみれば最後まで診療を続けた患者が最も割合が多いが、途中で診療を中止した患者は約70%となる。Via:厚生労働省、「ニコチン依存症管理料による禁煙治療の効果等に関する調査報告書」
途中で中止してしまう禁煙外来受診者が7割もいるという理由は、通院が面倒ということ、保険適用でも治療費に約2万円かかること、という2点が大きい。ただ、五十肩や蕁麻疹などの慢性的な病気でも長期間、外来診療に通えばこの程度の治療費はかかるだろう。
遠隔による禁煙診療
政府は2017年6月9日の閣議で「規制改革実施計画」を決定した。これによって、初診のみ対面で後は遠隔診療に加えて禁煙外来の完全遠隔診療(インターネットを使った完全オンライン化)が実現することになる。
禁煙外来で遠隔診療が行われるようになった背景には、12週間に5回という通院の患者負担を軽減し、診療終了まで続けてもらおうという目的がある。
現状、完全遠隔診療の禁煙外来では、一部企業の健保組合による補助以外、保険適用などの治療費支援はなされていない。対面が一度も必要ない遠隔診療に保険が適用されれば、患者の診療継続に大きな影響を与えるはずだ。
では、遠隔による禁煙診療は、対面による診療と比べて効果に遜色はないのだろうか。
先日、IoTを利用した治療効果などの研究を行っている一般社団法人CureApp Instituteが、テレビ会議のようなオンライン動画で対面式の禁煙診療を行った場合、通常の対面式禁煙診療に比べて効果が劣らなかったという臨床試験の結果(※6)を発表した。
対面式と遜色ない治療効果
この研究では、臨床試験に同意したニコチン依存症患者115人をオンライン診療群58人(脱落後、初回のみ対面)、対面診療群57人(脱落後)に無作為に分けた。また、脱落は禁煙失敗とカウントしたという。
オンライン診療群には、自宅でCO濃度を測ることのできる通信IoTデバイスを配り、対面式と同じ条件にした。禁煙継続を自己申告で行うと虚偽が混じる危険性があり、CO濃度で客観的に評価する必要があるからだ。
4つの医療機関の同じ医師が、両群の同じ人数をそれぞれ担当し、オンライン診療群ではビデオチャットを使用した。両群では同じようにガイドライン(禁煙治療のための標準手順書)にもとづき、ニコチン依存症治療用アプリを併用して診療し、両群とも必要に応じてニコチンパッチなどのニコチン補充薬やニコチン代替薬(チャンピックス=バレニクリン)を使用した。
治療効果の評価は、12週間の診療期間中、最後の4週間(9〜12週)と治療後の12週まで(9〜24週)の継続禁煙率を両群で比較した。
自己申告と同時に、CO濃度測定デバイスによるCO濃度(10ppm以下)で客観的に禁煙を評価したという。最後の4週の9〜12週までは自己申告で、そして12週目の呼気CO濃度が10ppm以下なら禁煙継続が成功したとみなす。
また、24週までについては二次的な評価として比較した。これは離脱(禁断)症状や喫煙への渇望感といった心理的な状況、有害事象の発生などを調べたという。
結果は下のグラフの通りだ。オンライン診療による禁煙治療は、対面式の診療と比べて遜色ない(非劣性、15%以内)効果があることがわかったという。また、有害事象に重篤なものはなかった。
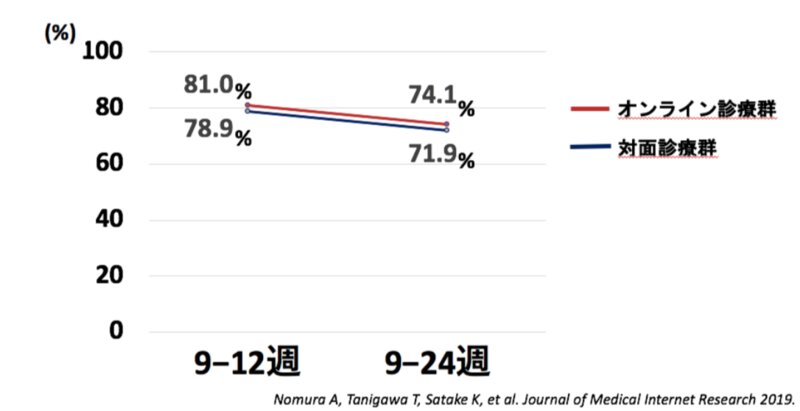
禁煙外来での治療12週の間の最後の4週(9〜12週)における継続喫煙率、終了後の12週まで(9〜24週)の両方ともオンライン診療は対面式診療に比べてほぼ同じ治療効果がある。Via:CureApp Instituteのプレスリリース
発表の会見にはCureApp Instituteの佐竹晃太氏が出席し、臨床試験を行った金沢大学の野村章洋氏はビデオチャットで発表を行った。この結果は両群とも7〜8割という高い継続喫煙率になっていたが、臨床試験を受けるという禁煙モチベーションの高い参加者が多かったせいではないかという。
また、加熱式タバコの場合、呼気中のCO濃度が低く、禁煙の継続の評価ができない懸念がある。将来的な客観的な評価については、ニコチンの代謝物であるコチニンの尿中濃度を測定するなどの方法が考えられるがどうなるかわからないとした。
なぜ禁煙の治療は保険適用なのか
現在、同機関も参加する禁煙推進学術ネットワークが、オンラインによる禁煙診療に保険適用するよう、厚生労働省に要望書を提出している。これは初回のみ対面で以降の4回はオンラインで受診可能というものだ。
3ヶ月に1回の通院がオンラインで可能になれば、禁煙外来の遠隔診療が一気に進む可能性があるという。だが、今回の発表時に金沢大学とのビデオチャットに不具合が生じたように、医療機関と患者間のネットワーク環境などのシステム整備も課題になりそうだ。
禁煙の診療に保険を適用するようになったのは2006年4月だ。その10年後、2016年4月に若年層の禁煙治療の必要性から35歳以下の喫煙本数(ブリンクマン指数)制限がなくなった。
禁煙外来の保険適用には、健保組合などからの抵抗があった。これは喫煙者がタバコを吸うのは自己責任であり、喫煙者が禁煙するために他の保険金負担者が治療費を出すのはおかしいという意見が根強いからだ。
しかし、禁煙外来の保険適用がニコチン依存症管理料となっているように、喫煙者は依存性の強いニコチンによって自分の意思ではタバコを止められないニコチン依存症という病気にかかった患者であり、喫煙は公的な支援が必要な病気という扱いになっている。
だから、禁煙外来受診者は、禁煙の意思を明確にしてCO濃度などの客観的な数値で継続禁煙状態を評価されなければならない。オンラインによる禁煙外来に保険適用されていないのにはこうした背景がある。
だが、今回の臨床試験での受診者は、初回に対面で禁煙の意思を示し、IoTデバイスによってCO濃度を測定した。従来の対面式の禁煙診療と遜色ない医学的なエビデンスが示されたことを行政はどう評価するのか、動きを注視していきたい。
※アンケート:禁煙の方法についての知識調査
※3-1:Tobacco Dependence Screener、TDS。「はい」1点「いいえ」0点。Q1:自分が吸うつもりよりも、ずっと多くタバコを吸ってしまうことがありましたか。Q2:禁煙や本数を減らそうと試みて、できなかったことがありましたか。Q3:禁煙したり本数を減らそうとしたときに、タバコがほしくてほしくてたまらなくなることがありましたか。Q4:禁煙したり本数を減らしたときに、次のどれかがありましたか。(イライラ、神経質、落ち着かない、集中しにくい、ゆううつ、頭痛、眠気、胃のむかつき、脈が遅い、手のふるえ、食欲または体重増加)Q5:上(Q4)の症状を消すために、またタバコを吸い始めることがありましたか。Q6:重い病気にかかったときに、タバコはよくないとわかっているのに吸うことがありましたか。Q7:タバコのために自分に健康問題が起きているとわかっていても、吸うことがありましたか。Q8:タバコのために自分に精神的問題(禁煙や本数を減らしたときに出現する離脱症状、禁断症状ではなく、喫煙することによって神経質になったり、不安や抑うつなどの症状の出現)がおきているとわかっていても、吸うことがありましたか。Q9:自分はタバコに依存していると感じたことがありましたか。Q10:タバコが吸えないような仕事やつきあいを避けることが何度かありましたか。
※3-2:Norito Kawakami, et al., "Development of a screening questionnaire for tobacco/nicotine dependence according to Icd-10, Dsm-III-r, And Dsm-IV." Addiction Behaviors, Vol.24, Issue2, 155-166, 1999
※4:禁煙外来医療施設で治療を実施した年間平均患者数13.5~20人(1施設当たり)×1万7000施設(全国)=22万9500~34万人÷推計喫煙者数1917万人(2018年JT調査)×100=1.2%~1.7%
※5:厚生労働省、「ニコチン依存症管理料による禁煙治療の効果等に関する調査報告書」、平成28年度診療報酬改定の結果検証に係る特別調査(平成29年度調査)、2017
※6:Akihiro Nomura, et al., "Clinical Efficacy of Telemedicine Compared to Face-to Face Clinic Visits for Smoking Cessation: Multicenter Open-Label Randomized Controlled Noninferiority Trial." Journal of Medical Internet Research, Vol.21, Issue4, 2019










