オリンピックの裏の新型コロナ第5波 「医療崩壊」は起こるのか

関東の新型コロナの新規感染者数が増加しており(図1)、コロナ病棟から危機的な意見が出始めています。東京都発熱相談センターに対する相談件数も1日約3,000件という高い水準です(1)。
![図1. 東京都の新型コロナ新規感染者数(https://news.yahoo.co.jp/pages/article/covid19tokyoより引用改変)[2021年7月28日時点]](https://newsatcl-pctr.c.yimg.jp/t/iwiz-yn/rpr/kuraharayu/00250171/image-1627395459824.png?fill=1&fc=fff&fmt=jpeg&q=85&exp=10800)
ワクチンの効果もあってか、高齢の感染者や重症者は減っていますが、ワクチンをまだ接種していない世代の感染者が増加しています。
自宅や宿泊施設で療養している「入院予備軍」も増加し、軽症中等症病床に入院している患者数も第3波の水準に並びました。さらに、第5波の主役はデルタ型変異ウイルスという手ごわい相手です。
![図2. 東京都の新型コロナ感染者の内訳(筆者作成)[2021年7月28日時点]](https://newsatcl-pctr.c.yimg.jp/t/iwiz-yn/rpr/kuraharayu/00250171/image-1627425014014.png?fill=1&fc=fff&fmt=jpeg&q=85&exp=10800)
現在、関東や沖縄において、病床が逼迫する懸念が現実味を帯びつつあります。実際、7月26日に東京都内の医療機関に対して新型コロナの病床をさらに確保するよう要請が出されました。これをクリアするため、救急医療を縮小し予定手術を延期する案も提示されています。
病床数が多いのに医療逼迫に陥る理由
日本は世界的にみてかなり病床数は多いですが、そこで働く急性期医療従事者の数は欧米ほど多くありません。さらに、全体の8割が民間病院で、そのほとんどが200床以下の中小規模であることから、新興感染症を診療する想定にありません。ゆえに、「当院は新型コロナの対応ができません」と明示されれば、実はそれ以上の診療を強いることは難しいのです。
民間病院は、「院内クラスターが出たら終わりだ」と思っている施設が多いです。2~3週間は病院機能がストップしてしまいますし、経営に大きな打撃になります。
感染症法の改正により、現在新型コロナの受け入れに関しては「要請」ではなく「勧告」が可能となっています。勧告に応じなかった場合、その旨を公表できますが、あまり実効性はなさそうに思います。「そもそもノウハウのあるスタッフがいないので無理です」と言われれば、自治体としても強く勧告できないかもしれません。
現状、感染対策が可能な大規模公的医療機関に負担が偏ってしまい、これが日本の新型コロナ診療において医療逼迫をもたらしています。
とはいえ、コロナ禍も1年半が経過し、民間病院でも少しずつ受け入れがすすんでいます。都市部でコロナ病床を増やすには、これ以上公的病院にカンフル的対応を求めるには限界があるので、幅広い施設で新型コロナを診る必要があります。
医療逼迫のプロセス
「医療崩壊」と書くのは私はあまり好きではなくて、「医療逼迫」のほうが適切だと思うので、記事のタイトルはともかく、本文は「医療逼迫」ですすめていきたいと思います。新型コロナの患者数が増えてくると、どのような医療逼迫が起こるでしょうか。関西の経験をもとに、書きたいと思います。
■医療逼迫その1:重症病床が埋まる
その地域で重症患者数がどのくらいまで増えるかは予測が難しいですが、この「重症病床が埋まってしまうこと」が、皆さんの想像する「医療逼迫」の典型だと思います。
軽症中等症病床で患者さんが悪化した場合、人工呼吸器を装着しなければいけません。しかし、重症病床が満床だと残念ながら転院できないという事態に陥ります(図3)。
軽症中等症病床では、重症患者さんを管理するノウハウが十分にない施設もあり、大阪府や兵庫県の第4波でみられたような、重症病床への「待機」が発生する可能性があります。
■医療逼迫その2:軽症中等症病床に入院できない
軽症中等症病床で重症患者さんを診なければならなくなると、空床があっても新規患者さんを受け入れできなくなります。軽症中等症患者さん用のベッドが10床あっても、重症患者さんが2~3人発生してしまえば、対応する医療スタッフは相対的に枯渇しますので、10床満杯を待たずしてその施設は新規受け入れを停止せざるを得ないでしょう。
これにより、自宅や宿泊施設で病状が悪化しても、どの病院にも入院できないという事態が起こるかもしれません(図3)。
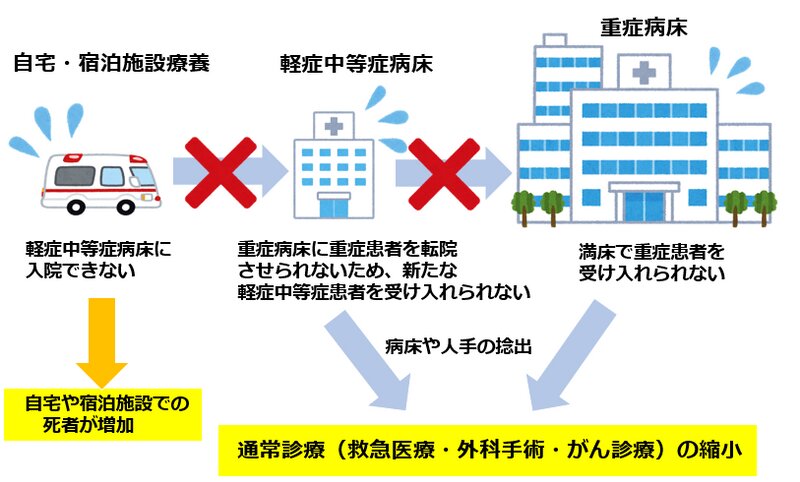
■医療逼迫その3:自宅や宿泊施設での死者が増加
これは関西の第4波でも起こったことですが、新型コロナと確定された人が救急車を呼んでも入院可能な施設がなく、救急隊が患者さんを自宅に置いて帰らざるを得ないということが起こりえます。酸素飽和度が低くて、救急車内で何十時間も待機していた事例もありました。
当時、大阪府では宿泊施設に急遽酸素濃縮器を準備して、急性呼吸不全の管理を病院外で行うという苦肉の策を講じました。
医療逼迫その4:通常診療の縮小
私が最も懸念する医療逼迫は、救急医療やがん診療の縮小、予定手術の延期といった、通常診療を縮小しなければならないことです(図3)。これは、先進国の医療としては敗北宣言に等しいものです。
たとえば、熱中症で倒れても、発熱があると新型コロナかどうかの鑑別ができません。ただでさえ受け入れが困難なコロナ禍の救急医療がさらに縮小されるわけですから、最悪の場合、熱中症の患者さんがまったく搬送できないという事態も想定されます。
また、医療逼迫が長引くほど、病気の早期診断が遅れてしまいます。「私たちが当たり前に受けていた医療が、当たり前でなくなる」というのが、本当の意味での「医療逼迫」なのだと思います。

第5波のピークに身構えるコロナ病棟
今回の第5波がどのくらいの規模になるのか、現時点では想像できません。思ったより重症患者数が増えずにおさまってくれれば、御の字です。
しかし、どうやら第5波は関東だけで終わらず、各地にデルタ型変異ウイルスの嵐が吹き荒れる可能性が高そうです。
医療逼迫を防ぐには、実効再生産数を大幅に減らすような大胆な措置が必要ですが、すでに緊急事態宣言という手は打たれています。オリンピックは盛り上がりを見せていますし、夏休みに入り人流も増えてくるでしょう。
となると、減速してしまったワクチン施策をすみやかにすすめることと、一人ひとりが今一度感染対策について気を引き締める以外に、手立てはないように思います。
(参考)
(1) 東京都発熱相談センターにおける相談件数(URL: https://stopcovid19.metro.tokyo.lg.jp/cards/number-of-reports-to-tokyo-fever-consultation-center/)