延命治療の選択をめぐっては様々な議論が重ねられてきた。2012年には超党派の議連により「終末期の医療における患者の意思の尊重に関する法律案」(仮称)が公表されるなど、法制化に向けた動きも続いている。悔いのない最期を迎えるためには「死ぬ権利」を法で定めておくべきなのか。3人の識者に聞いた。(ライター・福島奈美子/Yahoo!ニュース編集部)
<医療現場の萎縮を解くには法制化が必要だ>
鈴木裕也・日本尊厳死協会副理事長、医学博士
<法制化の先にあるのは看取りの「効率化」でしかない>
川口有美子・一般社団法人日本ALS協会理事
<医療者が患者に「問いかける」ことの重要性>
原井宏明・なごやメンタルクリニック院長
日本には現在、「尊厳死」の定義や手続きについて明確に規定した法律は存在しない。そのため、過去には、医師が患者の人工呼吸器を外した際に、その行為の適法性をめぐって警察が介入するケースが相次いだ。
法制化に向けた動きとしては、2012年に超党派の国会議員連盟により「終末期の医療における患者の意思の尊重に関する法律案」(仮称)が2案、公表されている。
内容は、患者が「回復の可能性がなく、かつ、死期が間近である」状況において、医師が患者の意思に基づいて延命治療を差し控えたり、中止したりした場合、「民事上、刑事上及び行政上の責任を問われない」という医師の免責を規定するものだ。しかし、いまだ国会提出には至っておらず、議論が続いている――。
2030年には、5人に1人が75歳以上という超高齢社会が到来する。
死や老いがより身近になっていくなかで、「尊厳死」のあり方についても法で定めておくべきなのか。「法制化は必要」とする日本尊厳死協会副理事長など、それぞれの立場から意見を聞いてみた。
<医療現場の萎縮を解くには法制化が必要だ>
鈴木裕也・日本尊厳死協会副理事長、医学博士

鈴木裕也(すずき・ゆたか)日本尊厳死協会副理事長・同関東甲信越支部理事。医学博士。慶應義塾大学医学部・同大学院卒業後、埼玉メディカルセンター他に勤める。内科医として糖尿病の早期発見と治療、合併症の進展防止に向けた予防活動などを行うほか、心療内科医として、拒食症、過食症の治療を手がける。埼玉社会保険病院名誉院長。(撮影:岡村大輔)
私たち日本尊厳死協会(以下、尊厳死協会)は、1976年につくられて以来、ずっと「尊厳ある自然な死を選ぶ権利」の確立を社会に訴えてきました。
世間ではいまだに誤解されやすいのですが、日本における「尊厳死」は、薬物などを使って死期を積極的に早める「安楽死」とは別物です。尊厳死協会では「不治で末期に至った患者が、本人の意思に基づいて、死期を単に引き延ばすためだけの延命措置を断わり、自然の経過のまま受け入れる死」と定義しています。
また、現在公になっている法案の内容はあくまで「患者の意思の尊重」を条件に延命治療について述べたものであって、延命治療自体の価値を否定するものではありません。
私たちが一貫して主張しているのは、本人も家族も望んでいないにもかかわらず、ただ単に命を延ばすだけの治療で生かされ続けるような事例をできるだけなくしていきたい、ということです。

医療技術が進歩し寿命が延びた反面、「看取り」における知識や経験は、現場でまだ十分に蓄積していないという(イメージ:アフロ)
2016年8月12日に、朝日新聞でこんな事例が報道されました。
2013年に83歳の女性がけいれん発作を起こして、特養ホームから救急搬送され、一命はとりとめたものの回復は難しい状態だった。女性は生前、延命措置を望まないことを意思表示しており、家族は担当医にそのことを説明したが、「いったん入れた管(栄養補給の管)は抜けない」と伝えられた。女性は3年以上経った今も、意識が定かでない状態が続いているそうです。
こうした、本人も望まない延命治療は、なぜなくならないのか。その背景には、第一に、医療技術が年々進歩している反面、医師が「看取り」についての教育をほとんど受けていないという状況があります。
さらに、「現場の萎縮」という難しい問題がある。「萎縮」とはどういうことか――。
人工呼吸器や人工栄養を外す「治療行為の中止」をめぐっては、家族の同意があっても、医師が責任を問われて警察が介入したケースが1990年代から2000年代にかけて何度も起こっています。
2006年に富山県射水市の病院で、ある男性医師が終末期患者の人工呼吸器を外したことがわかり、殺人容疑で書類送検されました。結果として不起訴処分になったものの、男性には2年以上殺人容疑がかかったままだった。また、2007年にも和歌山県の病院で、医師が脳死状態の患者の人工呼吸器を外したとして殺人容疑がかけられた。
これらの事件は、当時、新聞などでも大きく取り上げられました。その結果、本人の意向や家族の同意があっても「いったん着けた人工呼吸器や胃ろうなどを外さない」という医師が、ぐんと増えたのです。
こうした状況を受けて、2007年に厚労省から出された「終末期医療の決定プロセスに関するガイドライン」(2015年に「人生の最終段階における医療の決定プロセスに関するガイドライン」に改訂)が出されました。この年以降、他の医療団体もそれぞれ終末期医療にまつわるガイドラインを発表しています。しかし、これらは法的なリスクをゼロにしてくれるものではなかった。現場の医師たちからすれば、不安はぬぐえません。
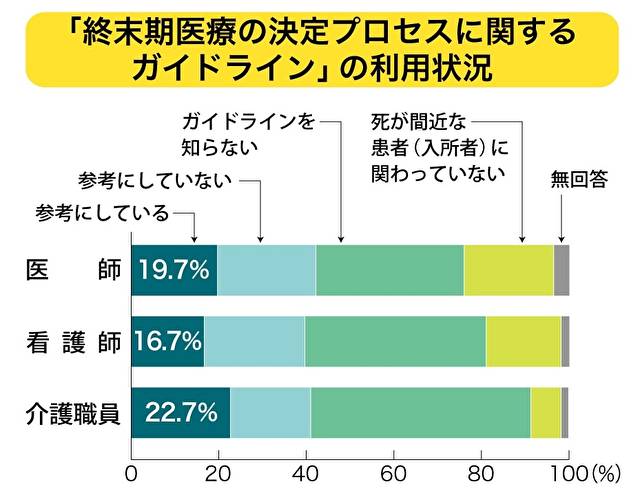
厚生労働省による「人生の最終段階における医療に関する意識調査」(2014年・当時のガイドラインは旧名称)では、ガイドラインを「参考にしている」と回答した医師は19.7%。看護師は16.7%、介護職員は22.7%と、すべて2割前後の割合にとどまった(図表制作:ケー・アイ・プランニング)

撮影:岡村大輔
いまだ、患者の望まない延命治療が続けられている現状において、何が必要なのか。
そもそも、欧米には「人生の最期は自分で決めるもの」という文化があり、例えばアメリカでは、国民の約4割がリビングウイル(患者本人が延命治療を拒否すると意思表示した文書。尊厳死協会では「尊厳死の宣言書」と呼んでいる)を書いています。しかし、日本ではそうした価値観は薄く、どちらかというと周囲にまかせてしまう風潮がある。
終末期医療において本人の意思に沿って治療が行われるためには、土台として、リビングウイルの普及と、医師に対する「看取り」教育の充実が鍵となるでしょう。
そして、医療現場の萎縮を解くには、やはり、医師の免責を保障してくれる法律が必要だと考えます。
一部の障害者の団体などから「(尊厳死法制化によって)障害者や難病患者の生きる権利が奪われるのではないか」という声も上がっていますが、杞憂です。なぜなら、わが国は、障害者を大切にすることを、リビングウイルが法で守られている欧米諸国から教わってきた国なのですから。
<法制化の先にあるのは看取りの「効率化」でしかない>
川口有美子・一般社団法人日本ALS協会理事

川口有美子(かわぐち・ゆみこ) 一般社団法人日本ALS協会理事。1995年に実母がALS(筋萎縮性側索硬化症)に罹患、在宅人工呼吸療法での介護を経験。2003年に訪問介護事業所ケアサポートモモを設立。2009年にALS/MND国際同盟会議理事就任。共編著書に『在宅人工呼吸器ポケットマニュアル』、著書に大宅壮一ノンフィクション賞を受賞した『逝かない身体―ALS的日常を生きる』など(撮影:岡村大輔)
私が30代のときに実母がALS(筋萎縮性側索硬化症)という難病にかかり、自宅で介護して看取りました。今は介護支援のNPOを運営しています。
「いざというときに余計なことはしてほしくない」「周囲に迷惑をかけたくない」と思う人の気持ちはわかりますし、延命治療を拒否する考え方そのものを否定するつもりもありません。しかし、人生の終え方というきわめて個人的な問題に「法」を介入させる必要はない、というのが私の考えです。
私が危惧しているのは、死に対して潔くあること、つまり延命治療の開始・継続を選ばない価値観や行動を「よし」とするような風潮が、「社会の当たり前」になっていくことです。法は社会の規範です。尊厳死法制化は、たとえ(法制化推進・賛成派が)意図せずとも、追い風となってそうした風潮を強めていくでしょう。
何が一番、怖いのか。
まだ生きようと思えば生きられる人が「そこまでして生きていたいのか」という社会的圧力を感じて、延命治療の開始や継続を選択できなくなる。そもそも「生きたい」と声を上げられなくなっていく、ということです。
それは杞憂だ、と思うでしょうか。しかし、今ですら障害者や難病患者、高齢者への差別感情はないとは言えません。さらに、介護制度の基盤の脆弱さが「身体が不自由な人間は家族や国に迷惑をかけている」という意識に拍車をかけている。

「まだ生きようと思えば生きられる人が、そもそも『生きたい』と声を上げられなくなっていく可能性が怖い」(川口氏)(イメージ:アフロ)
例えばALS患者は、症状が進むと自発呼吸が困難になり、人工呼吸器の装着が必要になりますが、ほぼ8割の方が呼吸器をつけることを選ばずに亡くなっています。介護負担を慮って、そもそも医者がすすめないケースも珍しくない。尊厳死が法制化することによって、継続的な治療や介護を必要とする人たちが、さらに生きづらい社会になっていく可能性は高いでしょう。
また、法制化に賛成している方々は「法制化すれば、(治療の中止について)本人の意思が尊重されるようになる」と主張していますが、まったく逆の事態も起こりうるのではないでしょうか。
本来尊重するべきは、「その時点」での本人の意思です。

撮影:岡村大輔
確かに、法案の条文には「延命措置の不開始を希望する旨の意思の表示は、いつでも、撤回することができる(第八条)」とあり、理論上は問題がないように見えます。しかし、実際に現場でどんなことが起こるかを、きちんと想像した方がいいと思うのです。
法制化によってリビングウイルの効力が強まれば、医師は明確でスムーズな判断が可能になるかもしれない。「この人は以前(延命措置を)やめてくれと言っていましたね、では呼吸器を外しましょう」と。しかし、その代償として「その時点」での家族や本人の声がかき消されてしまうリスクが生まれるように思います。
例えば、本人に意識がない場合――意識が戻る可能性がわずかにあったとしても、リビングウイルを根拠に、家族と十分な話し合いをせずに「治療の中止」が行われてしまう危険性はないのでしょうか。
また、生死の境をさまよって意識が戻ったときに「やっぱり死にたくない」と思っていたら? ――重い障害を負っていたら、家族の負担を想像して「生きたい」と言い出せないかもしれない。
とくに後者のようなケースは社会の中ではなかなか可視化されませんが、十分起こりうるというのが介護現場を見てきた私の実感です。
こう考えていくと、法制化でもたらされるものは「看取り」の効率化に過ぎないように思えます。多くの人が抱く「納得のいく最期を迎えたい」という希望には、むしろ背を向けるような代物なのではないでしょうか。
2007年に厚労省から出されたガイドラインでは、患者の終末期について、家族も含めた関係者で綿密な話し合いを重視するように指導しています。現場への浸透はまだこれからだと思いますが、少なくともこの年以降、延命治療の中止で医師が殺人罪に問われた例はない。「法はいらない、ガイドラインで十分だ」というのが私の考えです。
<医療者が患者に「問いかける」ことの重要性>
原井宏明・なごやメンタルクリニック院長

原井宏明(はらい・ひろあき)医師。医療法人和楽会なごやメンタルクリニック院長。専門は心療内科、精神科。1984年岐阜大学医学部医学科卒業後、国立肥前療養所(現・肥前精神医療センター)、国立菊池病院勤務(現・国立病院機構菊池病院)などを経て2008年より現職。不安障害、アルコール依存症、パニック障害などの治療に携わる。著書に『「不安症」に気づいて治すノート』『図解やさしくわかる強迫性障害』など、訳書にアトゥール・ガワンデの『医師は最善を尽くしているか――医療現場の常識を変えた11のエピソード』『死すべき定め』がある(撮影:岡村大輔)
私の本業は精神科医です。尊厳死法制化については、賛成でも反対でもありません。しかし、以前、高齢者の認知症専門の病院に10年ほど勤務していたこと、また、昨年刊行された『死すべき定め』という、アメリカの終末期医療の現場を描いたノンフィクションの翻訳を手がけたことから、改めて「死」や「看取り」というものについて深く考える機会がありました。
『死すべき定め』の著者であるアトゥール・ガワンデは、事実と数字だけを示して「あなたはどうしたいですか?」と聞くだけの医師を“情報提供的な医師”と表現し、自身もそのような医師だったことを告白しています。こうした医師は日本でもいたって普通の存在です。
例えば、「まだ助かるかもしれない」という段階で患者に「最期はどのように過ごしたいか」などと医師が積極的に問いかけるケースはまれですよね。
自戒を込めて言うのですが、医師はえてして、技術を磨くことに注力しがちです。あらゆる技術を尽くして患者の命を救うことが医師の本務だと考え、一方で、患者の人生そのものにはなかなか向き合えない。私自身、認知症専門の病院でこれまで患者を看取る機会も多くありましたが、「彼らが人生をどう終えたいか」という問題に踏み込もうという発想がありませんでした。
とくに今の日本では、「死」をネガティブなもの、タブーとして扱う空気が海外と比べても強い。また、戦後、「寿命は延びるものだ」というのが常識になった結果、患者自身も「死」になかなか向き合えなくなっている。
いわば、医療者、患者、その家族を含めて「死について考える」のを先延ばしにするような風潮が、「尊厳死」の問題をさらに解決しづらくしていると感じます。
終末期医療においては患者のQOL(クオリティ・オブ・ライフ)をいかに保つかということが問題になる(イメージ:アフロ )
終末期の治療には、新薬の使用も含めてたくさんの選択肢があります。どれが「最善の道」か、ということに客観的な正解はありません。だからこそ、まず患者自身の不安や望みを丁寧に「聞き出す」必要がある。それも、一度ではなく、何度でも。
ガワンデは、ダグラスという転移性卵巣がんを患った女性患者にとって「最善の治療」が何かを知るために、彼女にこう質問します。
もっとも恐ろしいこと、もっとも心配なことは何か? もっとも大事な目標は何か? どのような犠牲なら進んで差し出すのか、そしてどのようなものなら応じないか?
(アトゥール・ガワンデ『死すべき定め』)
女性は、痛みや吐き気、嘔吐からの解放を願っていること、また、家に戻れず、大切な人たちと一緒に過ごせなくなることを恐れていることなどを、ガワンデに伝えました。こんなふうに、医師が患者に「一歩踏み込んで問いかける」ことは、実は非常に重要なことじゃないでしょうか。
日本人の約8割は病院で亡くなっています。本当は、「家で看取る」という選択肢があってしかるべきなのに、現状はそうじゃない。
「延命治療」についても同じです。「延命治療」の継続や不開始について、そもそも「選択肢」を提示されていない。もっとも不幸なのは、延命治療を続けられてしまうことでも、延命治療を受けられないことでもなくて、いざというときに「最期をどう過ごすか」という重要な問題に関して「道を選べない」ことだと思うのです。
私はここ数年、定期的に診ている患者さん全員に「あなたは最期の時間をどう過ごしたいですか?」と気軽に聞くようになりました。
多くの国民が、かかりつけ医を持つ北欧などでは、医師が患者の「死」に対する考え方を普段から共有できているため、「延命治療」をめぐる問題は起きにくいとされています。
尊厳死問題の解決の糸口は、「あくまで命を延ばすことだけを考え、治療する医療者」「その治療を受け入れるだけの患者」といった立場を一歩踏み越えること――つまり、従来の医療者と患者の関係そのものを変えていく試みにこそ、あるのではないでしょうか。
福島奈美子(ふくしま・なみこ)
1979年生まれ。神奈川県出身。編集制作会社勤務を経て2010年よりライターとして活動。暮らし、カルチャー、ビジネスなどの分野で取材・人物インタビューを行っている。
[制作協力]
夜間飛行
[写真]
撮影:岡村大輔
イメージ:アフロ



































