AIが医師に「圧勝」の衝撃 医療は変わる?医師の見解は

人工知能(AI)の躍進が、大きなニュースになっています。
今年5月には将棋の佐藤天彦名人が、将棋AIのPONANZA(ポナンザ)に敗れたことが話題になりました。
実はいま、医療の分野でも、AIと医師の成績を比べる研究が次々と行われています。
今月12日にJAMA(アメリカ医師会雑誌)に掲載された論文では、乳がんの転移を調べるための画像判定にAI(注1)が挑み、11人の医師と成績を比べたところ、大幅に上回ったことが示されました。
7つのシステムが医師の成績を上回る
この論文は、2016年に行われたコンテスト「CAMELYON16」の結果をまとめたものです。コンテストには世界中の研究者が参加し、画像から乳がんの転移を調べるシステムを開発、成績を競いました。
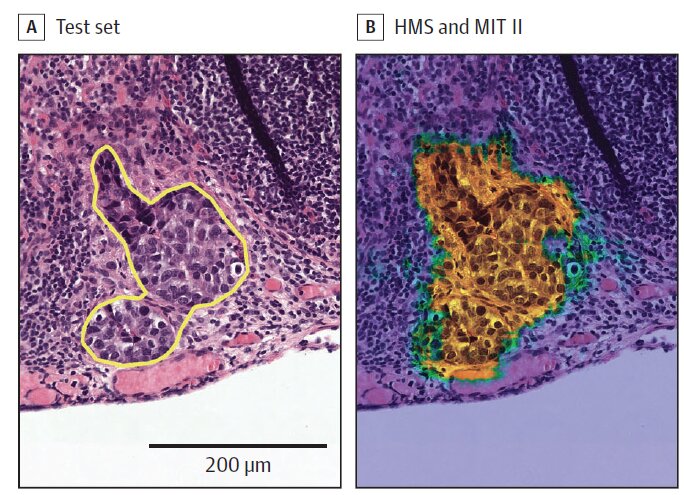
上の画像の左は、実際の患者さんの体の一部(リンパ節)を拡大した顕微鏡画像です。黄色い線で囲われているのが、がんの転移がある部分です。
研究者たちはまず、こうした「正解」を示した(がんのある所に印をつけた)写真をたくさん提供され、それをもとに、乳がんの転移を発見できるシステムを作りました。
その後、今度は印のついていない画像129枚をシステムに読み込ませ、どれだけ正確に判定できるかを競いました。
上の画像の右は、コンテストに優勝したシステムによる判定画像です。AIの一種とされる、ディープ・ラ―ニング(深層学習)と呼ばれる技術を使っています。
黄色く塗られているのは、システムが「転移がある」と判断した場所です。左の画像とくらべてみると、かなり正確にその範囲を示していることがわかります。
CAMELYON16では、医師11人がシステムと同じ数の画像を見て、転移があるかどうかを判定しました。実際に臨床の現場で病理医として働く医師たちで、平均で16年ほどの経験を持っていました(うち1人は研修医)。
その結果が次のイラストです。なおAUCとは「転移をどれだけ見逃さなかったか?」と「転移がないものをないと判断できたか?」という2つの要素から導き出される数値です。
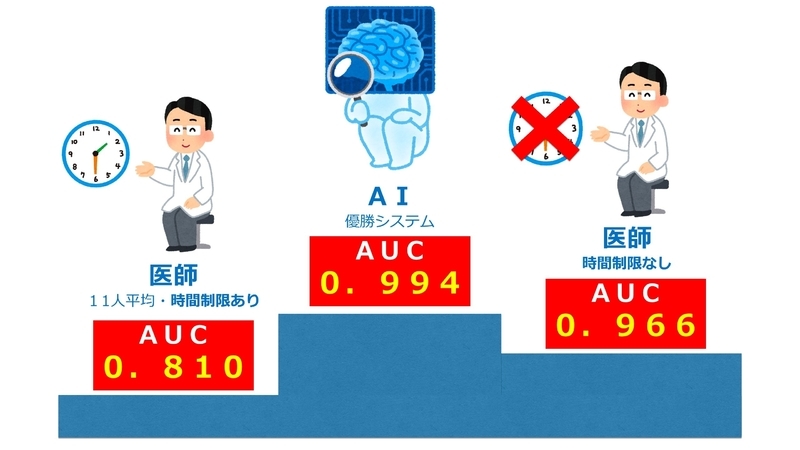
優勝した、ハーバード大学とマサチューセッツ工科大学の研究チームが開発したAIのAUCは0.994。11人の医師の平均値である0.810を大幅に上回りました。
なお研究では、医師に時間を定めずにとことん画像を見てもらった場合の成績も調べています。というのも、実際の臨床現場では医師はたくさんの画像を処理しなければならないので、1枚にかけられる時間は限られます。
そこで11人の医師は、臨床現場で実際にかけている時間(129枚に2時間程度)と同じ時間で判定を行ったので、そのために見落としが増えたのでは?とも考えられるからです。
経験をつんだ病理医が、時間に関係なくとことん見た結果、AUCは0.966と大幅に上昇し、優勝したAIともそん色ない成績になりました。
ただし、かかった時間は30時間。AIは秒単位という、人間とは桁違いの速さで判定を下せることを考えると、実際の利用場面では大きなアドバンテージがあると考えられる結果でした。
AIは医師を超えるのか?医師に聞く
今回の研究に限らず、いまがんの画像検査などを中心に、人工知能(AI)が人間の医師の成績を上回る研究結果が次々と発表されています。
AIの発達により、私たちの受ける医療はどう変わるのでしょうか?この分野で研究・開発を進める医師に聞きました。

Q)今回のJAMAの論文をご覧になって、どのようなインパクトを感じられましたか?
AUC 0.994というのは、これだけ見ると驚異的な数字です。これまでのAIは良い線まではいっても最後の一詰めの部分で、今ひとつ成績が上がらない、といった事が多くありました。
これはAIの性能不足というだけでなく、世の中の問題には一定の割合で「例外」が含まれていて、AIがそういった例外に臨機応変に対応するのが苦手だという背景があります。
今回の研究では、それらの例外が多少取り除かれた状態での比較だったので、AIの成績も伸びやすかったと考えられます。それにしても、ここまで来たかと改めて実感する数字ではあります。
Q)そう聞くと「近い将来、医師はAIに超えられるのではないか?」という気もしてきますね。
確かに、現在の医師の業務のうちいくらかは、「任せた方が良い」となるものも出てくるかもしれません。
ただ医師の仕事の多くが取って代わられることはないと思います。
現状のAIは、単一の仕事は得意です。ただ、複数のことができるAIを作るというのはとても難しいんですね。レントゲンの診断に特化させると病理の診断が苦手になってしまうなど、すべてに万能なAIを作るのは現実的ではありません。
じゃあ脳卒中の診断AIと脳腫瘍の診断AIを2つ両方使えばCTの診断が自動化できるかと言うと、そうも行きません。脳の病気や状態変化だけでも数百を超えるものがあって、その中には珍しすぎてAIが学習できるだけのデータが揃えられないものも無数にあります。
そういう病気も含めて、初めて見る例外にもそれなりに対応できるのが人間の脳の優れているところです。今のAIの仕組みそのままでは対応ができません。
Q)なるほど、そうすると、例えば2030年をイメージした時に、AIは日本の医療にどう影響してくると考えられていますか?
たとえば検査画像は、人間が確認したものをAIがダブルチェックする(またはその逆)ようになるでしょう。
医師が治療法を考える上で最新の論文や研究成果をAIが見つけてきてくれるようになったり、新薬の開発にもAIが広く用いられていると思われます。しかし個人的には、診察現場のような、患者さんが直接かかわる場面で言えば、それほど変わらないのではないかと思っています。
医療というのは正しい薬を出して、正しい情報を無味乾燥に伝えれば良いというだけのものではありません。
例えばワクチン注射に対して、医学的な観点からは接種すべきとされていますし、それにまつわる情報(医学論文)も沢山あります。しかし、子どもにとって医学的正しさは実感しづらく、注射の痛さそのものを本気で嫌がるお子さんもいます。
薬と情報を提供するだけならAIでもできますが、子どもに話を聞いてもらうのは難しいでしょう。患者さんと解決策を一緒に探していく、人間らしい部分をAIが担えるまでには、かなり高いハードルがあります。
AIは一つのことを正確に実現するのは得意ですので、人間の医師がAIをいわば「補助者」としてうまく使いこなせるようになることで、医療がより進歩していくことに期待しています。
(取材協力)
沖山翔さん
2010年東大医学部卒。日赤医療センターでの勤務を経て、2015年より医療ITベンチャーで医療情報サービス立ち上げを担当。現在はフリーランス医師として勤務する傍ら、情報学の研究活動を行う。人工知能学会、情報処理学会所属、救急科専門医。
(参考文献)
1)Diagnostic Assessment of Deep Learning Algorithms for Detection of Lymph Node Metastases in Women With Breast Cancer
JAMA. 2017;318(22):2199-2210
(注1)
人工知能(AI)の定義は完全には定まっていない点もありますが、今回は深層学習を利用しているシステムをAIと表現しました。










