新型コロナ 第7波に備えて、今から準備すべきことは?

日本国内における新型コロナ 第6波の流行は、ピークは過ぎたと考えられるものの過去最大の感染者・死亡者となり大きな爪痕を残しました。
第7波で同じことを繰り返さないために、今我々は何をすべきでしょうか。
第7波はそう遠くないかもしれない
現在、日本全体での新規感染者数は減少傾向となっていますが、第5波のときのようには急速な減少は見られていません。
第5波のときは、急激に新規感染者数の減少が見られました。これは、第5波で主流であったデルタ株にはワクチン接種による感染予防効果が高かったことから、ワクチン接種が急速に進んだことが寄与したものと思われます。
しかし、第6波で主流となっているオミクロン株に対しては、重症化予防効果は保たれているものの、感染予防効果は大きく減弱していることから、第5波のときのような急激な減少は起こっていないものと考えられます。
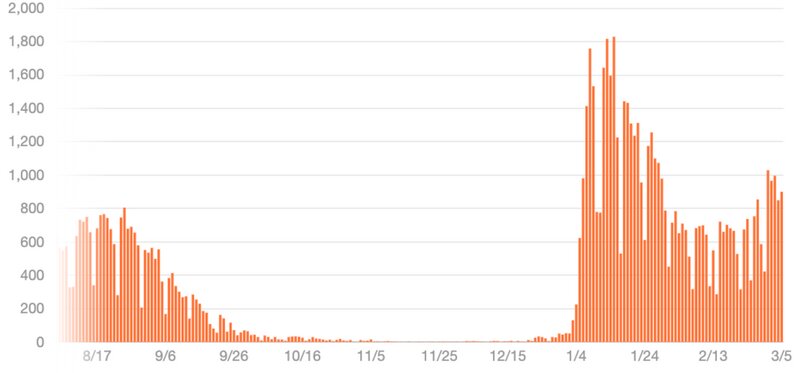
第5波の後には、10月〜12月くらいの約3ヶ月間は非常に感染者が少ない時期がありましたが、今回はそこまで感染者数が減少することは期待できず、むしろ早く下げ止まって再上昇に転じる可能性があります。
今後、オミクロン株の下位系統BA.2が広がれば、再拡大はより起こりやすくなるでしょう。
日本で最初に第6波を迎えた沖縄県では、一足早く新規感染者数の減少がみられていましたが、すでに再上昇に転じているように見えます。
日本全体で見ても、これまでよりも早く次の流行が起こる可能性があり、第7波に備えて早急に準備をする必要があります。
第7波に備えて、今から準備すべきことは?
過去最大の感染者・死亡者となってしまったこの第6波では、多くの課題が見つかりました。
具体的には、第7波に備えて以下の対策が必要と考えられます。
・高齢者・ハイリスク者のブースター接種の加速
・高齢者施設での早期診断・早期治療、感染対策、職員検査の強化
・HER-SYSのオンライン入力の徹底
・検査試薬の確保、検査体制の強化
高齢者・ハイリスク者のブースター接種の加速
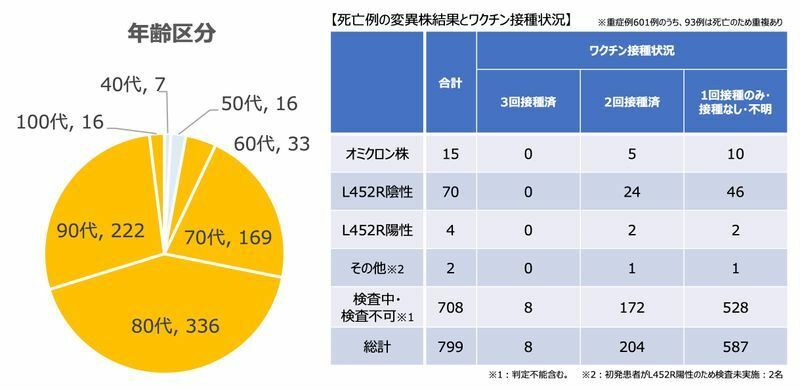
第6波では、死亡者の中に占める高齢者の割合が大きく増えていました。
例えば、大阪府では第6波の死亡者の平均年齢は79.3歳となっており、70代以上の割合が93%を占めています。
第5波ではワクチン接種によって高齢者の感染者は少なく抑えられましたが、第6波ではブースター接種が追いつかずに亡くなられた方が多く出てしまいました。
第7波に向けては、被害を最小限にするために高齢者やハイリスク者へのブースター接種を加速し、流行前に完遂させることが重要です。
高齢者施設での早期診断・早期治療および感染対策、職員検査の強化
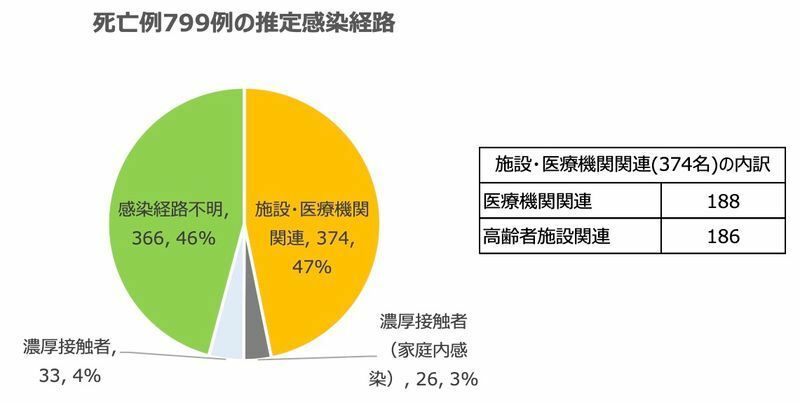
第6波では高齢者施設や医療施設のクラスターが多発し、これに関連して多くの方が亡くなられました。
高齢者施設に感染者が出た場合、医療機関に入院ができれば良いのですが、第6波のように入院病床が逼迫し施設内での療養を余儀なくされると、施設の中で感染者からさらに周りに感染が広がってしまう、という悪循環が起こります。特にオミクロン株では感染者が1人見つかった時点ですでに周りに広がってしまっているということが多々あります。
また、本来は高齢者が感染してしまった場合、診断された軽症の時点でモノクローナル抗体や抗ウイルス薬などの適切な治療を受けることで重症化を防ぐことができますが、病院での治療を受けることが困難となってしまうと、高齢者施設内で適切なタイミングで治療を受けることができずに重症化してしまうという事例もみられます。
こうした高齢者施設のクラスターに、感染管理看護師や医師などの専門家が早期に介入し、ゾーニングや個人防護具の着脱など指導をすることで感染拡大を防ぎ、医師が早期治療を適切に行うことで重症化を防ぐことができます。
高齢者施設や医療機関でクラスターが発生した場合に、速やかにこうした専門家チームを派遣できる体制整備が望まれます。
また、現在のように高齢者施設、医療機関で家族の面会がほとんど行われていない状況では、施設職員が持ち込むことでクラスターのきっかけになることが多くなっています。
無症状の感染者も多いことから、定期的な職員の検査を実施することでウイルスの持ち込みを早期に検知することが可能になります。
HER-SYSでのオンライン入力の徹底
「HER-SYSってなにそれ」という方も多いと思いますが、「新型コロナウイルス感染者等情報把握・管理支援システム」というもので、医師が新型コロナ患者を診断した際にはこれを入力して届け出ることになっています。ハーシス、と呼ばれています。
保健所はこれを確認して、重症化リスクの高い人などは優先的に入院先を探すといった対応を行っています。
新型コロナの流行初期は、他の届出感染症と同様に手書きの届出用紙に記入の上、FAXで送っていましたが、今は電子化・オンライン化されており、情報伝達もスムーズに行われるようになりました。

しかし、今もこのHER-SYSではなく手書きで届出を書いてFAXで保健所に送信している医師がたくさんいます。
なんと、この令和の時代に今もFAXで保健所にこの届出用紙が1日に何千枚も送信されているのです。
河野太郎さんが聞いたら卒倒するのではないでしょうか。
でも仕方ないのです。
だって医師は、できればHER-SYSで入力してほしいとは言われてますが、手書きの届出をFAXしてもOKになっているのです。医師はもともと他の指定感染症についても以前からFAXで届出してましたからね。
新型コロナ診療を頑張っていて、かつこうした事務作業までやっている臨床医を責めることはできません。
とはいえ、保健所ではこのFAXで送られた届出用紙を手入力でHER-SYSに入力するという作業が発生します。
このチマチマと書かれた文書を見ながら、ポチポチと入力するわけです。ワクチン接種歴とかもメーカーとか接種日とかも細かく入力するわけです。
これが保健所の業務逼迫の大きな原因の一つになっています。
流行極期には、何千枚というFAXで送られてきた届出用紙が積み重なっていて入力が追いつかないという保健所もあるようです。
入力を外注している保健所も多いようですが、それでも時間はかかりますので入力が終わって本人に連絡する頃には、すでに届出が出されてから1週間くらい経っていた・・・という事例も少なくありません。
この負の連鎖をなんとかするためには、やはりHER-SYSでのオンライン入力を徹底するしかないだろうと思います。
例えばHER-SYSを使って届出をすることで何らかのインセンティブをつけるのはいかがでしょうか。
とにかく、医師の皆さん、できるだけHER-SYSを使うようにしましょう。
やってみると絶対HER-SYSの方が楽ですよ。いや、本当に。
検査試薬の確保
第6波では検査試薬の枯渇によって検査ができないという事態が一部で発生しました。
ここまでの規模の流行が起こることが想定されていなかったということかと思いますが、第7波に向けて同じ轍を踏まないよう試薬の確保が望まれます。
できる限りリバウンドを先送りすることが大事
以上、おそらく遠くない将来起こるであろう第7波に向けて備えるべきことについて述べました。
しかし、今ならまだ第7波を先延ばしにすることは可能です。
第7波を迎えるための準備をするためには、できる限り感染者を減らすことでリバウンドを後ろにずらすことができます。
そのためには、皆さんの日頃の感染対策が大事です。
手洗いや3つの密を避ける、マスクを着用するなどの感染対策をこれまで通りしっかりと続けることが重要です。
特にマスクを外した状態での会話が感染リスクとなりやすいことから、会食や職場の昼食時などは黙食・マスク会食を徹底するようにしましょう。
また、新型コロナワクチンのブースター接種によって感染予防効果を再び高めることができますので、対象となる方はぜひ接種をご検討ください。
ただし、ワクチンだけで感染を防ぎ切ることは困難であり、ワクチン接種後もこれまで通りの感染対策は続けるようにしましょう。