新型コロナの酸素ステーション・入院待機ステーションでできること 現状の課題は
第5波で増加した新型コロナ陽性者
未曽有の事態となってきた第5波。自宅療養中に新型コロナの症状が悪化したときに、確実に酸素投与や治療につなげることができるよう、現在各自治体で「入院待機ステーション」(1)(写真上)や「酸素ステーション」(2)(写真下)が立ち上げられています。

私の住んでいる大阪にも第4波の頃から「入院待機ステーション」があって、病床逼迫時にはそこで酸素を吸って待機してもらった患者さんがいました。
東京都でも、入院治療が必要にもかかわらず待機を余儀なくされた患者さんを臨時で受け入れる施設として、酸素投与が可能な宿泊療養施設「TOKYO入院待機ステーション」を整備しました。さらに、自宅療養中の患者さんの悪化にそなえ、酸素投与が可能な「酸素ステーション」も整備されます。
しかし、自治体によって運用や名称に違いがあり、「入院待機ステーション」という名前でありながらも医師・看護師が常駐して点滴が可能になる予定のところもあれば、酸素投与しかできず実質入院を待機するだけのところもあります。
とはいえ、基本的に概ね期待される機能は類似していることから、ここでは「ステーション」と一括して記載させていただきます。
ステーションはあくまで「医療救護所」
現時点で、ステーションに期待される役割は以下のような点です。
・自宅療養や通常の宿泊施設療養よりも綿密な管理・監視・トリアージ(拠点化)
・病床逼迫時に入院病床が確保できない場合、酸素飽和度が低い患者さんに対する酸素投与
・抗体カクテル療法の投与
・その他投薬
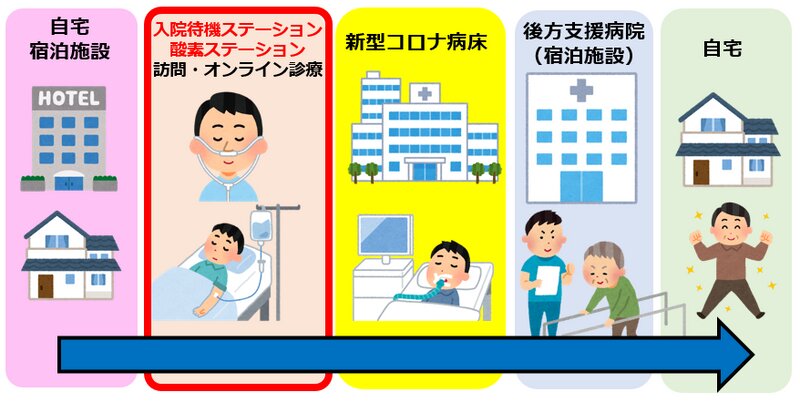
災害時の医療救護所のような役割で、医療従事者としてはベストな施設とは思っていません。あくまで、自宅・宿泊施設・訪問診療・オンライン診療などのプレホスピタル・ケアの選択肢をさらに増やそうという戦略です(図1)。病院で行えるような胸部画像検査・血液検査・点滴治療などが十分可能というわけではありません。
とはいえ、京都府や東京都などのように、点滴が可能となる見込みのステーションもありますし、ステーションで抗体カクテル療法が投与される機会が増えていくため、今後機能面では充実していくかもしれません。
抗体カクテル療法などの投与に期待
厚労省は抗体カクテル療法について、宿泊療養施設および入院待機ステーションでの投与を可能としています(3)。本来入院でしかできなかった治療ですが、便宜的に宿泊療養施設やステーションを有床診療所・臨時医療施設として扱うことを容認しました。
日本の承認では点滴静注でおこなわれますが、海外では皮下注射の効果も保証されているため(4)、可能なら皮下注射で投与したいところです。
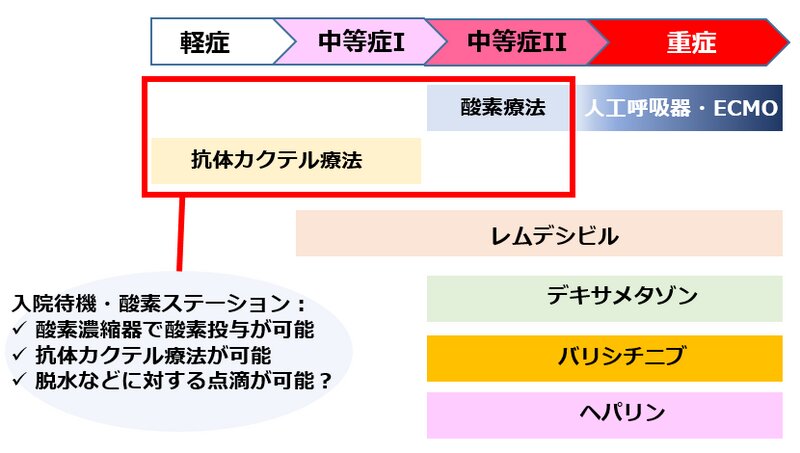
また、ステーションでもし点滴が可能ならば、脱水に対する輸液なども是非おこないたいところです(図2)。高熱が出る新型コロナでは、脱水の補正が重要です。また、肺炎を合併した中等症IIの状態で入院できない場合、デキサメタゾンなどの全身性ステロイドが早期に投与できればよいと思います。デキサメタゾンには点滴だけでなく錠剤もあるので、柔軟な対応がステーションでできるようになればよいですね。
ここまでくると、ほとんど病院のようになってしまうかもしれませんし、ステーションをそのまま臨時病床に転用してしまう自治体も出てくるかもしれませんね。
とはいえ、現時点では過度な機能を期待せず、病院の前段階、救急車内でおこなえるような機能のみと認識すべきです。
ステーションの課題
東京のプランは大規模なのですが、その他自治体では確保できるステーションのベッドの絶対数が少ないことが懸念です。新型コロナの感染拡大に対して規模が小さく、「焼け石に水」に陥りつつある自治体もあります。個人的には大規模な野戦病院のような施設があったほうがありがたいです。
自宅や宿泊施設の陽性者と比べて、ステーションの患者さんのほうが病状悪化のリスクが高いため、救急救命処置ができる医療従事者の数が多いほうが望ましいですが、パンデミックから1年半が経過した現時点で、医療従事者の人材を追加投入することが可能でしょうか?
国は、必要となる看護職員等について、看護協会等に要請し確保する、あるいは広域的な看護職員の派遣を国として調整する、といった案を提示していますが、個人的には人材確保がボトルネックになると考えています。
また、施設間の搬送のマンパワーが現在不足しているという問題点があります。搬送のたびに救急車を出動させていては、通常の医療が回りませんので、効果的かつ柔軟な搬送策を検討する必要があります。
その他、100床以上の大きなステーションになっても、病院でできるようなことが簡単にできないというジレンマが発生するかもしれません。急変があっても、胸部CT写真の撮影や複雑な投薬が受けられず、「病院ではないのに、病院のように扱われること」に対してスタッフが疲弊しないだろうかと個人的に心配しています。
(参考)
(1) 第48回新型コロナウイルス感染症対策アドバイザリーボード(令和3年8月18日)資料2-5(URL:https://www.mhlw.go.jp/content/10900000/000820151.pdf)
(2) 神奈川県. 新型コロナウイルス感染症対策ポータル. 緊急的な酸素投与施設の設置について(URL:https://www.pref.kanagawa.jp/docs/ga4/covid19/ms/o2touyo.html)
(3) 厚生労働省新型コロナウイルス感染症対策推進本部. 新型コロナウイルス感染症における中和抗体薬「カシリビマブ及びイムデビマブ」の医療機関への配分について(質疑応答集の修正・追加)(https://www.mhlw.go.jp/content/000819035.pdf)
(4) O'Brien M, et al. N Engl J Med. 2021 Aug 4. doi:10.1056/NEJMoa2109682.