「西高東低」を2025年度までに縮小!…これは医療の話
1人当たり医療費の「西高東低」現象は、長年にわたり起きていて、知る人ぞ知る現象だった。今、初めてご覧になる方もおられるだろう。
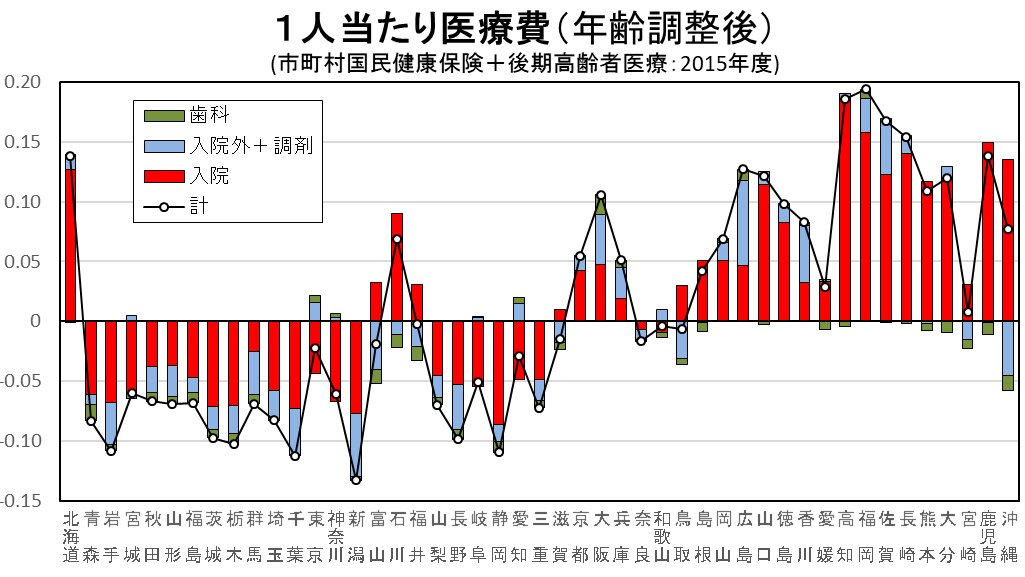
厚生労働省が毎年公表している「医療費の地域差分析」によると、冒頭の図のように、都道府県別に1人当たり医療費をとると、概ね西日本の県で全国平均値より高く、東日本の県で低い。図の横軸(値が0)よりも上に棒グラフが伸びると、その県は全国平均値より高いことを意味する。横軸よりも下に棒グラフが伸びると、全国平均値より低いことを意味する。
もちろん、高齢化が他県より進む県だと、1人当たり医療費は多くなる。若年者より高齢者の方が1人当たり医療費は多くなるからだ。都道府県によって異なる年齢構成は、冒頭の図では調整済みである。年齢構成調整済みの1人当たり医療費を、北は北海道から南は沖縄県まで順に並べると、左側(東日本の県)では下側に棒グラフが伸び、右側(西日本の県)では上側に棒グラフが伸びる傾向がある。これを指して、「西高東低」と呼んだ。
2015年度において、1人当たり医療費が最も多い県は福岡県で、最も少ない県は新潟県である。冒頭の図は指数で示しているが、実額でいうと、1人当たり年間医療費は最も多い福岡県で64.1万円、最も少ない新潟県で46.6万円と、17.5万円の差がある。全国平均は53.7万円である。
こうした地域差があることが、なぜ問題なのか。
それは、わが国は「国民皆保険」で、全員が何かの公的医療保険に加入していて、同じように保険料を払っているのに、地域によって費やしている医療費が多いところと少ないところがあるからだ。しかも、あらゆる治療の単価(診療報酬)は、国が決めていてどの地域でも同じなのにである。
医療費を多く費やしたからといって、医療保険料や税金の負担が個人的により重くなることはない(患者負担は多くなるといえども)。でも、医療費の財源は、患者負担は1~3割であって、残りの7~9割は保険料と税金で皆が負担を分かち合っている。医療費をより多く使う県は、同じような負担でたくさん医療の給付を受けていることになり、より少なくしか使わない県は、医療費を多く使っていないのに他県の分までも負担をより多く負わされることになる。それは、公的医療保険制度が都道府県別の完全独立採算にはなっていないことに起因する。
もちろん、健康な人は医療費がかからないが、病弱な人やけがをした人は医療費が多くかかる。そうした個人差は、ここでは都道府県別に分析しているから、この「西高東低」現象には影響しない。なぜなら、どこの地域でも、10万人や100万人という単位でみれば、統計的にみて病弱な人やけがをする人は一定割合いるし、健康な人も一定割合いて、個人差は統計上薄まる(統計学の用語でいうと大数の法則が成り立つ)からである。最も多い福岡県の人が、最も少ない新潟県の人より、平均的にみて顕著に病弱だという話は聞いたことがない。もし、どこの都道府県でも同様の疾病率(病気にかかる確率)であれば、年齢構成調整済みの1人当たり医療費は、ほぼ同じになって不思議ではない。
なのに、現実にはそうではないことを、冒頭の図は物語っている。つまり、保険料や税の負担はほぼ同じなのに、受けている医療の給付(医療費)が都道府県によって異なるということだ。
過疎部で医師不足とか病院の閉鎖とかが問題となっていて、都市部との間で受けられる医療に格差があるという現象もある。ただ、冒頭の図を見ると、過疎部の県で1人当たり医療費が少なく、都市部の都府県で多いというわけでは決してない。だから、僻地医療の問題は別途解決すべきだが、それと「西高東低」とは様相が少し異なる。
医療費の「西高東低」現象の背景には、単純化していえば、同じ傷病で似たような状態でありながら、地域によってその治療法が異なり、割高な治療法を使っている地域もあれば、うまく医療費をかけずに治療ができている地域もあるということである。逆に見れば、1人当たり医療費が高い県では、恩恵を受けているというより、同じ傷病でもより割高な治療費(の患者負担)を払わないと治してもらえないという意味で不幸なことでもある。同じように医療保険料や税金を負担してお互いに支えあっているのだから、せめて医療費で目に余る地域差があれば縮められるようにしてはどうか。
それに、医療保険料は、毎年のように引き上げられ、将来どれほど負担増になるか先行きが見えない。国民に負担に余力があって、こうした地域差に目くじらを立てなくてもよいではないかというならいざ知らず、さすがに負担増にも限界があるというなら、こうした地域差をより良い形で縮小する方策が望まれる。
ここでいう地域差の縮小は、あらゆる差異を遮二無二なくせ、というわけではない。同じ傷病で似たような状態の患者に、うまく医療費をかけずに治療ができる地域があるなら、その好事例を他の地域でも見倣えば、なくせる不合理な地域差を是正できる。つまり、地域差の縮小は、好事例に他地域も倣うということだ。そうすることで、わが国全体の医療費をうまく節約できる。
地域差縮小の方策
医療費を抑制できれば、我々が支払う保険料や税金の負担をより軽くできる。ただ、必要な医療が受けられないことがあってはいけない。必要な医療を適切に残しつつ、患者の健康のためにもなっていない医療費があれば、それを節約してゆく。ではどうすればよいか。
冒頭の図をみると、「西高東低」現象の要因を分解すると、最も大きいのは「入院」(赤色の棒グラフ)によって起きていることがわかる。既に政府もその原因を突き止めていて、入院医療費が1人当たりで多い西日本の県では、人口に比して概ね、病床(病院のベッド)が多かったり、入院患者の割合(入院受療率)が高かったりしていた。だから、病床の配置を患者のニーズにマッチさせるように再編することで、不必要な病床をなくし、必要な病床を整備することができ、全体として医療費を節約できる。この取組みが、「地域医療構想」である。「地域医療構想」についての詳細は、拙稿「少子高齢化社会でも日本の医療費は見直せる 地方の医療を救う『病院再編』とは?」を参照されたい。
「地域医療構想」は、2025年度までに各地域で病床の機能分化と再編を進めるよう、2015~2016年に各都道府県で既に策定された。これを踏まえ各都道府県が策定する「第7次医療計画」が、2018年度から6か年計画でスタートする。「地域医療構想」に盛り込んだ入院医療での地域差を縮小する取組みは、「第7次医療計画」がスタートする2018年度から、いよいよ本格化する。
入院医療だけではない。外来医療についても、「第7次医療計画」と同時期に策定し実行する「第3期医療費適正化計画」で改善に取り組む予定である。「第3期医療費適正化計画」では、特定健診・保健指導の実施率向上、後発医薬品の普及、糖尿病の重症化予防、多剤投薬や重複投与の是正について、具体的な医療費抑制額も含めて、各都道府県で策定し実行することとしている。その中でも、キーワードとなるのが、地域差の縮小である。効能がほぼ同じでより安価な後発医薬品の使用促進や、飲み合わせが悪く副作用が生じる恐れのある多種類の薬を同時に処方しないようにする取組みなどが、他県より遅れていれば、それを是正するよう努力することで、その地域の患者の健康のためにもなるし、医療費を抑制することにも貢献する。
医療費の地域差縮小の先にあるもの
上記の話は、既に昨年までに議論が進んでいるもので、最新ニュースというわけではない。なのに敢えてなぜ、今取り上げたか。それは、1月23日に開催された経済財政諮問会議で、今夏に取りまとめる「経済財政運営と改革の基本方針(骨太方針)2018」に、基礎的財政収支(プライマリーバランス)黒字化の達成時期、その裏付けとなる具体的かつ実効性の高い計画を盛り込むための議論がキックオフしたからである。
同会議で内閣府が公表した「中長期の経済財政に関する試算(2018年1月試算)」では、基礎的財政収支の黒字化が後退する姿が示された。その含意は、拙稿「経済成長率低下は、基礎的財政収支にこう影響した:内閣府中長期試算の含意」で述べた通りだが、要するに、2020年代前半にかけてさらなる歳出改革が必要であることが浮き彫りとなった。
内閣府の「中長期試算(2018年1月試算)」には、前掲した「地域医療構想」や「第3期医療費適正化計画」の改革効果は織り込まれていない。もちろん、介護や教育など他の歳出改革も織り込まれていない。実は、介護にも、医療と似たような地域差があり、その地域差の縮小が2020年代前半にかけて求められる。介護でも、他県の好事例に倣えば、質を落とさずに介護費を適切に抑制できる。ただ、介護の話は稿を改めることにしたい。
歳出改革は医療だけではないが、関係者も合意の上で「地域医療構想」や「第3期医療費適正化計画」が取りまとめられ、その中で地域差の縮小が進められようとしている。これらは、当然ながら、第一義的には国民のQOL(生活の質)向上のためだが、意義ある副次的な効果として基礎的財政収支の改善にも貢献する方策となる。追加的な負担増を避けつつ、国民のQOL向上にも資する方策を、積極的に推進してゆくことが求められる。