妊婦の血液を調べるだけで、おなかの赤ちゃんのダウン症などがわかる「新型出生前診断(NIPT)」。施設の増加で利用が広まる一方、思いもよらぬ疾患を告げられる人たちがいる。専門の医師によるカウンセリングも受けられず、動揺して中絶を選ぶ人も少なくない。疾患の当事者である医師、疾患をわかった上で出産した母親が、命を選ぶことの難しさと幸せのあり様を問う。(取材・文:ノンフィクション作家・河合香織/Yahoo!ニュース 特集編集部)
「自分が殺されるような恐怖」
群馬県桐生市とみどり市にまたがる広大な敷地に立つ「療育センターきぼう」。主に重度心身障害児が対象の医療型障害児入所施設だが、成人してもそのまま入所する人も少なくない。ここで常勤医師として働く田中宏子医師(54)は、新型出生前診断(NIPT)をめぐる状況に戸惑いを持っている。
「医師としてではなく、私個人としての思いですが、自分が否定されたような悲しみ、自分が殺されるような恐怖があります」
そんな気持ちになる背景には、NIPTの急速な広がりがある。

療育センターきぼう(田中宏子医師提供)
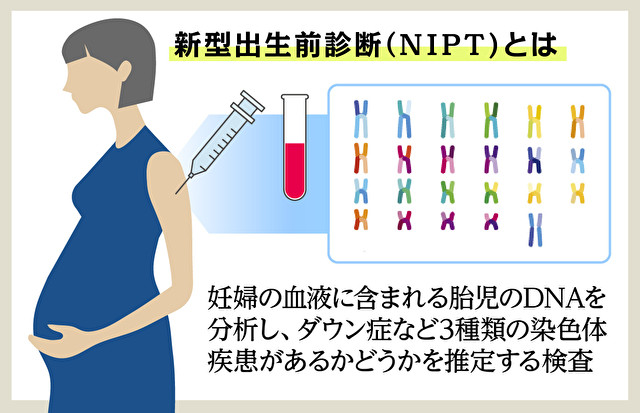
2013年度に7775件だったNIPTコンソーシアム加盟施設のNIPTの検査数は、2019年度には1万4288件と約2倍に増加した。NIPTとは、妊娠10週以降の妊婦の血液を採って検査機関に送り、胎児の染色体の異常を判定する検査だ。
日本医学会の認定施設では、NIPTは13番、18番、21番の染色体異常の三つの疾患を検査の対象にしている。この検査は手軽にできると喧伝される一方、陽性と判明したときに家族は重い選択に直面することになる。たとえばダウン症候群につながる21番染色体の異常が判明した場合、中絶を選ぶ人は87.5%に上る(NIPTコンソーシアム、2020年10月現在)。

(写真:アフロ)
日本産科婦人科学会は2013年、検査に際して一方的な情報提供にならないよう十分な時間をとった遺伝カウンセリングを行うなどの指針を出してきた。だが、2016年ごろから、日本医学会が認定していない施設でも、この検査が行われるようになった。無認定施設のなかには美容外科など産婦人科以外の医療機関もある。こうした施設での検査は、全染色体検査など疾患の対象を広げているところが多い。
(図版:ラチカ)
疾患の検査対象を広げた場合、陽性と判定されることが多いのが性染色体による疾患である。冒頭の医師、田中さんはそんな性染色体の異常による疾患、ターナー症候群の当事者として54年の人生を生きてきた。
医学部に入って知った自分の疾患
ターナー症候群は性染色体である2本のX染色体の片方が、完全または部分的に欠失した生まれつきの疾患で、女性のみに起こる。発育時に低身長だったり、二次性徴が現れなかったり、成人してから不妊になったりすることが多い。大半は知的には正常だが、算数や体育が苦手だったり、一部に知的障がいを伴ったりする人もいる。一生気づかないまま生活する人もいれば、出生前の胎児の時に診断される人もいる。
田中さんが残念に思うのは、そもそもターナー症候群がどういう疾患なのか広く理解されていないことだ。そのため、ターナー症候群が出生前にわかると中絶を選ぶ人が多数だという。
「染色体疾患と聞くと、重篤なイメージを持って中絶を選ぶ人が多いのではないでしょうか。ですが、実際にはターナー症候群の当事者は普通に生活している人が大半です。私自身、自分のことを重篤な疾患とは思っていません」

田中宏子医師(本人提供)
田中さんの身長は147センチである。12歳から低身長を理由に病院に通っていた。学校ではつねに一番背が低く、思春期になっても生理が来ないなどの悩みがあったためだ。だが、医師や両親から病名を知らされることはなかった。田中さんが知ったのは、大学入学後のことだった。
「医学部の発生学の授業でターナー症候群という病名が出てきて、自分に似ていると思った。それが病名を知るきっかけでした」
疾患があっても幸せ
自分がターナー症候群であることを周りの人に言えるようになったのは、さらに遅い。大学を卒業して医師になった後に、ターナー症候群の患者会に入ってからだった。
「子どもを産めないというのはショックでしたし、そこから恋愛に負い目を持っていたことは事実です。ですが、患者会で知り合った同じ疾患の人たちの中には卵子提供を受けて出産した人も、養子を育てている人もいます」

(イメージ写真:アフロ)
田中さんが働く「療育センターきぼう」には、重篤な疾患を持つ子どもたちが多い。ただし、そんな子どもの多くは、出生前に疾患がわかっていたわけではない。出産時の低酸素脳症が原因の脳性麻痺や感染症による脳炎の後遺症、あるいは事故によって起きた障がい。つまり、出生前にはわからなかった障がいのほうが多いという。
「私は結婚や出産はしなくても幸せに生きています。でも染色体疾患がわかると中絶すると聞くと、当時この検査があれば自分も中絶を選ばれてしまったかもしれないと考えます。いろいろなことを調べて何かがわかっても、それが必ずしも幸せにつながらないのではないかと思います」
急増する「無認定施設」
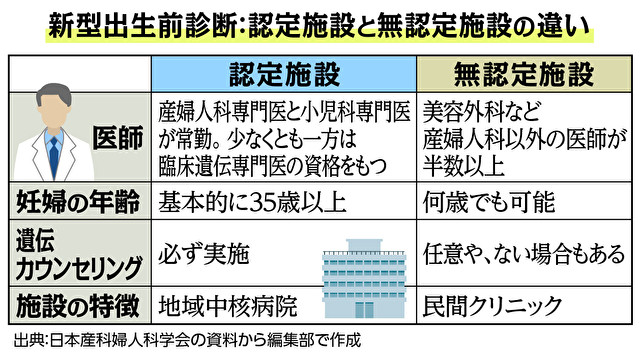
昨年11月の厚生労働省の全国調査によると、NIPTを実施する施設で、学会に認定された医療機関は大学病院など92施設、無認定が54施設だった。だが、今年7月のNIPTコンソーシアムの調査では無認定施設は135施設。調査機関は異なるものの、わずか8カ月で2.5倍に増えていた。
(図版:ラチカ)
認定施設と無認定施設の違いには、年齢制限や検査対象の範囲、施設の規模などさまざまあるが、大きな違いは遺伝カウンセリングの有無だろう。無認定施設では遺伝カウンセリングは必須ではなく、カウンセリングがない場合や任意というケースも多い。妊婦がNIPTの検査結果をどう理解し、その上でどう選択するか。納得のいく選択をするためには、疾患や障がいについてしっかりした理解が不可欠だが、無認定施設のなかには遺伝カウンセリングが不十分な施設も少なくない。
実際、想定していなかった疾患を知らされたうえ、遺伝カウンセリングも十分ではなかったために大きな葛藤を抱えた家族もいる。それもまた性染色体異常による疾患だった。
無認定施設で検査を受けた女性
30代の菜々子さん(仮名)はNIPTの結果を郵送で受け取った。妊婦向けサイトでNIPTの広告を見て、採血だけなら負担は少ないと思って妊娠11週で検査を受けた。無認定施設の産科医院だったが、その時は無認定とは気がつかなかった。
「私の場合、高齢出産になります。染色体の検査をしておくのは責任のように感じていたのかもしれません。もし障がい児を産んだ場合、『検査ができるのにしなかった』と家族から責められると思っていました」

(イメージ写真:アフロ)
検査結果は2週間後に送られてきた。ダウン症を調べるつもりだったのに、クラインフェルター症候群と書いてあった。初めて聞く病名だった。
菜々子さんは焦燥感にかられて、すぐに検査を受けた産科医院に電話した。そこでは詳しい説明はなく、こう言われただけだった。
「一番ましなほう。詳しい話は羊水検査が陽性になってからします。まずは羊水検査を予約してください」
羊水検査が確定すると、ようやく医師からクラインフェルター症候群の説明があったと菜々子さんは言う。
「『無精子、手足が長い、筋肉がつきにくい、身体的な発達の遅れ、知的な障がいが出ることもある』。そして『遺伝性がある』と説明されました」

(イメージ写真:アフロ)
それから菜々子さんは、クラインフェルター症候群について情報収集に明け暮れた。クラインフェルター症候群は男性の性染色体でX染色体が1本以上多く存在し、500人に1人の頻度で出生するとされていた。
調べる中で混乱もあった。インターネットの情報では「遺伝性はない」と書かれており、医師の話と異なっていたからだ。確かな情報が入らず、菜々子さんは不安になっていった。翌日、医師から連絡があり、「説明に誤りがあった。参考書によると遺伝はしない」と言われた。
不安のなかで菜々子さんが確信したのは、中絶はできないということだった。

(イメージ写真:GYRO_PHOTOGRAPHY/イメージマート)
家族は産むことに反対
「もし重い障がいを妊娠初期に突きつけられていたら、中絶していたかもしれません。でもクラインフェルターという症状を知っていくなかで、(妊娠16週以降に行う)羊水検査を受けるころまでに胎児も成長していく。そうなると、中絶は選択肢にありませんでした」
家族はクラインフェルター症候群と知ると、産むことに反対した。特に知的な障がいが出る可能性を気にしていた。
菜々子さんは、生まれた時に何の疾患がなくとも、成長過程で病気になることや事故に遭うこともあり得るし、そもそも完璧な赤ちゃんなどいないと家族に訴えた。
「赤ちゃんを宿すなら、障がいや病気のリスクもふまえた上で親になる覚悟が必要ではないかと話しました。私の意思が強かったため、家族はそれ以上の反対はしませんでした」

(イメージ写真:アフロ)
障がい児の母親たちとの交流
菜々子さんが心を通わせたのは、情報収集の途中で知り合ったクラインフェルター症候群を含む、さまざまな障がいをもつ子どもを育てる母親たちだった。「成長は遅いですが穏やかでとてもかわいいですよ」「生まれたら愛おしくて、絶対にこの子を幸せにしてみせるという気持ちになりますよ」という言葉に励まされた。
「子どもを育てる上で大変なことがあったとしても、皆がとても幸せそうでした。私も幸せになりたい、幸せな考え方をしたいと強く思いました」
その頃、分娩を予定している産院から、出産前後の母子の医療に携わる周産期母子医療センターと連携を取ったほうがいいと勧められた。同センターを受診すると、小児科医でもある臨床遺伝専門医からこう説明があった。
「クラインフェルターの赤ちゃんですが、身体的な障がいや精神的な遅滞が出る可能性は染色体異常がないお子さんと同じくらいの割合です。また、影響を受けるという男性ホルモンの量は個人差があります。ホルモン療法を要しない場合もあるし、無精子とされても精子が少量存在する場合もあり、不妊治療の成功例も多数あります」

(イメージ写真:mon_printemps_fleuri/イメージマート)
続いて専門の遺伝カウンセラーからも細やかな説明があり、不安なことは何でも相談できるようになった。たとえば子どもに染色体疾患を打ち明ける時期を相談したところ、「その子の心の成長度合いをみながら考えていけばいいと思う」と言われた。心配は少しずつ解消していった。
出生前に全ゲノムを検査できる時代に
臨床遺伝専門医でもある宮城県立こども病院の室月淳産科部長は、無認定施設でNIPTを受けたものの、遺伝カウンセリングが不十分で不安になった妊婦が救いを求めて受診にやって来ることが少なくないと言う。
「しっかりした説明がないことは、不安を増大させます。今の新型出生前診断は、近いうちに『新型』ではなくなります。間違いなく、全ゲノムが出生前に調べられる時代になっていきます。一方、医師でも遺伝を十分に理解していない人もいます。これからの出生前診断では、遺伝の専門医やカウンセラーによる遺伝カウンセリングの重要性は大きくなるでしょう」
室月淳医師(本人提供)
室月氏は、ターナー症候群やクラインフェルター症候群のような性染色体異常で中絶するのは疾患に対する理解不足が大きいと述べる。ただし、性染色体を調べる意味はあるという。成長とともに筋力が低下するデュシェンヌ型筋ジストロフィーのように、男児が発症する性染色体異常の遺伝性疾患がある。こうした疾患を念頭に、NIPTの検査対象に性染色体を入れるべきではないかという議論もNIPTコンソーシアム内であったという。
「しかし、実現はしませんでした。対象疾患を広げることに対して、メディアや当事者団体からの反対があったからです。性別によって発症するかどうかが変わる重篤な遺伝性疾患をもつ家族にとって、性染色体の検査を受けたいという思いは切実にあります。一方、重篤ではなく検査する必要がないように思える染色体異常で胎児が中絶されてしまうこともある。性染色体を調べるという点で両者は同じですが、その意味はまったく異なるのです」
今年産んだクラインフェルター症候群の子
前出の菜々子さんは、同じ疾患の子どもを持つ母親たちから話を聞くにつれ、出生前に様々な染色体疾患を調べられることよりも大切なことに気がついた。疾患や障がいについての知識と向き合い方だ。
「新型出生前診断の検査項目はたくさんありますが、それが意味するものを私たちが正しく理解できるわけではありません。かといって、検査する施設側にも遺伝に詳しい医師が多くいるわけでもない。つまり、検査を受けた家族へのサポート体制が整っていないのです。これでは染色体疾患を告知された家族は不安を募らせていくでしょう。命に向き合う検査であれば、関わる医師は疾患や障がいについて深く理解し、出生後のサポート体制まで説明できるようにする。それが大切だと思います」

菜々子さんの息子(菜々子さん提供)
菜々子さんは今年、クラインフェルター症候群の男児を産んだ。あまりにかわいくて愛おしく、「この子に出会えて本当に良かった」という揺るぎない確信を感じた。菜々子さんはクラインフェルター症候群の赤ちゃんを産んで「幸せな考え方」ができるようになったと話す。そうなったのは、子どものありのままを肯定したことがきっかけだ。
「病気の子どもを『かわいそう』だと思うのなら、きっと子ども自身も疾患をもつ自分を受け入れることはできないでしょう。私はわが子のありのままを肯定しました。わが子にも将来、自分自身を大事な存在だと肯定してもらいたいからです。幸せの源は自分を肯定する心ではないでしょうか」

(菜々子さん提供)
河合香織(かわい・かおり)
1974年生まれ。神戸市外国語大学卒業。2009年、『ウスケボーイズ 日本ワインの革命児たち』で第16回小学館ノンフィクション大賞受賞。『選べなかった命 出生前診断の誤診で生まれた子』で2019年、第50回大宅壮一ノンフィクション賞、第18回新潮ドキュメント賞受賞。