「がんだから安静に」は大きな誤解! 「動かない」「食べない」「飲まない」は要注意
動かなくなる理由と対策
がんの状態は改善しても、動かない生活が続けば動けなくなり、生活の質は低下していきます。動かない理由に応じた対策が必要です。 ■動くと痛みがある→痛み止めを使う 動くと痛みが出る場合、「動かなければ痛くない」と、体を動かさない生活に陥りがちです。手術後の傷の痛みなどは、しばらくすればおさまります。しばらくは薬を使いながらでも、体を動かしましょう。 ■認知機能の低下→リハビリを受けられるようにする 交友関係や社会的な活動が減り、「一日中、テレビをみているだけ」の日々を送っている人も少なくないでしょう。介護保険を利用して、訪問リハビリ、通所リハビリを受けられるようにするなど、体を動かす機会を増やします。 ■入院生活の影響→あらかじめ備える 入院する場合は、退院前から準備を進めておきます ■薬物療法や放射線療法にともなう倦怠感→軽く動いたほうが改善しやすい だるさや倦怠感が現れると動く気力がわきません。しかし、散歩やストレッチなど軽く体を動かすことで、むしろ倦怠感は改善しやすいといわれます。 倦怠感が現れるパターンをつかみ、強ければ無理せず休む、少し軽くなってきたら積極的に体を動かすようにします。 ■低栄養→食べられるように工夫する 食べられない原因をみつけながら、対応していきます。
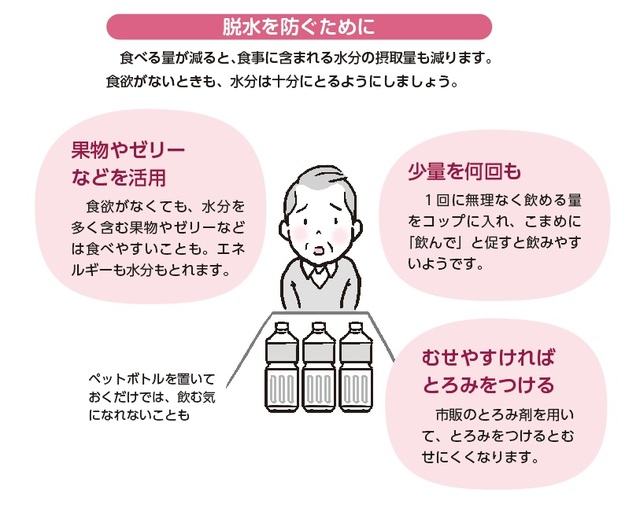
「食べない」「飲まない」ときは工夫が必要です
食事からとるべき栄養素が不足していたり、偏っていたりする状態を低栄養といいます。高齢のがん患者さんは、がんや、がんの治療の影響、持病や加齢の影響もあり、低栄養になるリスクが高めです。口の渇きを感じにくく水分をとろうとしないため、体内の水分が不足する脱水になりやすい面もあります。 低栄養や脱水は、体調を悪化させるもとになります。食べない・食べられないときや、水分不足が心配されるときは、食べやすくする、飲みやすくする工夫を重ねていきます。
食欲がないときの対応法
患者さんがやせていくと周囲の不安も募りがちです。「もっと食べて」とむやみにすすめるだけでなく、医療者にも相談しながら工夫していきましょう。 ■食事の回数や内容にこだわらない 胃の手術後や吐き気があるときは、少量の食事を複数回に分けてとりましょう。 食欲がないときは、食べたいときに、のどごしのよいものを、食べたいだけ食べるようにします。適度な運動や口腔ケアが、食欲の改善につながることもあります。 食べやすいものの例 ・おかゆ、うどん、そうめん、雑炊、豆腐、温泉卵、茶わん蒸しなど ・ゼリー、アイスクリーム、 シャーベット、 乳酸菌飲料など ■味覚障害があるときはひと工夫 抗がん剤治療中に起こりやすい味覚障害が、食欲低下の原因になっている場合には、味や温度の工夫で食べやすくなることもあります。 ・濃いめの味つけにする ・甘味、酸味は感じられることも。飴類、酢のもの、レモンジュースなどが好まれる ・料理の匂いが気になるときは、さましたり冷やしたりするとよい場合が多い ■医療者に相談する 薬物療法にともなう吐き気・嘔吐は、薬でかなりの程度抑えられます。栄養士とも相談を。 ■栄養補助食品を活用する 必要なエネルギーや栄養素の不足が心配される場合には、市販の栄養補助食品を利用するのも一法です。最近は飲料、クッキー状のもの、ゼリーやプリン状のものなど、形状も味つけもさまざまな商品があります。少量でエネルギー、栄養素の補充が可能です。 ■点滴などが必要になることもある 脱水により体調が悪化したときなどは、静脈や皮下から水分を入れることもあります(点滴・輸液)。 食べられない状態が続いているとき、栄養を補給することで状態の維持・改善が見込める場合には、鼻から管を入れて栄養剤を入れる、胃ろう(胃に栄養剤を入れる管)をつくるなどということも選択肢のひとつではあります。
小川 朝生(国立がん研究センター東病院臨床開発センター精神腫瘍学開発分野長)