この数年、梅毒の拡大が止まらない。性的接触によって感染し、かつては「死の病」と恐れられた。戦後は治療法が確立され、過去の病気として忘れられつつあった梅毒だが、近年、ハイペースで感染が拡大している。原因は何か。感染症対策の専門家・堀成美氏と評論家の荻上チキ氏が、その背景と予防策を対談で探る。(ライター・庄司里紗/Yahoo!ニュース 特集編集部)

日本でまん延する梅毒をめぐり、意見の応酬が続いた(写真:岡本裕志)
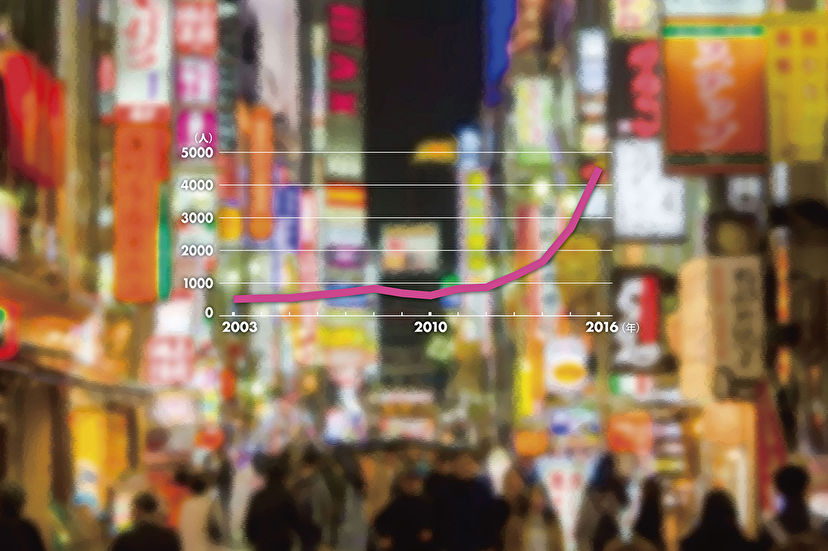
かつては20万人以上の感染者がいたとされる梅毒だが、特効薬の普及により、近年は年間600〜800人程度の水準にまで抑え込まれていた。ところが、2011年頃から患者数が増加。2016年には42年ぶりに患者数が4000人の大台を突破。特に20代の女性が感染するケースが目立つという。
医師も知らない梅毒
荻上 梅毒は一般には、すでに「過去の病気」という印象があると思うんですが、実際は今、どれぐらいのペースで増加しているんでしょうか?
堀 2011年あたりから増えましたね。当時827人だった感染者数は、昨年(2016年)末の時点で約5.5倍の4518人にまで急増しています。今年に入っても勢いは止まらず、4月16日時点の感染者数は1307人。前年を上回るペースです。

ずっと横ばいだった感染者数が、2011年以降、一気に増加している(国立感染症研究所のデータより作成)
荻上 爆発的、といえる伸び方ですよね。堀さんは感染症対策のスペシャリストとして日々、患者さんと接しているわけですが、急増の背景にはどんな要因がありますか?
堀 まず多くの人が「梅毒」という病気についてほとんど知らないんです。
荻上 知識がないと、病気だという自覚を持ちにくいですね。
堀 じつは医療者側にも、梅毒を知らない人が増えているんです。なぜなら、昔は多かった梅毒患者が、撲滅といえる水準までいったん減ったから。「過去の病気」になったせいで、症状から梅毒を見抜けない医療者が増えてしまったんです。

20代女性感染者の爆発的増加が目立つ(国立感染症研究所のデータより作成)
日本有数の繁華街、東京・新宿の歌舞伎町から北東に1キロほどの位置にある国立国際医療研究センターで、今回の対談は行われた。立地の関係から多くの性感染症を診療する機会が多く、国内や海外での研究発表も活発に行われている。堀成美氏は同センターの感染症対策専門職である。評論家の荻上チキ氏は、論壇サイト「シノドス」を運営する傍ら、個人売春(ワリキリ)を行う若い女性たちの実態調査などフィールドワークも行ってきた。医療、そして社会問題というそれぞれの視点を軸に、梅毒に関する対話はまず医学的な考察からはじまった。

特に日本では、「過去の病気」となっていたはずの梅毒だったが......(写真:岡本裕志)
自覚症状の乏しさで発見が遅れる
荻上 実際、梅毒はどんな症状が出るんですか。
堀 全身疾患なので、症状が多彩なんです。性器のしこりや全身のブツブツ以外にも、頭髪の脱毛や難聴、目のかすみといった症状があるので、梅毒を診たことがない医師には診断が難しい実情があります。
荻上 原因や感染経路は?
堀 梅毒は「梅毒トレポネーマ」という病原体が性的な接触によって皮膚や粘膜から入り感染する性感染症の一つです。比較的感染力は強く、挿入行為がなくてもオーラルセックスや皮膚の小さな傷の接触でうつります。だから、コンドームでも100%は防げない。でも、多くの人は性病を「パンツの中の病気」だと思っているので、挿入以外でも感染するとは夢にも思っていないわけです。
荻上 挿入行為は危ないけれど、オーラルセックスは安全だと思っている人は多いですよね。「挿入しなければ浮気じゃない」ではないけど、「挿入しなければ病気もうつらない」みたいな認識で、風俗や出会い系サイトなどでリスキーな性行為を繰り返す人も少なくない。
堀 私たちの立場から言えば、浮気かどうかは関係ない。性器同士の接点はありましたか、性器と口はどうですか、コンドームを使いましたかという話。感染につながる行為があれば梅毒はうつりますからね。悪いことに、梅毒は感染後もしばらくは自覚症状がないので早期発見が難しく、これも感染を広めてしまう一因になっています。
荻上 梅毒は潜伏期間が長いそうですね
堀 3〜6週間程度といわれています。その後、性器などに小さなグリグリしたしこりができます。ただ、痛みはないし、場所が場所だけに「どうしよう」と悩んでいるうちに、いったん消えてしまうんですよ。ここが梅毒の厄介なところで、患者さんは「よかった、治った」と思って病院にも行かず、性的接触を繰り返してしまう。

堀 成美(ほり・なるみ)1968年生まれ。神奈川県出身。国立国際医療研究センター・感染症対策専門職、看護師。民間病院等の感染症科勤務を経て2009年、国立感染症研究所 実地疫学専門家コース修了。同年から聖路加国際大学・助教(〜2012年)、2013年から現職。2015年からは国立国際医療研究センター国際診療部 医療コーディネーターも併任。性感染症の予防、ケアに携わりながら、地域における感染症予防を含めた「性の健康」教育にも取り組んでいる(写真:岡本裕志)
報告数は実数の3割程度?
荻上 梅毒の急増の原因として、知識不足のほかにはどんな理由が考えられるでしょうか?
堀 感染者数が急に増えるような場合、テレビなどの報道を見て不安になった人が検査を受けることで発見数そのものが増加するケースも考えられます。ただ、今回の梅毒については、その可能性は低い。つまり、リアルに患者数が増えている。現場の実感としては、報告されているのは実数の3割程度ではないかと思っています。私が個人的に調べた範囲ですが、梅毒専門の治療薬の販売量が、報告されている患者数に比べてかなり多いというデータもあるんです。
荻上 でも、梅毒はHIVや結核と同じで、診断で陽性がわかれば医師が保健所に届け出なければならない感染症の一つですよね。
堀 本来は法律で全数報告が義務づけられているんですが、実際にはクリニックの医師が見落としていたり、報告を怠ったりしているケースもあるんです。
荻上 では、実際にはもっと感染が拡大している可能性もあるわけですね。感染パターンには何か明確な傾向があるんですか?

荻上チキ(おぎうえ・ちき)1981年生まれ。シノドス編集長。評論家・編集者。複数のメディアを運営する傍ら、テレビやラジオへの出演も多数。メディア論を中心に政治経済、社会問題まで幅広く論じる。著書に『社会的な身体』(講談社現代新書)、『彼女たちの売春』(扶桑社)、『夜の経済学』(扶桑社、飯田泰之と共著)、『未来をつくる権利』(NHKブックス)など、近著に『セックスメディア30年史』(ちくま新書)がある(写真:岡本裕志)
堀 男性は同性間、異性間の性的接触で感染するパターンが半々ぐらいで、女性は異性間によるものが多くを占めています。ただ、男性の同性間感染の中には、一定の割合でHIV感染者が含まれるんです。HIVに感染すると治療のため定期通院が必要ですから、その過程で発覚し、統計に反映されやすい。でも同性間、異性間カップルの母数を考えると、実際は異性間による感染の方が多いと思います。
荻上 実態の正確な把握には、そういった統計上の誤謬に気をつける必要がありますね。
堀 ただ、梅毒に関して20代の女性たちに感染が目立つのは事実です。私が勤める国立国際医療研究センターを含めて、新宿区内の医療機関には風俗店に勤める女性や出会い系サイトを使った「ワリキリ(個人売春)」の女性も多く受診しますが、現場にいると彼女たちの職業上のリスクが心配になります。
荻上 感染した女性が、自覚症状のない期間に毎日複数のお客さんと性的接触を繰り返すわけですから、その拡散力は大きいでしょうね。オーラルセックスだけという形態の風俗でも、その日のうちに次々に感染しますからね。

「本来は法律で全数報告が義務づけられているんですが、実際にはクリニックの医師が見落としていたり、報告を怠ったりしているケースもあるんです」(堀氏)、「では、実際にはもっと感染が拡大している可能性もあるわけですね」(荻上氏)(写真:岡本裕志)
ハイリスク層へのサポートを
堀 風俗店は定期検査をしているところがありますが、先ほどもお話ししたように梅毒は潜伏期間が長いので、月1回程度の検査ではすり抜けてしまうことも多いんです。
荻上 僕は2010年から出会い系サイトや出会い喫茶などを使ったワリキリ経験者にアンケート調査をしているのですが、そのうち3割が性感染症になったことがあると回答しています。コンドームなしの性行為を許している女性も3割近くいる。彼女たちの目的は主に短期的な収入であり、「職業」として性的なサービスをしている感覚がなく、定期検査のような自己管理も難しい。こうした女性たちは、小規模とはいえハイリスク層になるでしょうね。
堀 ワリキリしている女性は全国にどれぐらいいるんでしょうか?
荻上 僕たちの調査では、おおむね10万人前後ではないかと推計しています。ただ、ワリキリ利用者は固定的で、なおかつテクニカルな知識が必要なので、風俗ほど簡単にアクセスできるものではない。ボリュームとしては風俗店で感染するパターンが多いのではないでしょうか。風俗店に勤務している女性は30万人ほどいると言われていますので。
堀 偶然かもしれませんが、臨床の現場で梅毒が有意に増えてきた時期と、訪日外国人客が増加した時期が重なるんですね。受診した性サービス業の女の子たちからも「外国人のお客さんが増えた」という声を耳にしました。梅毒は現在、アメリカや中国など世界的にも増加傾向にあります。病原体は国境を簡単に越えますので、粘膜や皮膚の接触という最もリスクの高い行為によって、梅毒だけでなく治療薬の効きにくい(多剤耐性の)淋菌などが広がることを医療者は心配しています。
荻上 インバウンド(外国人の訪日旅行)仮説はしばしば指摘されますね。ただ、疫学調査がないので、特定はできない点が注意です。一般論としては、性感染症は昔から花柳病と呼ばれ、セックスワーカーにとっては大敵で、当事者のための情報提供などは重要になるでしょうね。

荻上氏の調査では、女性の個人売春経験者のうち、3割が性感染症になったことがあるという(写真:岡本裕志)
荻上氏の調査によれば、風俗やワリキリをする女性たちの最終学歴は高卒以下が多く、貧困率や精神疾患の罹患率も高いという。「女性たちが生きる手段として、性労働という手段があるという、経済的側面は重要です」と荻上氏は言う。
感染者には社会的弱者も少なくない
荻上 貧困や病気への認識などの関係はどうですか。
堀 医療機関では学歴や収入を調査しないので明確な情報はわかりません。例えば、指示されたとおりに薬を飲めるか、指定の日時に再度受診ができるかということに影響する話です。ご本人の治療効果や、感染拡大防止にも影響します。
荻上 ワリキリや風俗の女性に聞き取り調査をすると、学歴が高い人は多くありません。経済力も厳しい。そもそも貯蓄という行動そのものを知らない場合もある。それらは成育環境などの違いもあるので、そうした個人へのバッシングをしてもしかたがないと思います。そうした傾向があるなら、どうやって医療と結びつけやすくするかを考えなくてはいけない。
堀 医学の視点で言えば、それは「弱者」なんですね。もし彼女たちが問題を抱えているなら、周囲はサポートしてあげなければいけないんです。
荻上 だとすると、やるべきことは、ふつうの感染症対策と同じように、いちはやく有効な対処法を広げることだと思うんです。たまたまセックスワークの話になったけれど、特定職業に限る話でもありませんし。
堀 おっしゃるとおりで、そもそも梅毒は治療法が確立された、予防できる病気なんですよ。それなのに感染の拡大が止まらないのは、世界のスタンダードになっている対策が日本ではとられていないから。感染者が性交・接触した相手の検査の徹底はされていないし、第一選択の治療薬であるペニシリンの注射が使えないままです。この2つだけでもかなり拡大は抑えられるはずなのに、問題といわれながら数年対策がとられていない。検査を徹底して、治療に効果の高いペニシリン注射を復活すれば、感染はかなり抑えられるはずなのに、なぜ動かないのか。理解できません。

「感染拡大が止まらないのは、有効とわかっている基本的な対策さえとられていないから」(堀氏)(写真:岡本裕志)
薬価が安いから、つくられない注射
荻上 抗生物質の内服以外にも、ペニシリン注射という治療法があるんですか?
堀 内服だと一定期間、薬を飲み続ける必要がありますが、注射だと感染初期であれば1回の接種で済みます。だから梅毒治療においては「ベンザチンペニシリン注射」が世界標準の選択薬です。でも日本にはこの注射がないんですよ。大変安い治療薬のため、今から開発や承認のための臨床試験のコストを考えると、製薬会社にインセンティブがありません。
荻上 はしかや結核については国がしかるべきサポートをしてくれるのに、こと性感染症となると自己責任のように扱われる。しかも女性の場合、「貞操観念のない乱れた女」として偏見や攻撃の対象になることすらある。こうした風潮には違和感を覚えますね。
堀 梅毒は、夫や恋人など特定のパートナーからうつることも少なくありません。つまり、梅毒を放置して誰が一番被害を受けるかといえば、妊婦さんや赤ちゃんなんですよ。妊婦が感染すると、流産や死産してしまったり、赤ちゃんが先天梅毒を持って生まれてくる可能性があるんです。

国が作成した、STI(性感染症)/HIVの啓蒙用ポスター。ふきだしは堀氏が作成したもの(写真:岡本裕志)
荻上 国は性教育でもっとリアルな性感染症対策を教えるべきだと思いますが、性教育へは保守的な反応も強いですね。また、セックスワーカーの支援団体などと連携するなど、当事者参加で様々なハイリスク層に確実に届ける仕組みづくりも必要でしょう。こんな啓発ポスター作っている場合じゃない。個人に責任を転嫁しちゃってますし、具体的知識が書かれてもいないですし。
堀 梅毒に対して、個人が取りうる対処法は大きく2つです。コンドームと定期検査。まず、必ずコンドームを使用すること。ただ、予防効果は100%ではないので、リスクの高い性的接触があったときやパートナーが変わったときは、そのインターバル期間に検査をする。血液検査は医療機関は有料ですが、無料でやっている保健所もあります。地域の保健所の検査プログラムをぜひ調べてみてください。
荻上 感染症を放置するということは、周囲の人にも影響が出るかもしれない。逆に自分が予防することは、集団的な防疫にもなります。そして衛生環境を整えるには社会的な対応が必要だという認識が、もっと広がる必要がありますね。

「感染症は放置せず、すぐ医療機関に行くべきです」(写真:岡本裕志)
庄司里紗(しょうじ・りさ)
1974年、神奈川県生まれ。大学卒業後、ライターとしてインタビューを中心に雑誌、Web、書籍等で執筆。2012〜2015年の3年間、フィリピン・セブ島に滞在し、親子留学事業を立ち上げる。現在はライター業の傍ら、早期英語教育プログラムの開発・研究にも携わる。明治大学サービス創新研究所・客員研究員。
[写真]撮影:岡本裕志
写真監修:リマインダーズ・プロジェクト
後藤勝
[図版]ラチカ