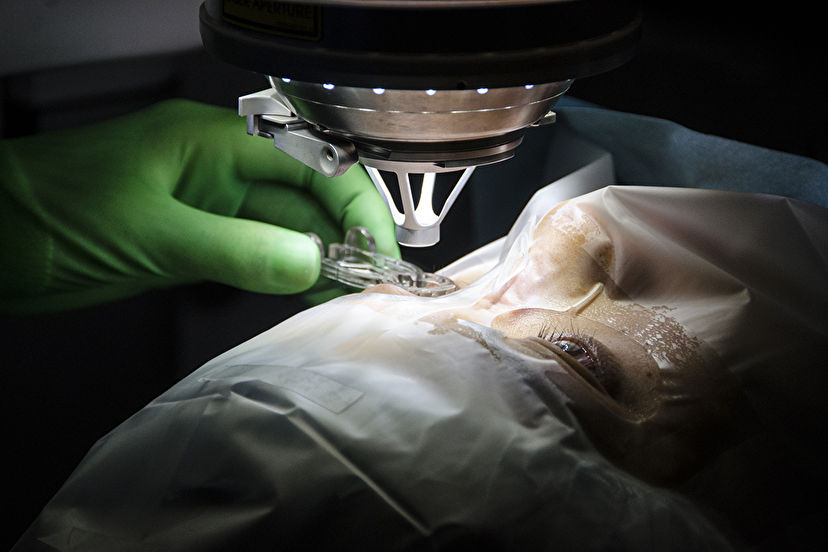
「美容整形」「歯科インプラント」「レーシック」―。
こうした医療は「自由診療」と呼ばれる。国の医療保険制度は適用されず、治療や薬の費用は全額患者の自己負担だ。保険医療より高額な半面、「最先端、高品質」とされる。実は、そういった自由診療の一部が揺らいでいるという。どんな問題があるのか。眼科の「レーシック治療」を軸に考えた。(Yahoo!ニュース編集部)
「サングラスが欠かせません」
東京都の吉岡さやかさん(44)は外出時、サングラスを手放せない。昼間の光や夜間の照明がまぶしく、眼に入るとつらいからだ。元の近視が遠視になり、近くが見えにくい。全ては2010年のレーシック手術後に始まったという。

サングラスで街を行く吉岡さやかさん(撮影:長谷川美祈)
「パソコンの字とか本とか自分の顔とか爪とか、そういうものが見えなくなってしまいまして。字も二重に見える感じです」
手術の直後は眼が乾き、眼精疲労が消えないドライアイに悩まされた。仕事に必要な車の運転ができなくなったこともあり、その仕事も辞めなければならなかったという。現在はメガネで矯正し、仕事に支障はない。それでもこの数年間は、つらい日々が続いた。

ビルの谷間に沈む太陽。吉岡さんには、日の光がものすごくまぶしい(撮影:長谷川美祈)
吉岡さんは、レーシック手術を受けた時のことをよく覚えているという。
「メリットに関しては非常に詳しく説明してもらいました。ですが、デメリット、今のような不具合が出るとか、こういう後遺症に悩む人もいますとか、悪い面の説明はほぼなかった。ゼロですね」
「クーポン券」をきっかけに
手術のきっかけは、父の知人からもらった「クーポン券」だった。それには使用期限があり、3カ月以内に手術すれば、費用が数万円単位で安くなるとの内容だったという。
吉岡さんは強度の近視で、視力は0.03程度。メガネやコンタクトがないと階段も下りることができず、トイレさえ手探りだった。「突然、何か起きたら大変なことになる」と日頃から感じていた。

レーシック手術の経験を話す吉岡さん(撮影:長谷川美祈)
「紹介者にキックバックもあるし、5万円も安くなる。ならやってみよう、と。今となっては医療にクーポン券なんて考えられないんですが」
レーシックについては当時、「99%成功する」「とても安全」などの宣伝が広がっていた、と吉岡さんは言う。手術自体は、両眼でも数十分。そうした気軽さもあって、東京都内のクリニックで検査し、翌日、手術を受けた。
「当時はたくさん患者がいました。手術室は個室のようになっていて、そこに1人ずつ入り、ベルトコンベアみたいに『はい、次』『はい、次』と」
「手軽さ」で最盛期は年間45万件
日本でのレーシック解禁は2000年のことだ。手軽な手術で視力が回復し、快適な生活を送ることができる——。そんな評判が広がり、医療機関側もスポーツ選手やタレントなどを使った広告を華やかに展開。ある医療関係企業の調査によると、国内の手術数はこれまでおよそ230万件。ピークだった2008年には年間で約45万件にもなった。
もっとも、この年に「事件」は起きた。破格の安値でレーシック手術を提供していた東京・銀座のクリニックで、細菌性角膜炎の集団感染が発生。器具の使い回しなどずさんな感染防止が原因だったことが判明し、その後、病院長が業務上過失傷害で有罪判決を受ける事態になったのだ。
レーシックで初の集団訴訟に
手術で逆に眼の状態が悪くなり、後遺症も出た——。2014年には、そんな悩みを抱える元患者たちが損害賠償を求める裁判も起こした。原告は22人で、吉岡さんもその1人だ。被告は都内の2つのクリニック。レーシック手術そのものに関する日本初の集団訴訟とされる。「レーシック被害対策弁護団」の団長、梶浦明裕弁護士は言う。
弁護団長の梶浦明裕弁護士は「二度と被害を出さないため」と語る(撮影:オルタスジャパン)
「この集団訴訟はレーシックの危険性やデメリットに警笛を鳴らす目的です。患者さんはメリットだけを強調され、事前にデメリットの説明もないまま、手術を受けています。だから、自分たちと同じ被害者を生みたくない、と。みなさん、その思いで提訴しました」
日本白内障屈折矯正手術学会による2013年のアンケートによると、レーシック手術経験者の約15%が、安全性や有効性について何らかの不満があると答えている。
「本来は安全性の高い手術」と医師
レーシック手術そのものは、特に危険性が高いわけではないという。問題となりそうな「事前説明」についても、例えば、みなとみらいアイクリニック(横浜市)の坂谷慶子院長はこう話す。

時間をかけてデメリットも説明する坂谷慶子院長(撮影:長谷川美祈)
「初回の適応検査では、患者さんには検査プラス、コンサルテーション、それから診察です。2時間かけて。手術にはメリットはもちろんですが、デメリットもある。当たり前ですが、メリットの一番は裸眼での視力改善することですね。メガネやコンタクトレンズが要らないか、依存が減ります」
————デメリットはどのように説明しますか。
「レーシックはレーザーで角膜を少し削るので、元の形には戻せない。それが一つ。また可能性は低いのですが、合併症のリスクもある。一番起きるのはドライアイですね。そうなった時は、ドライアイ用の目薬を使っていただき、それで、だいたい1〜3ヶ月で手術前のレベルになっておられます」
レーシック手術は両眼でも数十分あれば終わる(撮影:長谷川美祈)
坂谷院長が続ける。
「あと、矯正しても何年か後に近視が戻ってくることがあり得る、と。また100パーセントの確率で(予測通りの結果に)なるわけではなく、若干の誤差もあり得ます、と。それらをご説明します」
原告「デメリットの説明なかった」
吉岡さんも加わる集団訴訟では、原告側が「日本眼科学会によるガイドラインに違反した手術」「合併症などの可能性を事前に告知しなかった説明義務違反があった」と主張している。
被告のクリニック側は今回取材に応じなかったが、裁判所に提出された準備書面などによると、手術の際は事前に説明映像を視聴させ、説明書も用いて患者の理解を得て手術した、と反論。「説明義務違反はない」と主張している。
裁判での争点は別にして、そもそもレーシックはどんな手術なのか。日本眼科学会の常務理事で、ガイドラインの策定にも関わった筑波大学医学医療系眼科の大鹿哲郎教授が解説する。
眼科の医療も急速に進化している。大鹿哲郎・筑波大学教授の研究室で(撮影:オルタスジャパン)
「まず、病気に対する手術ではない、ということ。近視や遠視を放置しても失明するわけではありません。正常な眼に対する手術なので安全性は高く、きちんとやれば患者さんに有効です」
この手術では、角膜をレーザーで削って主に近視を矯正する。角膜を削る量によって1.5程度の視力にすることも可能だ。

レーシックの手術室 (撮影:長谷川美折)
専門家「過矯正こそが問題」
ただ、本来は安全なはずの手術の隙間に問題の芽は潜んでいる、と大鹿教授は考えており、「一番の問題は実は過矯正」と強調する。
「過矯正とは(角膜の)削り過ぎ。近視を治し過ぎてしまうことです。0.0いくつの近視を1.5とか2.0にすると、一見、良くなったように思えますが、それは20〜30メートル先を見るのに適した視力。現代の日常生活ではそんな視力は必要ありません。部屋の中や身の回りなどを負担なく見ることができればいい。1.5や2.0になると、近くを見るときは眼が疲れ、逆に日常生活が苦になることもある。手術後、手元が見えないとか、自律神経がおかしくなったとか、そういったことで困ってしまっている方も多いです」

レーシックは角膜を削って行う。削る量で視力も変わる(撮影:長谷川美祈)
日本眼科学会のガイドラインは、角膜の削り過ぎは注意しなさい、と促している。ではなぜ、角膜の削り過ぎが起きるのか。大鹿教授によると、こんな構図があるという。
患者の中には「手術で0.7程度にするより、どうせなら1.5程度にしたい」という需要がある。一部の医師にとっても、うたい文句は「0.8程度になります」より、「1.2や1.5になります」が良い。その方が「手術の成績が良い」との印象を与え、宣伝にもなるからだ。角膜の削り過ぎは、実際にあちこちで起きており、不満や苦情につながっているという。
対向車のライト「10個に見える」
もう1人、50代後半の小林章男さん(仮名)の話も紹介しよう。彼も集団訴訟の原告の1人で、2012年に「老眼レーシック」と呼ばれる手術を受けた。角膜にピンホールのようなリングを入れる手術だ。

小林章男さんも集団訴訟の原告。「仕事に支障があるので」と匿名ながら、詳細な取材に応じてくれた(撮影:長谷川美祈)
元々は近視だった小林さんは当時、年齢を重ねて老眼になった。仕事で車を運転する機会も多いため老眼は不便。だから、「遠くも近くも見える」というネット広告にひかれ、手術を受けたという。すると——。
「夜間の運転中、対向車のライトが10個ぐらい同心円状にいくつも見える。そういう現象が出てきたのです。ぼんやりして、視力を失う感じで。片眼での運転になって、遠近感もなくなった。とても運転できる状態ではないな、と」
小林さんに現れた症状は「ハロ」「グレア」と呼ばれる。

小林さんはパソコンを使って、手術後の「見え方」を説明した(撮影:長谷川美祈)
「事前の説明? なかったです」
小林さんも手術の際、後遺症などのデメリットに関する事前説明をほとんど受けなかった、と主張している。
「初日は医院の受付でカタログを渡され、読んでおいてください、と。待合室には宣伝のビデオが流れていて、見終わった後、適応検査を受けました。その後、医師ではない女性スタッフの方が、5、6人の患者にまとめて手術の説明をしたんです。医師とは個室で2人でしたが、ほとんど話はありませんでした」
小林さんはその後、角膜に入れたリングを外し、4回の手術で元の近視に戻した。それでも像がだぶって見え、眼精疲労の症状も出るという。

レーシック手術の様子
衝撃もあった。小林さんによると、自身の手術に関わった医師から後年、車の運転が欠かせない人には老眼レーシックを勧めない、と言われたからだ。その話をなぜ、あの時にしなかったのか。小林さんの憤りは今も消えない。
デメリットを伝えぬ背景は
自由診療を行う医療機関には「デメリットをなるべく伝えたくない事情」がある―。そう主張する人もいる。自由診療に詳しい医療ジャーナリストの鳥集(とりだまり)徹さん。歯科のインプラント(人工歯根)の使い回し疑惑など医療界の裏側を告発してきた。
手術前の説明。本来は安全性が高いとはいえ、各医療機関ではデメリットの説明もきちんと行われているか(撮影:オルタスジャパン)
「そもそも」と鳥集さんは言う。
「眼科や皮膚科の医師を目指す方は、開業を前提にその診療科を選ぶ傾向がある。開業すると、一般的に(勤務医より)収入は2倍と言われています」。もっとも、都市部では競合相手も多い。賃料も高い。そこで、経営の柱の一つとして、利益率の高い自由診療を手掛けようとする、と。
「医院が生き残るには、患者にたくさん来てもらわないといけない。デメリットを強調し過ぎると、患者は集まりにくい。だからメリットの方を強調し、治療誘導をしてしまう。(ひどい場合は)患者さんに不利益を与えたり、傷付けたりするかもしれない。そういうことを忘れてしまったとしたら、いくら自由診療だとしても医のモラルに反していると思います」
[制作協力]
オルタスジャパン
[写真]
撮影:長谷川美祈
写真監修:リマインダーズ・プロジェクト 後藤勝