保育園の昼寝でこまめなチェックが必要な理由とは?小児科医の視点から。

ある保育所の関係者からこんな質問をいただきました。「保育所では昼寝の時に、あおむけに寝かせた子がうつ伏せになっていないか、5分おきにチェックしています。でもこれは結構大変です。医学的にはどうなのでしょうか」というものです。とても大切な質問ですね。
この質問に答えるためには丁寧な解説が必要だと思います。今回の記事は少し長めですがご容赦ください。まずはうつ伏せ寝の確認が必要な理由から説明したいと思います。
うつぶせ寝はSIDSのリスクを高める
これまでの研究で、うつぶせ寝は乳幼児突然死症候群(SIDS)のリスクを高めることが分かっています。SIDSは「原因が分からない原則1歳未満の児に突然の死をもたらした症候群」と定義されているものです[1]。日本での発生頻度は出生6000~7000人に1人で、生後2~6か月に多く、まれに1歳以上で発症することもあります。
SIDSの発症のしくみは明らかではないものの、近年は、赤ちゃんの呼吸機能が未熟で、無呼吸などの状況に対して覚醒反射が適正に作動しないためではとされています[2]。
そのリスクの一つがうつぶせ寝と考えられ、あおむけ寝キャンペーンが始まってから発生率は顕著に低下し、日本では97年に538名だった死亡者数も2018年には60名と明らかに減少しました(厚生労働省人口動態統計より)。
こうしたことから、現在うつぶせ寝を避けるように指導されているわけです。
厚生労働省も、SIDSの予防のためにポスターを作成して啓発をしています。
保育園での死亡事故の多くは睡眠中に起き、登園開始初期が多い
つぎに、保育所でのSIDSの発生状況を確認してみましょう。
内閣府の「令和元年教育・保育施設等における事故報告集計」によると、全国の保育所やこども園、幼稚園での死亡事故は6件起きており、そのうち4件が睡眠中に起きていました(認可施設0件、認可外施設3件、一時預かり1件)。保育園での死亡事故の多くは睡眠中に起きていることが分かります。
これは以前から同様の傾向で、全国の保育施設で5年間(2009~2014)に発生した死亡事故を検証した報告でも、8割(49/62件)が睡眠中に発生し、その6割がうつぶせ寝の状態で発見されていたとしています[3]。
この報告では、他にも興味深い報告がなされています。
それは、保育施設における死亡事案を検証すると、0歳児が49%と最多でしたが1・2歳児も42%を占めていたことです。これは1歳過ぎると激減する一般家庭の状況と全く異なります。
また1・2歳児の発見時の体位は76%が腹臥位でした。さらに発生時期は、登園初日が14%で、登園1週間以内が全体の30%でした。
ちなみに「発生するのは預け始めて間もない頃に多かった」という報告は他にもあります。数は少ないですが、保育施設で発生した31例のSIDSの検討では、発生は預かり初日が4名(13%)ともっとも高く、翌日から1週間以内が5名(16%)で、それ以後は漸減したとしています[4]。
保育園のSIDSは、家庭とは状況が異なる
一般に、1歳以上になると多くの児が寝返りをしてうつぶせになります。この時期になるとうつぶせの危険度は明らかに減少していると考えられています[3]。
アメリカ小児科学会も1歳以上での腹臥位の危険性低下を示唆したうえで「1歳までは寝かせるときは仰向けにしましょう」としています[5]。
したがって一般家庭ではこの対応でよいかと思います。
しかし先ほどの報告でも分かる通り、保育施設では1歳以上も起きており、その7割が腹臥位でした。つまり、保育施設でのSIDSの発生状況は自宅とは異なるという認識が重要です。
いったい何が、どのように異なるのでしょうか。
SIDSは多くの要因が重なることで引き起こされる
そのことを考える上で、有用と考えられるのが、SIDSの要因についての仮説です。SIDSを引き起こす要因は多様で、まだよくわかっていないことも多いですが、現在はTriple Risk Modelが提唱されています[6]。
これは危険因子を一般的な要因(脆弱性:貧困・未熟性・性別・人種など)と月齢要因(自律神経の調節の発達段階)、促進要因(外因性ストレス:睡眠状態・体位・感染など)の3つに分類するもので、これらの要因が重なることで突然死が惹起されるとされています。
保育園への預け始めに起きやすい点は、保育施設という慣れない環境要因が外因性ストレスとして働いた可能性があるのかもしれない、と上記の報告では指摘しています[3]。
保育園はこまめなチェックで対応
とはいえ、保育施設は今や社会にとってなくてはならないものです。家では教えられない豊富な遊びや言葉のバリエーションを学び、多くの先生や子ども同士で触れ合うことは、子どもたちの社会性を育んでくれます。園では、上記のリスクに対応するために様々な対策を打ち出しています。
その一つが、今回いただいたご質問、つまり睡眠中の呼吸チェックです。
教育・保育施設等における事故防止及び事故発生時の対応のためのガイドライン(平成28年)では、次の2点が述べられています。
・医学的な理由で医師からうつぶせ寝をすすめられている場合以外は、乳児の顔が見える仰向けに寝かせることが重要
・子どもの数、職員の数に合わせ、定期的に子どもの呼吸・体位、睡眠状態を点検すること
このガイドラインには具体的な回数は記載されておらず、全国的な統一ルールはありませんが、自治体では、望ましい見守りチェックの時間として、例えば0 歳児は 5 分に 1 回、1 歳児は 10 分に 1 回 としているところが多いようです。
実際の保育施設のアンケート調査「教育・保育施設等の事故防止のためのガイドライン等に関するアンケート」(事業者向け 2015年 回答386件)では、睡眠中のチェックは0歳では5~10分が33%、10~15分が25%、15~20分が32%、1歳では10~15分未満が39%、15~20分が32%としていました。
多くの園では、昼寝中の子どもをこまめに観察する体制をとっていることがお分かりいただけると思います。
あおむけ寝にした後うつぶせ寝で発見されるSIDSのケースも
では、うつぶせ寝になったお子さんをあおむけ寝に戻すことはどう考えればよいのでしょうか。米国のデータで、1996年~2008年にSIDSで児307名を調べた結果のまとめをご紹介します[7]。これによると、寝かせた時の体位と発見時の体位については次のようになっていました。
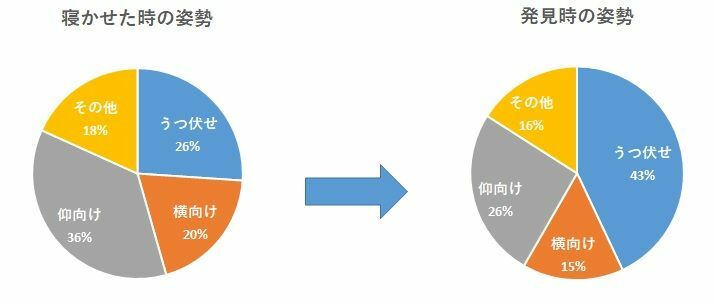
これからわかるのは、寝かせた時に仰向けであっても、途中にうつ伏せになり、SIDSを発症する児もいるということです。これらの結果も踏まえて考えると、昼寝中にうつぶせ寝の子どもを仰向け寝に直す対策は理にかなっていると考えられます。
実は米国では、うつぶせ寝になった児をあおむけ寝にする必要はないとしています[5]。その理由として、寝返りできる年齢になった後のリスクは下がるため、というものが考えられますが、上記のような報告もあり、このあたりは議論があるところではと思います。
家庭では1歳までは寝かせるときは仰向けに
ちなみに家庭ではどうすればよいのでしょうか。
まず、厚生労働省などの勧告に従い、1歳までは寝かせるときは仰向けにします。もし途中でうつ伏せになったら仰向けに戻します。
SIDSのリスクは生後2~4カ月がピークで6か月以降かなり下がることを知っておくと少し見通しが立って気が楽になるかもしれません。
そしてここからは個人的な意見ですが、1歳を過ぎれば家庭でのSIDSのリスクはかなり減るため、うつぶせ寝になった児を毎回仰向けにひっくり返す必要は必ずしもないのではと考えます。
うつぶせ寝防止グッズは効果も安全性も明らかな根拠はない
なお、うつぶせ寝を予防するためのグッズとされている市販のくさび型器具、ポジショナーやマットレスについては、効果があるという根拠はなく、また安全だという根拠もありません[5]ので、小児科医としては特におすすめしていません。
保育施設では1歳以降もこまめなチェックは引き続き有効
いっぽうで保育園では1歳を過ぎて睡眠中に亡くなるケースも報告されており、集団の安全管理の点からも保育士さんによる健康観察(うつ伏せになった児を仰向けにしたりする行動も含む)は引き続き推奨されると考えます。
ちなみに、仰向けで寝かせるメリットとしては、児の表情が見えやすく、顔色や嘔吐の有無、よく寝ているかなどを観察しやすい点も挙げられます。
保育士さんへの負担軽減を考える
保育士さんのお仕事はとても大変です。お昼寝時のチェックも省略できると言えれば楽ですが、残念ながら難しそうです。
しかし、チェックは省略できませんが、それがいかに大変か社会が認識し、その業務量を少しでも軽減するための努力はなされるべきです。その一つがITなどの活用です。
一般家庭での無呼吸監視モニターは推奨されないが、保育施設は別
さて、早産児などハイリスクのお子さんは別にして、一般のお子さんに無呼吸監視モニターの使用が予防に効果的というデータはありません。むしろそれを使用することで過剰に安心して観察がおろそかになるリスクがあります。
例えばアラームが鳴り過ぎるので、音を小さくしたりスイッチを切ったり、ということが起こり得ます。
これらの理由からアメリカ小児科学会でも「SIDSを予防するための方法として家庭用心肺モニターは使わないでください」と最も強いレベル(Aレベル)の推奨事項としてコメントしています[8]。
一方で、保育施設での無呼吸モニターの使用は家庭とは環境が異なります。同時に多くの赤ちゃんを観察する状況ですので、保育士にとって、その負担軽減と見落としを防ぎやすくなるという大きなメリットが期待できます。万が一SIDSが起こった時の状況が記録で残っていれば、家族とのトラブルを防げる可能性もあります[9]。
使用については、機器が見守っている安心感から観察がおろそかになってはいけないという注意喚起もなされていますが、ITの力で負担を軽減する努力はあってしかるべきと考えます。
今回は保育施設の睡眠チェックの意義についてまとめました。
<参考文献>
1.厚生労働省SIDS研究班. 乳幼児突然死症候群(SIDS)診断ガイドライン(第2版). 2012; .
2.小保内俊雅. 【子どもの睡眠と発達脳、そしてその障害】乳幼児突然死症候群と睡眠. 外来小児科, 2020. 23(2): 226-232.
3.小保内俊雅,市川光太郎, 山中龍宏 他.安全で安心な保育環境の構築に向けて. 日本小児科学会雑誌, 2017. 121(7): 1224-1229.
4.伊東和雅,中村徳子.保育預かり初期のストレスとSIDS危険因子の関係について. 小児保健研究, 2006. 65(6): 836-839.
5.Moon RY. SIDS and other sleep-related infant deaths: expansion of recommendations for a safe infant sleeping environment. Pediatrics, 2011. 128(5): 1030-9.
6.Filiano JJ. and Kinney HC. A perspective on neuropathologic findings in victims of the sudden infant death syndrome: the triple-risk model. Biol Neonate, 1994. 65(3-4): 194-7.
7.Trachtenberg FL, et al., Risk factor changes for sudden infant death syndrome after initiation of Back-to-Sleep campaign. Pediatrics, 2012. 129(4): 630-8.
8.SIDS and Other Sleep-Related Infant Deaths: Updated 2016 Recommendations for a Safe Infant Sleeping Environment. Pediatrics, 2016. 138(5).
9.仁志田博司.なぜ人間の赤ちゃんは仰向けで寝るか 乳幼児突然死症候群研究と人類学的考察から見えてきたもの(第10回)(第5章) 保育施設におけるうつ伏せ寝保育の問題(2). 周産期医学, 2021. 51(10): 1554-1556.










