今,注目される「不育症」カップルが直面する困難 政府の「不育症対策に関するプロジェクトチーム」が始動
認知度は低いが,「不育症」に悩むカップルは多い
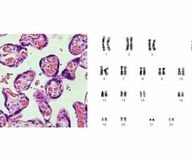
子どもを持ちたいにもかかわらず妊娠をしない「不妊症」とは異なり,「不育症」では,妊娠はするものの流産や死産を繰り返す.「不妊症」という言葉はよく知られているが,「不育症」の認知度は必ずしも高くない.
子どもを持つことができず「長いトンネルの中で明かりが見えない」と感じる点では共通している.しかし,不妊症女性は「妊娠を期待した後に月経が来てしまうという落胆」を毎月繰り返すのに対して,不育症女性は「妊娠し,胎児がさらに育っていくと期待した後に亡くなってしまうという悲嘆」を繰り返すという違いもある.このように気持ちが大きく上下する感覚は「ジェットコースターに乗っているよう」とも表現される.
妊娠した女性の約4割が流産を経験するとされ,2回以上の流産や死産を繰り返す不育症女性も4.2%とされる.妊娠を経験した女性の約24人に1人,すなわち毎年数万組のカップルが不育症の診断を受けている計算になる.不妊症の治療を行うカップルは5.5組に1組とされるが,不育症のカップルも決して少なくない.
政府が「不育症」カップルへの支援を検討
政府は,不妊症カップルへの支援として,体外受精などの生殖補助医療に対する助成制度を2020年度中に拡充する予定である.また,2022年度の4月には保険適用を目指すとしている.体外受精による治療1回当たりの費用が数十万円以上かかることもあり,菅義偉首相は少子化対策の一環として,高額な不妊治療への支援を拡充する意向を示していた.
一方,不育症についても,政府は保険適用の拡充や治療・検査体制を強化する方向で検討を始めている.11月になり,首相官邸で「不育症対策に関するプロジェクトチーム」による会合が繰り返されている(参考1).チームの座長は坂井学官房副長官であり,内閣官房や厚生労働省の審議官らで構成されている.支援団体や専門医などへのヒアリングを実施しており,早ければ年内に支援策をまとめ,2021年度予算に反映させることをめざす.
不育症の検査や治療にかかる費用は?
2回以上の流産を繰り返したカップルに実施される一般的な検査には10~数十万円がかかる.保険適用となっている検査のみでは,5割以上の不育症カップルが原因不明となる.このため自費検査も行われ高額となりやすい.
胎盤などの血管が詰まって血栓ができやすい状態と判断されれば,血液を固まりにくくする抗凝固療法として,低用量のアスピリンの内服やヘパリンの自己注射などが行われる.保険適用となる例もあるが,そうでなければ月に5万円程度かかることになる.これを子どもが生まれるまで続けるとなると高額である.
不育症の治療を行っても流産となった場合には,胎児に偶然の染色体異常がないかどうかの検査を行う必要がある.胎児の染色体が正常であれば,不育症の治療が無効であったと考え,次の妊娠時にはステップアップして,さらに強い治療を行うことになる.胎児の染色体が異常であった場合には,不育症の治療が有効か無効かの判断はできず,次の妊娠も同じ治療が行われる.このように,たとえ流産になったとしても胎児の検査を行う必要があり,行わなければ次の妊娠時の治療法の選択で迷うことになる.このように重要な意味を持つ胎児の染色体検査も自費であり数万円かかる.
助成を行う自治体も増えているが国の支援はない
不育症治療への助成制度は,2010年に岡山県の真庭市で始まった.岡山大学病院の不育症外来を受診していた不育症女性が,真庭市の窓口に行き,「不妊症には助成金があるのに,なぜ,不育症にはないのか」「不妊症への体外受精の成功率に比べて,不育症の治療の成功率は高いと聞いている」と相談したことから始まった.真庭市では1回の妊娠につき30万円を上限とした治療費への助成であったが,その後,全国に広がり,検査費用にも助成する自治体も現れている.現時点では,都府県全体で自治体助成金を支給しているのは12自治体,一部の市町村が行っている道県は32自治体となっている.しかし,居住地によっては助成金を受けられず,治療を躊躇する例も見られる.政府による全国的な助成制度の拡充が求められている.
不育症カップルへのメンタルケアは重要
政府の「不育症対策に関するプロジェクトチーム」は,厚生労働省の研究班が示した流産・死産などを経験した女性ではうつや不安症の発症が高率であったとの結果を踏まえて,メンタルケアも充実させるとしている.
流死産を繰り返している不育症女性でも,やはり,うつや不安症の合併率が高いことが知られている.このような精神状態が続くと,治療への支障となったり治療自体をあきらめてしまったりすることになる.
流産や死産による悲嘆(グリーフ)を和らげ,亡くなった胎児と出会い,そして別れるという過程を支援する「グリーフケア」と,次の妊娠とともに強くなる不安の中でも「やさしさに包まれるような」環境に身を置いてもらうよう支援する「テンダー・ラビング・ケア(TLC:Tender Loving Care)」とは一連のメンタルケアであり,不育症カップルには欠かせない.しかし,その実施状況は十分とは言えず,政府による推進が望まれる(参考2).
不育症女性も「仕事と治療の両立」は困難
不妊症女性に関して厚生労働省は,治療と仕事との両立を支援するため「治療を受けやすい環境を整える中小企業への助成金」「治療のための休暇などの導入を支援する企業向けのセミナー開催」など,新たな取り組みを進めようとしている.
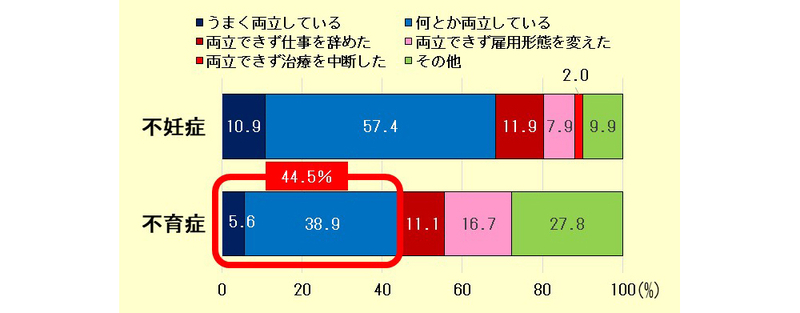
不育症女性における「仕事と治療の両立」の状況はあまり知られていないが,私たちの調査(2019年)では,「うまく両立できている」「何とか両立できている」を合わせても44.5%であり半数にも及ばなかった(図1)(注1).
この調査では,「退職を勧められた」(16.7%),「休暇制度などの利用を認めない」(11.1%)などの不利益な取り扱いを受けたとの回答も少なくなかった.不育症女性では,妊娠中,急に入院したり手術や分娩となったりすることもあり,仕事を長期に休む場合も多い.それを繰り返すことで職場に気兼ねしている女性も多い.
「不育症」について知ってもらうには?
流産や死産は稀なことであり,それを繰り返す人は周りにいないと思っている不育症女性は多い.実は「口に出していないだけで流産を経験している女性は多い」ことを知っていると孤独感が和らげられる.不育症女性の集まる自助グループではピアサポートも行われており,「自分だけではない」という安心感につながっている(参考3).
周囲から「動きすぎたから流産になったのでは」などと言われたり,不育症女性自身もそのような自責の念を持ったり場合も多い.世間でよく言われている流産や不育症に関連する言説には根拠のないものも多く,正しく理解することで自身を責めることは少なくなる.
また,不育症女性は,周囲の人々の悪気のない言葉に傷ついたり,腫れ物に触るような対応に孤独感を募らせたりすることもある.周囲の人々が,もう少し流産や不育症のことを知っていれば適切に接することも可能になる.
私達も,少しでも「不育症」のことを知ってもらうため,流産や死産カップルやその家族へのパンフレットを作成したり,中学生・高校生にライフプランを考えてもらうためのマンガ本の中に「不育症」についても取り上げたりしている(参考4).不妊症と同様に,政府による企業等への「不育症」の啓発,理解促進も期待される.
【参考】
(参考1)不育症対策に関するプロジェクトチーム(座長:坂井 学 内閣官房副長官によるヒアリングの議事録等は,私の提示資料を含め,厚労省のホームページに掲載されている.
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000212242_00005.html
(参考2)Fuiku-Labo(フイク-ラボ)のホームぺージ(不育症の原因解明,予防治療に関する研究班)では,医療スタッフ向けのグリーフケアやテンダー・ラビング・ケアの啓発動画を配信している.
(参考3)岡山県不妊専門相談センター「不妊・不育とこころの相談室」が事務局となり,2007年に不育症のピアサポートグループ「ママとたまごの会」が発足している.
http://www.cc.okayama-u.ac.jp/~funin/
(参考4)マンガ本や各種のパンフレットはダウンロードも可能である.
https://www.okayama-u.ac.jp/user/mikiya/pamphlet.html
【注】
(注1)不妊・不育外来を受診し治療をしている患者への調査のため,治療と仕事を「両立できず治療を中断した」経験を持つ女性は少なかった.実際には「治療をあきらめた」女性も多く存在している可能性がある.