インフルエンザの熱、下げた方がいい?

今年のインフルエンザは流行開始が早く、12月25日の時点で定点当たり報告数は21.22となっており、正月はまさに流行のピークに近づいています。
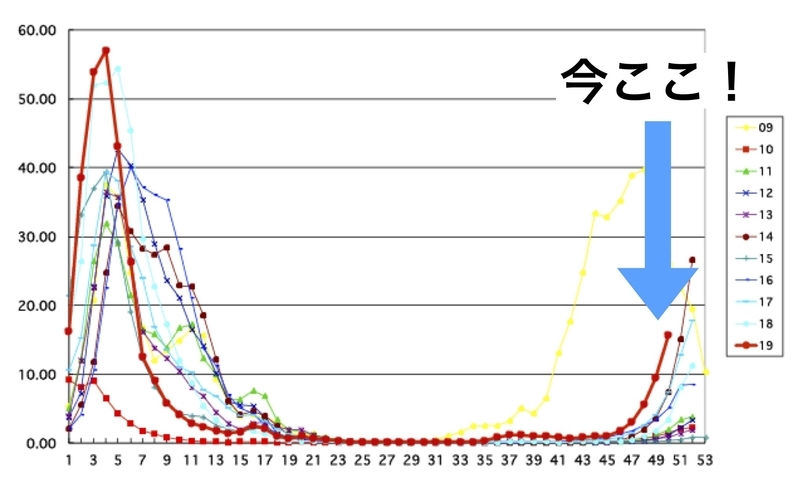
さて、インフルエンザの主症状は咳、のどの痛み、鼻水などの呼吸器症状と発熱です。
熱があるときには解熱薬を飲んで熱を下げている方が多いと思いますが、そもそも感染症によって起こる熱は下げた方が良いのでしょうか?
発熱が起こる仕組み
発熱は、外部から侵入してきた病原体に対する生体の防御反応です。
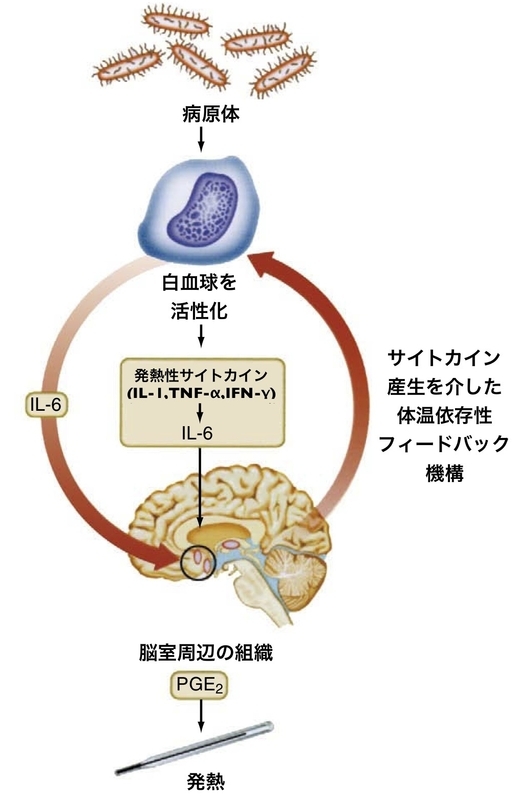
侵入してきた病原体に対して白血球がサイトカインと呼ばれる物質を産生し、体温の調節機能を持つ視床下部に作用します。
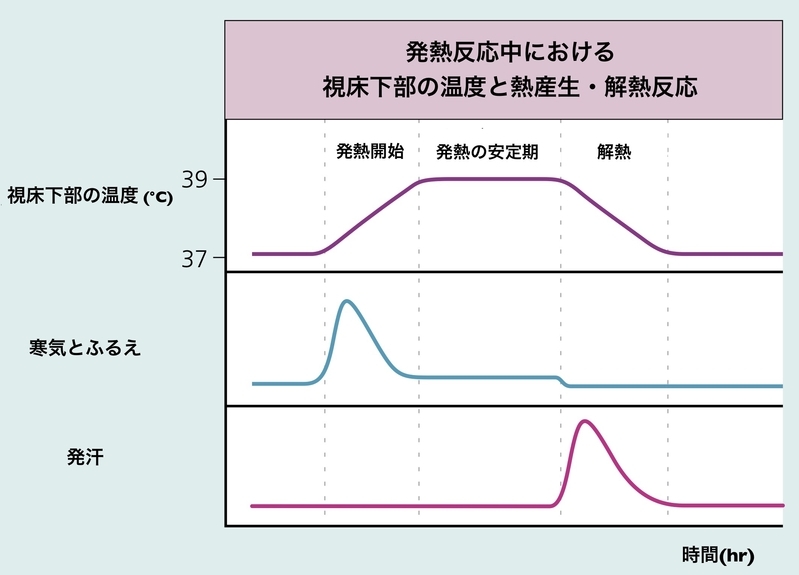
視床下部が体温を上げようとすると、人は寒気を感じるようになります。
これにより布団を羽織ったり、体を震えさせることで熱産生が起こります。
視床下部の体温調節機能が、元の体温に戻そうとすると今度は発汗することによって体温を下げようとします。
これが発熱が起こる仕組みです。
必ずしも熱自体が体に有害なわけではない
"fever phobia(熱恐怖症)"という言葉があります。
これは「熱が高いと脳がやられてしまう」「熱が高いと重症だ」「熱は何が何でも下げないといけない」という考えのもと、とにかく発熱をなんとかしないといけないという考えのことです。
しかし、これらは間違いです。
感染症による発熱は通常40℃くらいまでであり、これくらいの発熱で脳に障害が出ることはありません(40℃を超える発熱ではむしろ感染症以外の原因を考えます)。
また発熱の程度と重症度は相関しません。感染症の中でも特に重症である敗血症と呼ばれる病態では逆に低体温になることもあります。
そして、熱を下げることは感染症の治療そのものには繋がりません。
17世紀の医師トーマス・シデナムは「発熱は、敵を取り除くために人に備わった天然のエンジンである」と述べています。
つまり発熱は動物にとって大事な防御機構であるということです。
実際に、動物実験では感染症に対して体温が上昇している方が良い結果に繋がるとされています(Curr Opin Infect Dis. 2002;15(3):241.)。
また基礎研究の領域では、体温の上昇によって免疫反応が活発となり殺菌作用も増強されると言われています。
発熱自体は有害ではなくむしろ必要な生体反応ということです。
しかし、人において発熱そのものが感染症の経過をどう変えるのかはまだ分かっていません。
ですので「インフルエンザなどの感染症を早く治すために、あえて熱を下げない」というプラクティスは現時点では科学的には十分な根拠があるわけではありません。
一方で、熱を下げること自体は感染症自体の治療にはなりませんので、熱を下げたことで感染症が早く良くなるわけでもありません。
熱を下げるメリットは?
では熱を下げることによるメリットはなんでしょうか?
熱を下げることによって、当然ですが発熱そのものによるだるさが取れますし、発熱に付随する頭痛、関節痛、筋肉痛といった症状も緩和されます。
また体温が1℃上がるごとに体の酸素消費量は13%増えると言われています。
ですので、例えば心不全などの慢性疾患のある患者さんでは代謝を抑え心不全の悪化を防ぐ意味で解熱薬を使用することは有用であると考えられます。
どうやって熱を下げるのが良いのか?
熱を下げる方法は大きく分けて2つあります。
1つは外部から体を冷やすこと(クーリング)です。
代表的なのは薬局などでも売っている、おでこに貼って冷やすタイプのシートです。
病院では血流の多い首や太ももの付け根に氷などを当てて冷やすことが多いです。
もう1つは解熱薬を使用することです。
主にアセトアミノフェン、非ステロイド系消炎鎮痛薬(Non-Steroidal Anti-Inflammatory Drugs;NSAIDs)の2種類が使用されます。
2011年からロキソニンS(ロキソプロフェン)という市販薬が発売開始されましたが、これはNSAIDsに分類されます。
アセトアミノフェンは商品名で言うとタイレノールAやバファリンルナJなどです。

またこれらの薬は飲んでから1〜2時間後に解熱効果が出てきて、4〜6時間後には効果がなくなります。
かと言ってずっと飲み続けたり多く飲みすぎたりすると副作用が出やすくなります。
NSAIDsでは消化性潰瘍、腎障害などの副作用が多く、アセトアミノフェンでは肝機能障害がみられることがあります。
解熱薬は用法用量を守って使用するようにしましょう。
重症感染症に解熱薬を使うと死亡率が高くなる?
ではインフルエンザのときに解熱薬を使用して熱を下げた方が良いのでしょうか?
これについては現在臨床研究が行われており、結果が待たれるところです(ClinicalTrials.gov Identifier: NCT01891084)。
しかし、動物実験ではすでにインフルエンザに対して解熱剤を使用した方が使用しない場合と比較して1.34倍死亡率が高かったとする報告があります(J R Soc Med. 2010 October 1; 103(10): 403-411.)。
またインフルエンザではありませんが、敗血症の患者に解熱薬を使用した場合に死亡率が高くなったという人での報告もあります(Crit Care. 2012 Feb 28;16(1):R33.)。なお、この研究ではクーリングによる解熱は死亡率を悪化させなかったとのことです(ただしこれは敗血症という重症感染症の方が解熱薬を使用した場合、ですので健康な方がインフルエンザのときに解熱薬を飲むと危険、というものではありません)。
別の研究ではアセトアミノフェンの使用は重症感染症が疑われる患者への使用で特に経過に影響を与えなかったというものもあります(N Engl J Med. 2015 Dec 3;373(23):2215-24.)。
ということで、現時点では特別な事情がなければ熱を下げるときはクーリングを行い、それで十分な効果が得られない場合はアセトアミノフェンを使用するのが良さそうです。
特に小児のインフルエンザでは、ロキソプロフェンなどのNSAIDsを使用することで「ライ症候群」と呼ばれる急性脳症・肝機能障害を起こすことがあります。
稀にですが成人でもライ症候群の報告がありますので筆者はインフルエンザの患者さんにはNSAIDsは処方しません。
最近は市販薬としてこれらの薬剤が比較的簡単に手に入るようになりましたが、インフルエンザと診断された場合、またはインフルエンザが疑われる状況ではロキソプロフェンなどのNSAIDsを飲まないようにしましょう。