命を奪う介護労働の実態 「ワタミの介護」との類似性から考える
川崎市の有料老人ホームで入所者の男女3人が転落死した事件で、容疑者が殺害の動機に「職場環境の不満があった」ということを明かしつつある。
日々、介護現場からの労働相談を受けている私たちにとって、これは見過ごすことのできない事態である。
もちろん、職場環境に不満があったからといって虐待や、まして殺害が許されるはずもない。だが、職場環境が殺人に少しでも影響があったというのであれば、それについて真剣に考えないわけにはいかないだろう。
実は、介護現場の過酷な労働が、「介護事故」で命を奪ってしまうことは、それほど珍しくはない。過密労働がある現場では、ケアが行き届かず、利用者が死んでしまうこともあるのだ。「殺人」と「事故」。形は違えども、かけがえのない命を奪ってしまった事実は同じだ。介護の職場には、命を危険にさらす労働問題が潜んでいるのである。
特に、私が驚いたのは、死亡事故を引き起こした「ワタミの介護」の職場と、今回の事件の職場の実態がよく似ていると言うことだ。今、改めて「ワタミの介護」の事故を振り返ることで、解決しなければならない問題が見えてくるのではないだろうか。
そこで、本記事では、川崎市の事件の背景を報道から概観した上で、同じような職場環境で介護死亡事故を複数回起こした「ワタミの介護」の事件を振り返り、介護職場の問題と解決策を考えたい。
犯行の動機と職場環境
朝日新聞の2月22日の記事によれば、殺害の動機を容疑者は次のように供述している。
介護の仕事に不満、動機か 供述の裏付け焦点 川崎・転落死(朝日新聞朝刊2月22日)
「手のかかる人で、以前から煩わしいと思っていた」「入浴をたびたび拒まれた」。同記事によれば、この男性は要介護3で、認知症の症状もあったという(朝日新聞朝刊2月22日)
また、背景となった職場環境についても同記事は次のように報じている。
(元職員は)「床数が多いとそれだけ、個別の対応も多くなる。とにかくスケジュールが過密すぎる」と現場で抱えるストレスを語った」。
「深夜から早朝の時間帯は3人態勢で、「ライン」と呼ばれる分刻みのスケジュールで動きが管理されている。1人が仮眠を取る時間帯は80の居室を2人で分担し、各部屋を巡回。必要に応じておむつを替え、床ずれしないようにひんぱんに体位を変える。「トイレに行きたい」「具合が悪い」とコールが鳴れば、すぐ対応しなければならない。「ひどいときはコールが鳴りっぱなし。とてもライン通りにはこなせない(同上)」
このように過酷な職場環境だからといって、誰もが「殺人」に至るわけではない。安易に両者を結びつけることも避けなければならない。しかし、過酷な労働が、そもそも健全な介護を難しくしていることは確かである。
過酷な「ワタミの介護」の職場
では、「介護事故」を引き起こしてしまった「ワタミの介護」の職場はどのようなものだったのか。
私が話を伺った、元「ワタミの介護」の介護ヘルパーのAさんによれば、同施設では時間外労働が月60〜80時間あり、休憩時間はほとんどなく、一日10分くらいで、休憩室も狭い中立って弁当を食べることも多かったという。
事前の契約では月の休みは9日ということになっていたが、実際には6日程度しか休むこともできなかった。夜勤で朝まで働いた後、他の人が欠勤してしまった場合、穴埋めのためそのままさらに夜まで続けて働くこともあったという。夜勤明けで翌日の夕方まで、約20時間連続勤務している同僚もいた。
夜勤は2人体制で行われ、特に負担が大きかった。施設は2つのフロアに分かれているのだが、ワンンフロアの利用者それぞれ20人を1人で担当して見なければならないのだ。また一時期は、2フロアを1人で見ているという期間もあった。
「床数が多いとそれだけ、個別の対応も多くなる。とにかくスケジュールが過密すぎる」という川崎市の施設と、まさに同じ問題を抱えていたのである。
このため、いつも人員不足で、体調が悪くても欠勤をすることも難しかった。欠勤する場合は自分で代わりの人を探さないと休むことができない。最高で19連勤をしている同僚も見たことがあった。禁止されていたのだが、入所者用の風呂に入り、シャワーを浴びて、利用者のいない空き部屋で泊まり込みながら勤務をする人もいた。これだけの長時間働いていれば、そうせざるをえないスタッフがいるのも理解できたという。
しかし、長時間労働と言っても、従業員の正確な労働時間は残っていない。社員は残業しても、なかなか残業届を出せず、長時間労働の対価も十分ではなかった。
1年で20人が退職
Aさんによれば、「ワタミの介護」では、職員が病気になったり、体調を崩したりし、早期退職していった。過労からパニック障害を発症して退職する同僚もいた。Aさんの施設でも、オープンから3ヶ月で3、4人が退職し、1年で退職者は20人に上っていた。Aさんが入社した際に働いていた常勤の職員は全員辞めてしまっていた。
皆、拘束時間が長く、人不足で1人1人の負担が大きい業務で、心身ともに疲弊していた。Aさん自身も例外ではなかった。オープンから二ヵ月で、パニック障害の発作が現れるようになったのだ。勤務中に動悸や息切れが激しくなってしまい、さらに手足の震えも起きたため、心療内科を受診し投薬治療を受けながら勤務を続けることになった。
退職者が出ると、その穴を埋めるのは、たいてい主任か副主任になる。29歳の主任は体育会系で明るく、リーダーシップもあり、施設のムードメーカー的な存在でもあった。
だが、彼の残業時間はAさんを上回る月140時間ほどになっていた。シフトの穴を埋めるため、夕方から翌朝にかけての夜勤を終えた後、そのままさら夜まで連続して勤務という、約24時間連続で働いていることさえもあったという。自宅にも帰らず、本当はいけないのだが、入居者がいない空き部屋で寝泊りをしながら連続勤務をこなしていた。
だがついに、その主任にも限界が来た。施設で突然倒れたのだ。Aさんが廊下で横になり泡を吹いている彼を見かけたのだが、呼びかけても返事がない。意識不明だった。Aさんは事務所に連絡し、主任は担架で運ばれていった。だがその先は病院ではなく、ホーム内で寝かされただけであり、おそらく施設長の指示であろうか、救急車が呼ばれることはなかった。幸い、そのまま意識は回復した。その後家族が連れて行った病院では、脳の痙攣による失神と診断されたという。ホーム内で寝かされていた際には、死んでしまうのではとその場にいたスタッフは恐怖していた。
ここまで追い詰められながら、彼は職場に出勤し続けた。だがそれも長くはなかった。彼は次第に、2〜3日の無断欠勤をするようになっていった。Aさんは、彼が出勤しても玄関の前でへたりこんでいたところを見かけている。やがて彼も、職場に姿を見せなくなってしまった。
死亡事故と労働環境
こうした過酷な労働環境の中で、ワタミの介護では死亡事故が起こった。2012年には板橋区の施設で利用者が亡くなった。パーキンソン病の高齢者を入浴中に85分放置して溺死したのだ。事件後には、行政機関の調査で労働環境との関連性が指摘されている。
事故を聞いたAさんは、休憩時間に同僚と、「やっぱりか」と話したという。少ない人数で回そうとするからこのような悲惨な事故が必然的に起こってしまう。現場では、お風呂の介助をしながら、各部屋にあるトイレを掃除したり、お茶を出したり、掃除したり、記録をまとめたりという仕事を同時進行でやらざるをえない。人員に余裕があって入浴担当の人を配置し、その人が風呂場を離れないような体制があれば起きなかった事故だった。
ワタミでは、死亡事故の再発防止策として、人員を増やすのではなく、キッチンタイマーのような道具が現場に配布された。10分おきにセットして、入浴している利用者をチェックするようにしたのである。その中には、一人で入浴できる利用者でも様子を見に行くことになったため、それを嫌がる人もいた。しかし、結局はその改善案も入浴中に放置して他の仕事をすること自体は変わっておらず、根本的な人員不足は解決しない。ただ、現場の負担が増えただけだった。
なぜ、介護職場は過酷になりがちなのか
次に、介護の職場が過酷になる理由を考えていこう。
話の前提として、まず介護職の賃金について抑えておきたい。賃金構造基本統計調査(2014年)によると、介護労働者(「ホームヘルパー」、「福祉施設介護員」など)の平均賃金は21万1300円となっており、これは全職種平均の29万9600円と比べるとかなり低い。
また、介護業界は離職率も高く、1年間の離職率は16.5%にものぼる。公益財団法人介護労働安定センターが行った調査によると、現役の介護労働者の42.3%が「仕事内容のわりに賃金が低い」といった不満を抱えており、労働条件の低さが高い離職率に結びついている。こうした人手不足が、ますます残る労働者の負担を増しているものと考えることができる。
では、なぜ介護労働者の賃金は低く抑えられているのだろうか。
介護事業は介護保険制度のもとで運用されており、収益の上げ方が他の業界と少し違っている。
介護事業者にとっての収入源は、サービスの利用者から直接得るのではなく、「介護報酬」の形をとる。介護報酬とは、国が介護サービス利用者の要介護度やサービスの内容、かかった時間によって、事業者に与えるお金を予め定めている制度である。つまり、サービスごとに値段が決められているのだ。
したがって、制度の枠のなかでえられる利益には限界がある。それでも、介護報酬の枠内で、いかに利益を出すことができるかと考えれば、一定額のサービスを、より低いコストで提供することにつきる。つまり「介護報酬-コスト=利益」となる。そして、この「コスト」の大半を占めているのが労働者の賃金なのだ。
だから、労働者一人ひとりをできるだけ長時間働かせ、賃金を低くおさえるというように、人件費に手を付けることにつながりやすい。会社が受け取る報酬の「上限」があるなかで、利益を絞り出すために、労働者の低賃金化が進められる傾向があるということだ。こうした事情が、介護労働者の平均賃金の低さにも表れている。
国もこの状況を改善しようとはしてきた。「介護報酬」が引き上げることで、低賃金を改善しようとしたのだ。「介護報酬」が増えれば事業者の収入は増えるわけだから、労働者の賃金も改善するはずだと考えたのだ。しかし、結果はそうはならなかった。
添付した図をご覧いただきたい。実際に、2009年と2012年度に介護報酬は上がっているにもかかわらず、労働者の賃金は上がっていないのだ。
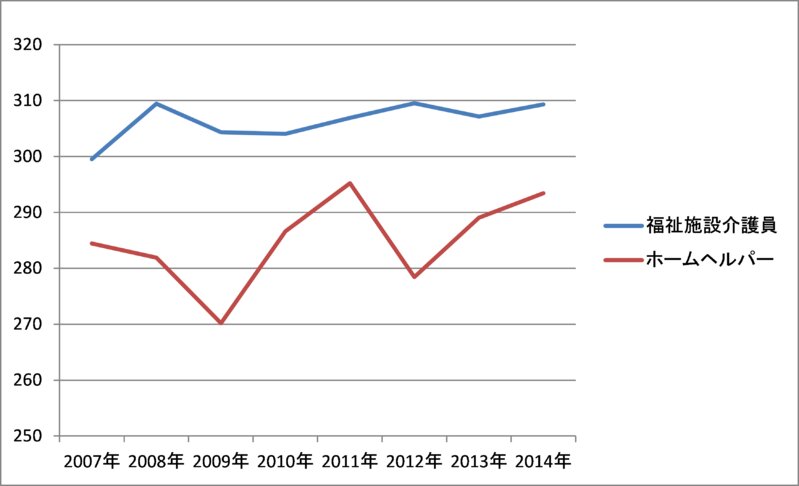
とくに営利法人においては、収入に占める給与費の割合が低いため、介護報酬を引き上げても、それが労働者の給与水準の引き上げに連動していない。つまり、介護報酬が増えても、それを経営者が取るか、労働者がとるか、という状況に陥り、結局は経営者の手にわたっているということだ。
いわば、一定の「介護報酬」を、会社と労働者とで奪い合う状況となっているのだ。ただし、賃金や労働条件は基本的に会社が決めるため、「奪い合う」というよりは、労働者が一方的に「奪われている」というのが現状だ。
しかも、こうした「奪い合い」の中で、極端に利益を出す法人もある。営利企業はもとより、社会福祉法人でも、直接働いていない理事などの役員が高額の報酬を得て、現場の労働者の賃金を圧迫している事例はたびたび新聞などでも報道され、問題になっているし、福祉関係者の間では問題視されてきた。
解決策は、労使の話し合い
こうした状況を改善するためには、労使の交渉をおこなうことが最善だろう。労働者が労働組合に加入して使用者と話し合うことになれば、低すぎる賃金だけではなく、職場の運営のあり方、事故を防ぐための方法や、職員間の負担の調整なども、話し合って改革していくことができる。
労働組合には一人でも加入できる。職場の労組である必要はない。労働者が労働組合に加入して団体交渉を申し込むと、使用者はその交渉を拒否することはできない。また、誠実に対応しなければ、違法行為にもなる。だから、職場改善をしたい労働者は、積極的に労働組合を活用してほしいのだ。
実際に、私たちに寄せられる介護職員の方からの相談内容は、賃金の問題以上に職場の運営方法を改善したい、というものである。私が代表を務めるNPO法人POSSEでも、介護の職場改善に力を入れている各地の労働組合を紹介している。
労働組合に加入した交渉の結果、職場の介護の運営の仕方を話し合いで解決したという事例は全国各地に多数存在する。職場環境の改善をしたい方には、ぜひ、労働組合に相談することをお勧めしたい。
相談窓口
■NPO法人POSSE
03-6699-9359
soudan@npoposse.jp
http://www.npoposse.jp/
*無料で労働相談を受け付けます。
労働組合、弁護士の紹介、行政窓口の活用の支援を無料で行います。
■総合サポートユニオン
03-6804-7650
info@sougou-u.jp
http://sougou-u.jp/
*個人で加入できる労働組合です。
■ブラック企業被害対策弁護団
03-3288-0112
http://black-taisaku-bengodan.jp/
■日本労働弁護団
03-3251-5363
http://roudou-bengodan.org/